Артрит при атопическом дерматите
Обновлено: 27.04.2024
Дерматиты — одна из самых обширных групп кожных заболеваний, которая объединяет патологии по наличию воспаления верхних слоев дермы. Существует множество разновидностей, типов и форм этой патологии. Разберемся, что такое дерматит, по каким признакам его можно распознать и чем рекомендуют лечить заболевание современные дерматологи.
Что такое дерматит
Этому заболеванию одинаково подвержены мужчины и женщины, взрослые и дети. Частота проявления патологии может зависеть от многих факторов:
- причин возникновения дерматита (наименования раздражающих факторов);
- состояния иммунной системы индивида;
- генетических особенностей человека;
- места и условий проживания.
Несмотря на обилие клинических данных, до сих пор не составлена единая классификация дерматитов. В большинстве случаев при диагностике врачи разделяют заболевание на группы по этиологическому признаку. Однако такой способ классификации не является единственно верным. Некоторые внутрибольничные системы предлагают классифицировать заболевание по внешним проявлениям.
Причины дерматита
Возникновение дерматита в большинстве случаев вызвано контактом кожи с внешними раздражителями:
- химическими веществами;
- волновыми излучениями (в том числе температурными и электрическими);
- аллергенами, то есть факультативными раздражителями, на которые особым образом реагирует организм.
- Причиной возникновения дерматитов, спровоцированных химическими веществами, могут стать привычные окружающие вещи:
- металлы;
- агрессивные вещества — кислоты и щелочи;
- пищевые продукты (они являются наиболее распространенной причиной дерматита у детей);
- поверхностно-активные вещества в бытовых моющих средствах;
- лекарственные средства в форме растворов, применяемых локально (йод, зеленка);
- лекарственные препараты для приема внутрь;
- натуральные и синтетические ткани, которые механически раздражают кожу.
К физическим факторам, провоцирующим дерматит, относятся природные и погодные явления, а также созданные человеком:
- солнечный свет (в последние десятилетия участились случаи «аллергии на солнце»);
- холодный или горячий воздух;
- электрический ток;
- ультрафиолетовое излучение из искусственных источников;
- ионизирующее излучение (радиация).
- Факультативными раздражителями могут выступать любые вещества, на которые у индивида отмечается повышенная чувствительность. Чаще всего ими выступают:
- цветущие растения;
- животные с густым шерстным покровом;
- лекарственные препараты;
- пищевые продукты.
Научные исследования доказали, что на вероятность появления дерматита оказывает влияние общее состояние организма. Кожные заболевания этой группы чаще беспокоят людей с функциональными расстройствами эндокринной системы, ЖКТ, печени, нарушением углеводного и жирового обмена. Вызвать бурную реакцию на привычные вещи может глистная инвазия, а также перенесенный грипп, тонзиллит и другие ОРЗ и ОРВИ.
Полезно знать: по статистике количество обращений к врачу с жалобами на дерматиты возрастает в жаркие и влажные периоды.
Симптомы
Клиническая картина при дерматитах зависит источника раздражения, степени поражения тканей (при контактном воздействии), исходного состояния общего здоровья и иммунитета человека. Общими для всех видов и форм патологии являются следующие симптомы:
- изменение цвета кожи — покраснение, гиперпигментация разной интенсивности, локализации и распространенности;
- инфильтрацией — локальным увеличением объема тканей, их плотности, то есть образование папул, высыпаний, уплотнений, отеков;
- ощущением зуда, покалывания, жжения, боли в месте раздражения тканей.
Интенсивность проявления симптомов дерматита может быть разной. Прежде всего, она зависит от длительности контакта с веществами, вызывающими структурные изменения кожи. Так, продолжительное соприкосновение с ними вместо гиперемии и отека может спровоцировать:
- обильные пузырьковые высыпание;
- изъязвление кожного покрова;
- некротическое поражение эпидермиса и дермы.
Полезно знать: некоторые виды дерматита сопровождаются иным структурным изменением кожи на фоне истончения естественного липидного слоя. Такие формы заболевания сопровождаются стянутостью, растрескиванием, шелушениями, образованием чешуек.
Также симптоматика дерматитов может изменяться по мере прогрессирования заболевания. Для первой эритематозной стадии характерно:
- появление умеренной гиперемии тканей;
- умеренная степень зуда, жжения;
- незначительная отечность.
Следующая буллезная стадия дерматита протекает тяжелее, так как на гиперемированных участках образуются пузырьковые высыпания, зуд усиливается. При расчесывании на месте сыпи образуются сначала мокнущие расчесы, а затем корка.
Третья стадия дерматита называется некротической. Для нее характерно:
- образование на месте расчесов струпьев и язв;
- распространение высыпаний на здоровые участки кожи;
- эпителизация старых повреждений с дальнейшим рубцеванием.
При хроническом воздействии раздражающих факторов реакция проявляется не так бурно. Период гиперемии и легкого зуда затягивается, пациентов может беспокоить гиперкератоз (огрубление кожи, появление на ней плотных чешуек, белесого налета, похожего на сухую мозоль). В тяжелых случаях участки кожи атрофируются, обесцвечиваются. Как правило, в подобных случаях болезнь редко распространяется на здоровые участки кожи.
При аллергических формах дерматита зуд, жжение, гиперемия выражены сильнее, чем при контактных. Патологические очаги могут приобретать генерализованную форму, то есть распространяться по всему телу независимо от того, на какой участок кожи попал раздражитель. Таким же образом проявляются и периоральные формы дерматита, обусловленные приемом некоторых продуктов или препаратов. Однако при нем «стартовые» высыпания всегда располагаются на щеках, губах, переносице, подбородке.


Важно! Отличительная симптоматическая особенность периорального дерматита — наличие ободка здоровой кожи вокруг губ.

Атопическая форма дерматита проявляется поражением кожи в местах сгибания и разгибания конечностей (колени и локти), ягодицах, лице. Сначала высыпания выглядят как локализованная гиперемированная область, а затем на них образуются везикулы — наполненные мутной жидкостью пузырьки.
Виды дерматита
Официальной классификации дерматитов не существует. Для удобства диагностики и выбора терапии его условно делят на несколько групп по этиологическим признакам. В этом плане выделяют:
- химические контактные дерматиты, вызванные раздражением мягких тканей кислотами, щелочами, прочими агрессивными веществами;
- механические контактные дерматиты, вызванные натиранием, воздействием влажности, температур;
- актинические или лучевые дерматиты, вызванные воздействием ультрафиолета, радиации;
- периоральные дерматиты, вызванные попаданием определенных веществ в организм;
- аллергические дерматиты, спровоцированные веществами, на которые иммунная система организма реагирует неадекватно.
Однако более известна и другая классификация, которая выделяет виды дерматита по причине возникновения и характеру течения. В нее включены:
- Атопический дерматит. Этот вид патологии отличается хроническим течением. Именно с ним связаны случаи тяжелых форм дерматита у детей. Его основной причиной является генетическая предрасположенность, отягченный аллергический анамнез. Заболевание склонно к обострениям при изменении рациона и образа жизни, а иногда при переживании стрессов. У взрослых обостряется на фоне контакта с аллергенами.
- Контактный аллергический дерматит. Считается распространенной и многообразной формой, так как возникает из-за контакта с веществами, на которую нетипично остро реагирует иммунная система индивида. Может развиваться молниеносно, приводя к опасным для жизни осложнениям, включая анафилактический шок, или медленно, спустя несколько дней или недель после контакта с аллергенами.
- Актинический дерматит, более известный как «аллергия на солнце» или «реакция на ультрафиолет». В последние годы становится более распространенным из-за обилия УФ-источников в быту (лампы для маникюра, солярии).
- Периоральный или медикаментозный дерматит. Возникает как реакция на применение наружных и пероральных лекарств. Для устранения симптомов такая форма воспаления кожи требует детоксикации организма.
- Себорейный дерматит. Инфекционная форма патологии, вызванная повышенной активностью грибков рода Malassezia. Проявляется гиперемией, шелушением, зудом кожи. Очаги располагаются преимущественно в волосистой части головы, за ушами, на носогубном треугольнике. Протекает заболевание в хронической форме. Склонно к рецидивам в жаркую и влажную погоду, когда повышается активность сальных желез.
- Инфекционный дерматит. Возникает на фоне инфицирования кожи патогенными бактериями, палочками, грибками. Сопровождается локализованными высыпаниями, которые нагнаиваются и воспаляются. Помимо зуда могут сопровождаться болью, лихорадкой, повышением температуры тела.
- Сухой дерматит. Возникает у людей с сухой, чувствительной кожей в зимнее время, а также зимой. Сопровождается шелушением, растрескиванием кожи, стянутости.
Понимание особенностей основных видов заболевания помогают понять, что такое дерматит и как его лечить исходя из причин и механизма его развития. Определение вида воспаления чаще всего используется для выбора тактики терапии.
Диагностика дерматита
Для диагностики дерматитов используются классические приемы:
- внешний осмотр и оценка патологических очагов;
- изучение анамнеза пациента и членов его семьи;
- лабораторные исследования крови на признаки воспаления, количества иммуноглобулинов и эозинофилов;
- аллергопробы на индивидуальную реакцию на раздражители.
При наличии гнойного процесса или выраженного воспаления проводится микроскопический анализ мазка, в котором можно обнаружить патогенную или условно патогенную флору, спровоцировавшую дерматит. Также мазок с поверхности кожи берется, если не удается установить причину химического контактного воспаления. Дополнительно проводят обследование пищеварительного тракта, берут анализы на лямблиоз и другие формы кишечных паразитов.
Лечение дерматита
Независимо от вида дерматита лечение всегда выстраивается по единому алгоритму. На начальном этапе важно прекратить контакт раздражителей с кожей или внутренней средой организма. Для этого проводят курс очищения кожи или общей детоксикации организма. методика этапа зависит от этиологии заболевания:
- при химическом контактном дерматите проводят промывание кожи, затем накладывают повязку с нейтрализующим раздражитель веществом (щелочью при ожоге кислотой, или кислотой при ожоге щелочью);
- при аллергическом, периоральном и медикаментозном дерматите промывают кожу и слизистые, назначают сорбенты (Энтеросгель, активированный уголь), корректируют диету;
- при наличии паразитарных инфекций назначают курс антигельминтных препаратов (Пирантел и его аналоги).
- Для восстановления кожи назначают препараты в зависимости от вида воспаления кожи и характера течения заболевания:
- антигистаминные препараты локального действия (Гидрокортизон, Синафлан);
- системные антигистаминные препараты (Супрастин, Кларитин);
- антибиотики и противогрибковые препараты системного или локального действия при признаках гнойного воспаления и некроза тканей.




Особое внимание уделяется ежедневному уходу за кожей. Он включает очищение мягкими нейтральными средствами, а также использование специальной косметики для пациентов, страдающих дерматитами.

Профилактика дерматита
Для предупреждения дерматитов необходим комплексный подход:
- рациональное и сбалансированное питание;
- исключение из рациона аллергенов и продуктов, способных спровоцировать нарушения обмена веществ;
- соблюдение безопасности на работе — защита от контакта с химикатами, соблюдение общих санитарных норм;
- тщательное соблюдение личной гигиены;
- использование нейтральных косметических и гигиенических средств.
При склонности к аллергическим реакциям необходимо постоянно или периодически принимать назначенные врачом препараты.
Новое крупномасштабное популяционное исследование было опубликовано в Британском журнале дерматологии.
В ходе исследования были использованы данные Национального реестра пациентов Шведского совета здравоохранения и социального обеспечения о диагнозах, поставленных в стационаре с 1964 года, и посещениях амбулаторных пациентов с 2001 года.
Исследователи включили всех пациентов в возрасте 15 лет и старше с диагнозом атопический дерматит (104832) и сопоставили их с контрольной группой из населения в (1 022 435).
Авторы отметили, что большое количество людей, включенных в анализ, позволило сделать надежные оценки, и подчеркнули, что у 80% включенных пациентов атопический дерматит был диагностирован в отделении дерматологии.
Исследователи обнаружили связь между атопическим дерматитом и аутоиммунными заболеваниями (скорректированное отношение шансов 1,97, 95% доверительный интервал, 1,93–2,01).
Связь присутствовала с несколькими системами органов, особенно с кожей и желудочно-кишечным трактом.
Атопический дерматит был связан с желудочно-кишечными заболеваниями такими, как целиакия (aOR, 1,96; 95% CI, 1,84-2,09), болезнь Крона (aOR 1,83; CI, 1,71-1,96) и язвенный колит (aOR 1,58; 95% CI, 1,49- 1,68).
Заболевания соединительной ткани, в значительной степени связанные с атопическим дерматитом: системная красная волчанка (aOR, 1,65; 95% ДИ, 1,42-1,90), анкилозирующий спондилит (aOR, 1,46; 95% ДИ, 1,29-1,66) и ревматоидный артрит (aOR, 1,44; 95%) (CI, 1,34-1,54).
Связи гематологических или аутоиммунных заболеваний печени с атопическим дерматитом не наблюдались.
Связь между атопическим дерматитом c ≥ 2 аутоиммунными заболеваниями была значительно сильнее, чем связь между атопическим дерматитом и наличием только одного аутоиммунного заболевания.
Например, OR для атопического дерматита среди людей с 3-5 аутоиммунными заболеваниями составило 3,33 (95% ДИ, 2,86-3,87) и было выше у мужчин (OR, 3,96; 95% ДИ, 2,92-5,37), чем у женщин (OR 3,14; 95% ДИ 2,63-3,74).
В целом в исследовании связь атопического дерматита и аутоиммунных заболеваний была сильнее у мужчин (aOR, 2,18; 95% ДИ, 2,10–2,25), по сравнению с женщинами (aOR, 1,89; 95% ДИ, 1,85–1,93), но эти половые различия были статистически значимыми только между атопическим дерматитом, ревматоидным артритом и глютеновой болезнью », - отметили они.
Связь между атопическим дерматитом и дерматомиозитом, системной склеродермией, системной красной волчанкой, болезнью Хашимото, болезнью Грейвса, рассеянным склерозом и ревматической полимиалгией была обнаружена только у женщин.
Диагноз атопического дерматита у лиц в возрасте 15 лет и старше, по сравнению с контрольной группой без атопического дерматита, почти в два раза чаще был связан с иным аутоиммунным заболеванием.
Атопический дерматит является системным заболеванием, опосредованным иммунной системой. Атопический дерматит связан с более высокой частотой развития коморбидных аутоиммунных заболеваний, например, псориаза и других хронических воспалительных кожных заболеваний.
Женщины в целом более склонны к развитию аутоиммунных заболеваний:80% пациентов с аутоиммунными заболеваниями – женщины.
Неадекватный ответ иммунной системы на внедрение в организм различных частиц приводит к развитию аллергических реакций и аллергических заболеваний. Одним из них является аллергический артрит. В большинстве случаев такие болезни связаны с наследственными особенностями функционирования иммунной системы и воздействия на нее предрасполагающих факторов.
Что такое аллергический артрит
Аллергический артрит – это воспаление суставов, причиной которого является аллергия на внедрение в организм различных частиц. Особенно часто это заболевание развивается у детей. Небольшие сбои в процессе формирования иммунной системы приводят, как правило, к развитию острого воспалительного процесса, легко поддающегося лечению и заканчивающегося без каких-либо последствий.
Если же в основе заболевания лежит отягощенная наследственность, то иногда болезнь может переходить в хроническую форму с медленным разрушением суставов.
Самой распространенной клинической формой данного заболевания является инфекционно-аллергический артрит, который сегодня чаще называют реактивным артритом. По данным статистики в нашей стране среди ревматических заболеваний инфекционно-аллергический артрит у детей до 14 лет составляет более 50%.
Код аллергического артрита по Международной классификации болезней 10 пересмотра (МКБ-10) - М13.8.
К аллергическим заболеваниям можно также отнести ревматоидный артрит, в основе которого лежит аллергия на собственные ткани пациента. Код по МКБ серопозитивного ревматоидного артрита - М05.8; серонегативного – М06.0.
Причины аллергического артрита
Причиной аллергического артрита является повышенная чувствительность организма к различным факторам окружающей среды – аллергенам. Аллергенами могут быть различные частички, попадающие в организм – продуктов питания, частичек кожи или шерсти животных, чешуи рыб, лекарств, возбудителей инфекции и т.д. Болезнь может развиваться также в ответ на введение вакцины или сыворотки.
Внедрение аллергена в организм вызывает сенсибилизацию – повышенную чувствительность организма к определенному веществу - антигену. В ответ на внедрение данного вещества организм вырабатывает нейтрализующие его антитела. При повторном попадании в организм этого аллергена образуются комплексы антиген (аллерген) – антитело, откладывающиеся на стенках органов-мишеней и вызывающих воспалительный процесс. При аллергическом воспалении суставов таким органом – мишенью является внутренняя синовиальная оболочка, выстилающая его полость.
Аллергический артрит у детей в большинстве случаев имеет инфекционно-аллергическую природу. Начало его связано с перенесенной бактериальной или вирусной инфекцией. Чаще всего это стрептококковая, стафилококковая, кишечная или хламидийная инфекция. Заболевание протекает остро, носит доброкачественный характер и при правильном лечении артрита заканчивается полным выздоровлением.
В некоторых случаях, при наличии наследственной отягощенности (близких родственников, болеющих аллергическими заболеваниями) сначала развивается аллергия на инфекцию, а затем к ней присоединяется аллергия на собственные ткани пациента. При артрите это аллергия на внутрисуставные ткани. В результате развивается длительный рецидивирующий аутоиммунный воспалительный процесс, разрушающий пораженный сустав – ревматоидный артрит.
Кроме детей к развитию инфекционно-воспалительного артрита склонны лица, страдающие сахарным диабетом, онкологическими заболеваниями, СПИДом, половыми инфекциями, страдающие другими аллергическими болезнями и хроническими артритами различной этиологии.
Симптомы
В большинстве случаев аллергический артрит протекает остро. На при наличии постоянно воздействующих внутренних или внешних предрасполагающих факторов процесс может приобретать хронический характер.
Первые признаки
Начало заболевания острое или подострое, связанное с повторным внедрением аллергена в организм. Воспаление может развиваться сразу или через 1 – 2 недели после повторного контакта с аллергеном. Суставы отекают, воспаляются, появляются умеренные боли, усиливающиеся при движении. Характерно также асимметричное поражение суставов в совлечение мелких, средних и крупных (например, коленного) суставов. Иногда страдает общее состояние больного: появляется недомогание, слабость, повышается температура тела, появляются другие проявления аллергии в виде сыпи, отека Квинке. Встречается и стертое течение болезни с отсутствием ярко выраженных симптомов.
Явные симптомы
Различная степень воспаления с припухлостью, покраснением околосуставных тканей, болями в суставах продолжается несколько недель. Все это время могут сохраняться и общие симптомы: небольшое повышение температуры, снижение работоспособности, слабость, крапивница. Аллергический артрит протекает в течение 4 – 6 недель, затем наступает полное выздоровление. Инфекционно- аллергический артрит также в большинстве случаев имеет аналогичный исход.
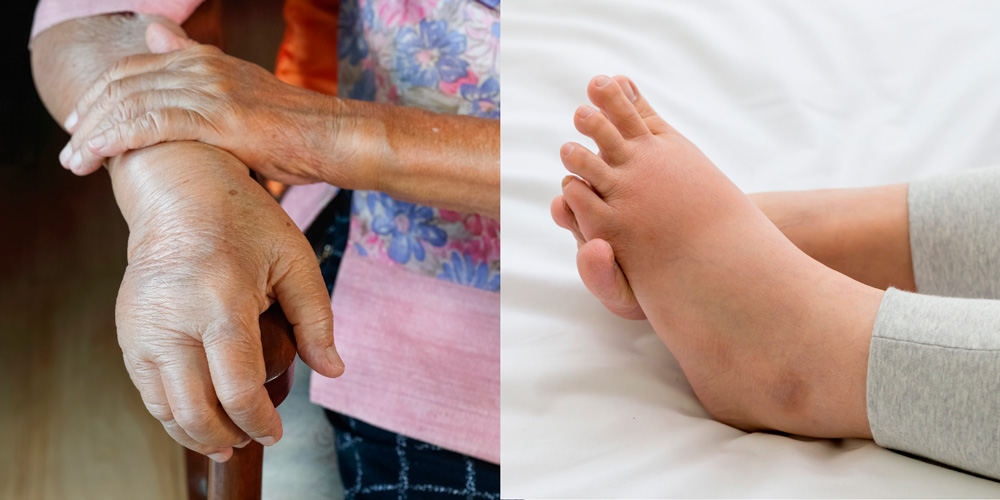
Отек при аллергическом артрите
Когда следует обращаться за медицинской помощью
К врачу терапевту или ревматологу следует обращаться, если появились следующие симптомы:
- болезненные ощущения в суставах, усиливающиеся после физической нагрузки;
- припухлость и покраснение в области одного или нескольких суставов;
- общее недомогание, слабость, небольшая лихорадка на фоне суставных нарушений и крапивницы.
Особое внимание должны обращать на такие симптомы лица, склонные к развитию аллергических реакций, страдающие другими аллергическими заболеваниями или хроническими артритами.
Симптомы аллергического артрита у детей
В детском возрасте причиной заболевания чаще всего является инфекция. Это могут быть недолеченные хронические ЛОР-инфекции, кишечные инфекции, а также хламидиоз.
Если причиной инфекционно-аллергического артрита является стрептококковая или стафилококковая инфекция, заболевание протекает остро или подостро, но почти всегда доброкачественно, заканчиваясь через 1 – 1,5 месяца полным выздоровлением. Основные симптомы: асимметричное поражение суставов как верхних (локтевых), так и нижних (тазобедренных, коленных) конечностей, их воспаление, отек, покраснение и боль в сочетании с общими нарушениями: небольшой лихорадкой, слабостью.
После кишечных инфекций, причиной которых были иерсинии, сальмонеллы, шигеллы и некоторые другие возбудители, болезнь также протекает сначала остро с асимметричным поражением суставов нижних конечностей. Часто при этом в процесс вовлекаются тазобедренные суставы. Процесс переходит в подострый и продолжается до 3 – 5 месяцев, после чего наступает полное выздоровление.
Затяжное течение воспаления суставов характерно при поражении хламидиями. Эта внутриклеточная инфекция с трудом выявляется и склонна к длительному рецидивированию, что поддерживает воспалительный процесс в суставах.
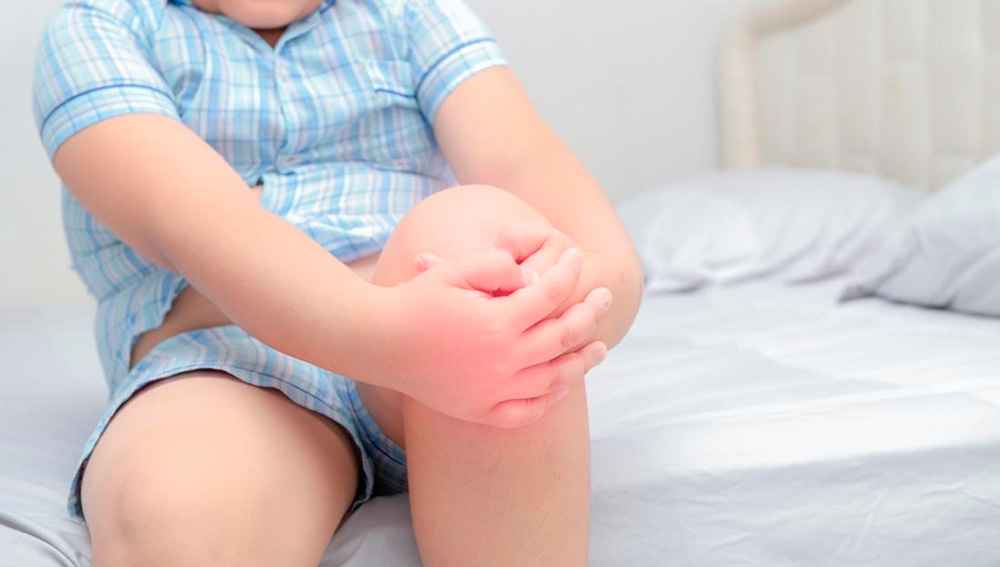
Отек при аллергическом артрите у детей
Чем опасно заболевание
Аллергический артрит опасен тем, что при дальнейшем соприкосновении с аллергеном могут возникать такие острые аллергические реакции, как отек Квинке и анафилактический шок. Иногда заболевание может принимать хроническое течение с постепенным разрушением суставов.
Стадии аллергического артрита
При типичном течении болезни выделяют три стадии:
- Ранняя – с острым течением, асимметричным поражением суставов, повышением температуры тела, недомоганием. У взрослых чаще поражаются голеностопный сустав и суставы стопы, что часто сопровождается поражением связочного аппарата, болями в стопе и пятке. У детей в большинстве случаев изначально поражается тазобедренный и коленный суставы, а также суставы пояснично-крестцового отдела позвоночника. Симптомы: боли в ягодице и крестце, легкая хромота, общее недомогание, слабость, лихорадка, крапивница.
- Развернутая – присоединяется воспаление других суставов, также асимметричное. Боли усиливаются, процесс принимает затяжной характер. У детей часто появляются высыпания на коже и увеличение лимфатических узлов. Температура слегка повышена или нормальная. Изменений на рентгене нет.
- Завершающая – заболевание заканчивается полным выздоровлением через 4 – 6 недель.
Возможные осложнения
При инфекционно-аллергическом воспалении суставов на фоне хламидиоза процесс может перейти в хронический. Заболевание протекает с рецидивами и ремиссиями, при этом возможно развитие деструктивных нарушений и постепенная утрата суставной функции.
У детей инфекционно-аллергический артрит может переходить в ювенильный ревматоидный артрит (ЮРА) при наличии наследственной предрасположенности.
Чтобы не допустить осложнений, очень важно вовремя обращаться к врачу: остановить прогрессирование болезни можно на любой стадии.
Классификация
Аллергический артрит развивается по разным причинам и проявляется в различных клинических формах. Самыми распространенными из них являются инфекционно-аллергический, токсико-аллергический, ревматоидный артриты. Большинство из них могут протекать в виде острых, подострых и хронических артритов.
Инфекционно-аллергический артрит
В настоящее время инфекционно-аллергический артрит чаще называют реактивным, так как в его основе лежит аллергическая реакция на определенную инфекцию. У детей аллергический артрит этой формы развивается в основном после перенесенных кишечных инфекций и инфекций верхних дыхательных путей. Болеют чаще женщины и дети, в том числе маленькие, протекает заболевание остро или подостро и в течение 4 – 6 недель и заканчивается полным выздоровлением.
Основные симптомы: поражение асимметричное, появляются боли в суставах, усиливающиеся при движении, припухлость и покраснение околосуставных тканей. У взрослых поражаются мелкие (стоп и кистей) и средние суставы, у детей – чаще крупные (тазобедренный, коленный) и средние (локтевой).
При хламидийной инфекции, с трудом поддающейся выявлению и лечению болезнь может иметь затяжное и даже хроническое течение с постепенным разрушением суставов. У взрослых причиной таких артритов являются половые инфекции, у детей – хламидийные пневмонии.
Токсико-аллергический артрит
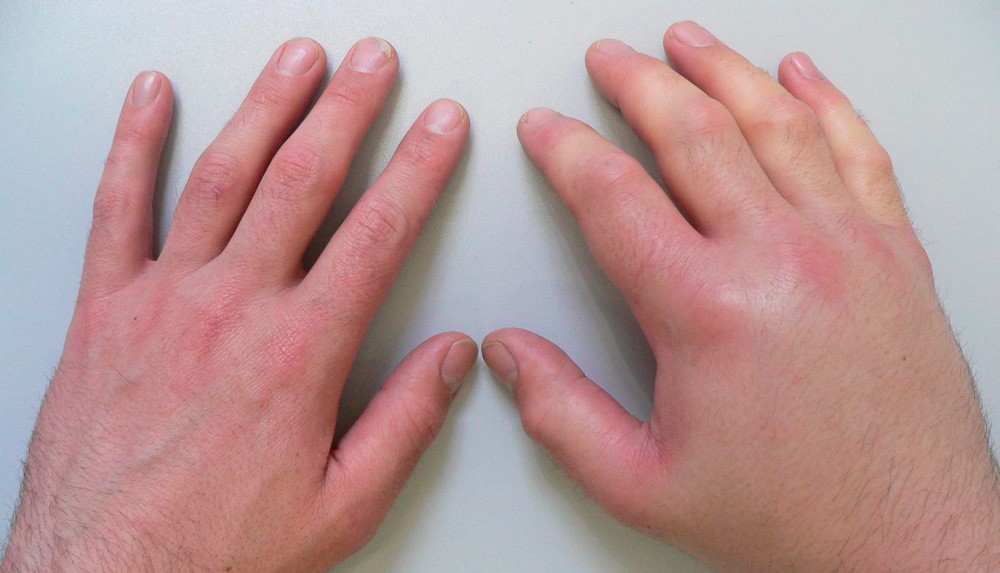
Токсико-аллергический артрит
Данная форма заболевания возникает при длительном повторном воздействии на организм токсинов, выделяемых инфекцией или образующихся в процессе длительного нарушения обмена веществ на фоне инфекции. Примерами такого поражения могут быть токсико-аллергические воспалительные процессы при туберкулезе (туберкулезный артрит Понсе), гонорее и сепсисе.
Туберкулезный артрит Понсе встречается достаточно редко и развивается при протекающем незаметно туберкулезе. В отличие от инфекционного туберкулезного артрита с поражением суставов туберкулезной палочкой токсико-аллергический процесс развивается при длительной интоксикации организма и воздействии на суставы токсинов. Воспалительный процесс в суставах (часто в колене и локте) иногда имеет доброкачественный характер и проходит на фоне лечения и развитии ремиссии туберкулеза. Но в некоторых случаях он имеет течение, сходное с ревматоидным артритом: поражаются мелкие суставы кистей с последующей их деструкцией, изменением формы и нарушением функции.
Гонорейный артрит также может быть чисто инфекционным и токсико-аллергическим. В последнем случае поражаются 2-3 крупных сустава (почти всегда колено), заболевание протекает остро и при правильно назначенном лечении заканчивается полным выздоровлением. При отсутствии лечения процесс может переходить в хронический с постепенной утратой функции суставов.
При генерализации воспалительного неспецифического инфекционного процесса (сепсисе) поражение суставов может иметь инфекционный (бактериально-метастатический) и токсико-аллергический характер. В последнем случае развивается острый полиартрит с мигрирующим (перемещающимся) поражением суставов, который после проведенного лечения заканчивается полным выздоровлением.
Дефекты эпидермиса являются входными воротами для потенциальных аллергенов внешней среды, что может привести к развитию реакции гиперчувствительности I типа, которая лежит в основе атопического дерматита, бронхиальной астмы, аллергического ринита и т. д. Поэтому базисный метод профилактики и лечения обострений заболевания и увеличения продолжительности ремиссии заключается в регулярном использовании эмолентов, ежедневное нанесение которых на кожу новорожденных достоверно уменьшает риск развития атопического дерматита в будущем в 2 раза.
Действующее вещество препарата Д-Пантенол (EGIS Pharmaceuticals PLC) — декспантенол — способствует восполнению субклинической дисфункции кожного барьера, а также предотвращает развитие воспалительной реакции благодаря усилению гидратации кожи и уменьшению проницаемости кожи для аллергенов. Ланолин и белый пчелиный воск, входящие в состав препарата, способствуют восстановлению липидного состава кожи, тем самым усиливают действие основного вещества. Препарат выпускается в двух лекарственных формах: крема и мази. Д-Пантенол является базисной ступенью терапии атопического дерматита согласно Федеральным клиническим рекомендациям по лечению данного заболевания и используется при любой степени тяжести патологии.
Ключевые слова: профилактика атопического дерматита, дефекты эпидермиса, кожный барьер, эмоленты, декспантенол, Д-Пантенол.
Atopic dermatitis: modern possibilities of prevention
A.V. Kolerova 1 , Yu.M. Krinicina 1,2
1 Novosibirsk State University
2 Institute of Molecular Pathology and Pathomorphology, Novosibirsk
Defects of the epidermis are the entrance gate for potential allergens of the external environment, which can lead to the development of a type I hypersensitivity reaction, which underlies atopic dermatitis, asthma, allergic rhinitis, etc. Therefore, the basic method for the prevention and treatment of exacerbations of the disease and an increase in the duration of the remission period is the regular use of emollients, daily application of which to the skin of newborns reliably reduces the risk of atopic dermatitis in the future twice.
The active ingredient of the drug D-Panthenol (EGIS Pharmaceuticals PLC) — dexpanthenol, helps to compensate for the subclinical dysfunction of the skin barrier, and also prevents the development of an inflammatory reaction by replenishing skin hydration and reducing skin permeability to allergens. Lanolin and white beeswax, which are part of the drug, contribute to the restoration of the lipid composition of the skin, thereby enhancing the action of the main substance. The drug is available in two dosage forms: cream and ointment. D-Panthenol is the basic step in the treatment of atopic dermatitis according to the Federal Clinical Guidelines for the treatment of this disease, which indicates that the drug is used for any degree of severity of the pathology.
В статье рассмотрены современные возможности профилактики атопического дерматита. Показано, что базисный метод профилактики и лечения обострений заболевания и увеличения продолжительности ремиссии заключается в регулярном использовании эмолентов
Введение

Влияние атопического дерматита на жизнь пациента часто недооценивается. Существует диссонанс между оценками тяжести заболевания и влияния патологии на качество жизни самим пациентом и врачом. Зуд, сухость и болезненность кожных покровов, нарушение сна — ключевые симптомы, негативно влияющие на физическое здоровье пациентов как с легким, так и с тяжелым течением заболевания. Данные факторы сказываются на таких ежедневных активностях, как работа, учеба, проведение досуга, прием ванны, надевание одежды, тем самым значительно ухудшают качество жизни пациентов с атопическим дерматитом (рис.1) [1].
Исследования, проводимые с помощью полисомнографии, анкетирования пациентов и их родителей, актиграфии и видеомониторинга больных во время сна, показали уменьшение эффективности и продолжительности сна, а также увеличение количества ночных пробуждений. Установлено, что в среднем пациенты используют от 11 до 84 мин каждую ночь на устранение кожного зуда, а тяжесть заболевания коррелирует со степенью нарушения сна [2].
Тяжесть течения атопического дерматита ассоциирована с более высоким риском развития коморбидных заболеваний: артрита, аллергического ринита, бронхиальной астмы, аллергического дерматита [3, 4]. У пациентов с атопическим дерматитом выделяют три паттерна проявлений алиментарных аллергических реакций: неэкзематозные реакции, реакции обострения атопического дерматита и их сочетание. Неэкзематозные реакции включают крапивницу, заболевания желудочно-кишечного тракта и респираторной системы. Особенностью данных состояний, обусловленных сенсибилизацией к алиментарным факторам, является развитие клинических проявлений в течение 1–2 ч после экспозиции к аллергену. Simonsen et al. при исследовании 100 детей с атопическим дерматитом путем использования аппликационного теста установили у 47% исследуемых наличие контактной аллергии [2, 4].
Долгое время считалось, что атопический дерматит — в большей степени заболевание детского возраста. Однако исследования последних лет указывают на противоположную тенденцию. Так, Mortz et al. установили сохранение заболевания у 34,1% пациентов во взрослом периоде. Оценка дерматологического индекса качества жизни у взрослых пациентов с атопическим дерматитом во время обострений показала значительное снижение данного показателя у 66% исследуемых. Среди факторов риска перехода заболевания из детской стадии в подростковую и взрослую выделяют: ранний дебют заболевания, наличие аллергического ринита и экземы кистей [5].
Ментальное здоровье также подвергается воздействию атопического дерматита. В детском возрасте пациенты испытывают застенчивость и смущение по поводу своего заболевания. В период зрелости эти комплексы сохраняются и могут манифестировать в виде депрессии и тревожности. Коварство атопического дерматита как фактора развития заболеваний психической сферы заключается в том, что даже легкие формы данной патологии кожи могут выступать в роли триггера нарушений ментального здоровья [1].
Грамотная профилактика атопического дерматита способствует не только снижению частоты развития обострений заболевания, но и уменьшает риск формирования сопутствующих ему коморбидных заболеваний. Токсичность существующей иммуносупрессивной терапии атопического дерматита также указывает на приоритет профилактики данного заболевания [6].
Факторы, влияющие на течение атопического дерматита, его профилактика и лечение
Проактивный режим применения топических противовоспалительных препаратов как средство профилактики обострений атопического дерматита
Частое использование топических противовоспалительных средств необходимо только в случае появления новых высыпаний. Такой режим терапии атопического дерматита называется реактивным. При этом ежедневное использование эмолентов способствует значительному увеличению продолжительности ремиссии.
Другим режимом лечения заболевания является проактивный метод, когда топические глюкокортикостероиды или ингибиторы кальциневрина наносят на ранее пораженные участки кожи, а также на новые очаги продолжительное время после обострения атопического дерматита в интермиттирующем режиме (1–3 р./нед.). Эмоленты при проактивном методе лечения наносят на всю поверхность тела ежедневно [7, 8].
Образовательные программы для пациентов и их родителей
Атопический дерматит — заболевание полиэтиологической природы, лечение которого включает широкий спектр лекарственных и физиотерапевтических средств. Осведомленность пациента о патогенезе заболевания и его течении, о методах и целях лечения способствует улучшению комплаентности, нивелирует ложные предубеждения и тревожность по поводу терапии [7].
Образовательные программы могут проходить в индивидуальном или групповом формате. Самая крупная школа проводилась в Германии в 2007 г., в ней приняли участие 823 пациента. В рамках шестинедельной школы пациентам были прочитаны лекции на тему течения атопического дерматита, особенностей питания пациентов, проводились занятия с психологами, что в результате привело к снижению тяжести заболевания, оцениваемой по шкале SCORAD, по сравнению с группой контроля [9].
Ввиду высокой занятости врачей не всегда возможно проводить дни атопического дерматита в реальном времени. Поэтому другим эффективным образовательным средством для пациентов стали видеолекции врачей-дерматовенерологов, а также веб-семинары и телемедицинские конференции для пациентов, что предположительно также будет способствовать улучшению комплаентности [7].
Аллергены как фактор развития атопического дерматита

Развитие пищевой аллергии в возрасте до 2 лет является фактором риска развития тяжелого атопического дерматита. Многие авторы считают, что определение аллергенов и их устранение из окружающей среды выступает важным компонентом профилактики атопического дерматита. В пользу этого указывают данные о том, что проникновение аллергенов в кожу стимулирует выработку протеиназ эозинофилами. Это способствует формированию зуда, что может привести к развитию очередного обострения заболевания [10]. Для оценки аллергологического статуса пациента используют прик-тест, аппликационный тест, скарификационную пробу и определение уровня специфического иммуноглобулина IgE (табл. 1).
Положительный результат аппликационного теста отражает восприимчивость организма к исследуемому веществу, опосредованную через IgE-зависимую реактивность, однако это не указывает на то, что именно данный аллерген является триггером атопического дерматита. Часто экспозиция аллергена приводит к развитию немедленной реакции I типа с клинической манифестацией в виде крапивницы, зуда, нарушений работы желудочно-кишечного тракта и респираторной системы, анафилаксии, что не соотносится с проявлениями атопического дерматита. Поэтому важно установить не только наличие аллергена, но и то, что именно данный аллерген является фактором развития заболевания: прямым путем через воздействие на иммунные клетки или непрямым путем через усиление зуда [7, 9].
Реактивность к аэроаллергенам возрастает с возрастом. Наиболее часто встречающиеся аэроаллергены — продукты жизнедеятельности клещей домашней пыли, пыльца, пот домашних животных, плесневые грибы. Ингаляция аэроаллергенов приводит к секреции провоспалительных цитокинов у чувствительных пациентов, а контакт с кожей вызывает развитие экзематозной реакции у 5–45% восприимчивых больных атопическим дерматитом. Следует заподозрить наличие восприимчивости к аэроаллергенам, если высыпания у пациентов с атопическим дерматитом локализованы на открытых участках тела: на лице, шее, области декольте, верхних и нижних конечностях [2, 7, 9].
Не рекомендуется назначать всем пациентам с атопическим дерматитом гипоаллергенную диету. Установлено, что при существовании специфических IgE к белку куриного яйца исключение данного продукта из рациона пациентов с атопическим дерматитом приводит к улучшению состояния кожи. Однако другие элиминационные диеты не показали положительных результатов у больных. При подозрении на пищевую аллергию пациенту рекомендуется вести пищевой дневник. При наличии ассоциации обострений заболевания с приемом определенных продуктов рекомендуется исключение данного продукта из рациона на 4–6 нед. Если по истечении данного срока состояние пациента улучшается, необходимо провести слепой плацебо-контролируемый тест пищевой провокации, который является «золотым стандартом» диагностики пищевой аллергии (см. табл. 1).
В рамках приема практикующему врачу необходимо объяснять пациенту, что атопический дерматит — мультифакторное заболевание, в патогенезе которого аллергены играют в некоторых случаях лишь роль одного из триггеров. Поэтому профилактика должна быть комплексной, а не направленной лишь на устранение аллергенов [4, 7, 9].
Пробиотики
Доказано, что прием пробиотиков матерью во время беременности и сразу после родов снижает риск развития атопического дерматита у детей. Качественный состав пробиотиков, а именно включение одного или нескольких видов лактобактерий, не влияет на степень снижения риска развития заболевания. Исследование применения пробиотиков и пребиотиков у детей с атопическим дерматитом не показало значительного влияния на течение заболевания и риск развития обострений [10–14].
Рекомендации по модификации окружающей среды и изменению образа жизни
Важнейшие компоненты профилактики атопического дерматита — модификация окружающей среды, устранение внешних факторов, способных вызвать дебют или обострение заболевания. Окружающая среда, в которой находится беременная, также влияет на возможность развития атопического дерматита у ребенка. Установлено, что у женщин, проживающих в ремонтируемых во время беременности помещениях, риск рождения ребенка с атопическим дерматитом выше, чем в общей популяции. Летучие органические компоненты бытовых веществ способны проникать через плаценту в организм плода, вызывая активацию Th2-лимфоцитов, что лежит в основе патогенеза заболевания. Новая одежда часто содержит большое количество формальдегида, что приводит к раздражению кожи. Поэтому рекомендуется проводить тщательную обработку недавно купленных вещей. Для стирки рекомендуется использовать гелевые стиральные средства, не содержащие фосфатов. Необходимо избегать использования одежды из шерсти, шелка, фланели, т. к. данные материалы оказывают раздражающее действие на кожу. Другой важный фактор внешней среды — температура, оптимальным значением которой является диапазон между 18 и 22 °C. Резкая и частая смена температуры негативно влияет на состояние кожи детей, предрасположенных к развитию атопического дерматита. Низкий уровень влажности воздуха также может выступать в роли триггера атопического дерматита, поэтому зимой необходимо использовать увлажнитель воздуха [1, 8, 11].
Один из возможных триггеров атопического дерматита — экспозиция выделений клещей домашней пыли, чувствительность к которым среди пациентов с данным заболеванием является предметом изучения множества исследований [7, 15–19]. Bremmer et al. провели метаанализ семи рандомизированных контролируемых исследований детей, родители которых проводили специфическую санитарную обработку против клещей домашней пыли, а также использовали антиклещевые чехлы для постельных принадлежностей. Анализ показал отсутствие влияния профилактических мероприятий на вероятность развития атопического дерматита у детей. Можно предположить, что такой результат обоснован либо отсутствием участия выделений клещей домашней пыли в развитии атопического дерматита, либо недостаточностью устранения данного триггера для предотвращения заболевания [15].
Ожирение ассоциировано с более тяжелым течением атопического дерматита. Koutroulis et al. провели исследование 104 пациентов с атопическим дерматитом младше 18 лет. Было выявлено, что среди детей старше 2 лет с индексом массы тела более 24 индекс SCORAD достоверно выше, чем в других группах. Таким образом, раннее выявление и профилактика ожирения у детей предотвращают развитие атопического дерматита и способствуют снижению тяжести заболевания [12]. Оптимальный вид физических нагрузок для таких пациентов — плавание. Данный вид спорта исключает повышенную потливость и раздражение кожи одеждой. Для предупреждения раздражающего действия хлорированной воды необходимо сразу после водных процедур принять душ, а через 3–5 мин на всю поверхность тела нанести эмолент [11].
Восстановление защитных свойств кожи

Несмотря на множество теорий развития атопического дерматита, одним из ключевых факторов формирования данной патологии считается нарушение барьерной функции кожи [6, 20].
Дефекты эпидермиса являются входными воротами для потенциальных аллергенов внешней среды, что может привести к развитию реакции гиперчувствительности I типа, которая лежит в основе атопического дерматита, бронхиальной астмы, аллергического ринита и т. д. Нарушение целости эпидермиса является предрасполагающим фактором для колонизации кожи патогенными микроорганизмами, ферменты которых также повреждают эпидермис. Поэтому базисным методом профилактики, лечения обострений заболевания, а также увеличения продолжительности периода ремиссии является регулярное использование эмолентов, ежедневное нанесение которых на кожу новорожденных достоверно уменьшает риск развития атопического дерматита в будущем в 2 раза [11, 17, 19, 20].
Действующее вещество препарата Д-Пантенол (EGIS Pharmaceuticals PLC) — декспантенол — способствует восполнению субклинической дисфункции кожного барьера, а также предотвращает развитие воспалительной реакции благодаря усилению гидратации кожи и уменьшению проницаемости кожи для аллергенов (рис. 2). Ланолин и белый пчелиный воск, входящие в состав препарата, способствуют восстановлению липидного состава кожи, тем самым усиливают действие основного вещества. Препарат выпускается в двух лекарственных формах: крема и мази. Д-Пантенол является базисной ступенью терапии атопического дерматита согласно Федеральным клиническим рекомендациям по лечению данного заболевания и используется при любой степени тяжести патологии [17, 20].
Заключение
Таким образом, профилактика атопического дерматита, ориентированная на ключевые звенья патогенеза, способствует как снижению заболеваемости самим дерматитом, так и уменьшает вероятность появления сопутствующих ему заболеваний. Так как одним из ключевых факторов развития заболевания служит нарушение барьерной функции кожи, то применение эмолентов достоверно уменьшает риск развития атопического дерматита. Современный эмолент Д-Пантенол на основе декспантенола является базисной ступенью терапии и применяется при любой степени тяжести атопического дерматита.
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Зуд, чувство жжения, высыпания и раздражение – такими признаками сопровождается большинство кожных заболеваний аллергического происхождения. Для них характерно хроническое течение, с периодическими рецидивами и ремиссией.
Что такое атопический дерматит
Атопический дерматит – это хроническое воспалительное заболевание кожи, чаще всего возникающее у детей. Для заболевания характерны периоды обострения. С возрастом они становятся реже.
Атопический дерматит вызывают различные провоцирующие факторы. К появлению болезни склонны дети с повышенной чувствительностью кожи, нарушениями водно-солевого обмена, пониженным уровнем сопротивляемости организма к инфекционным возбудителям.




Одна из главных причин, вызывающих патологию, это наследственная предрасположенность. Даже если заболевание в свое время было диагностировано только у одного из родителей, вероятность атопического дерматита у ребенка превышает 50 %.

Заболевание также развивается на фоне неблагоприятной внешней среды, наличия в окружении ребенка различных аллергенов. Это могут быть определенные продукты, домашняя пыль, лекарственные препараты, шерсть животных и многие другие аллергены.
Симптомы атопического дерматита
Внешне заболевание проявляет себя патологическими изменениями кожи. Зуд при атопическом дерматите является наиболее характерным признаком болезни. Однако, негативным изменениям подвергается не только кожа, но и все системы организма, вызывая проблемы с пищеварением, ростом и развитием ребенка. Первые симптомы становятся заметными в возрасте до трех месяцев.
Заболевание сопровождается следующими признаками:
- чрезмерная сухость и ранимость кожи;
- появление красных пятен и отечности;
- образование обширных высыпаний, покрытых чешуйками;
- зуд и чувство жжения;
- образование мокнущих участков;
- шелушение и раздражение кожи;
- образование бляшек на сгибах тела – локтях и коленях.
Для заболевания характерна определенная цикличность: прогрессирование весной и осенью и ремиссия в летнее время. Толчком к рецидиву болезни могут стать употребление аллергенных продуктов, перенесенный стресс, переезд на новое место проживания.
Поскольку атопический дерматит обычно начинается в младенческом возрасте, для него также присущи изменения в психо-эмоциональном состоянии ребенка. Дети с таким диагнозом страдают повышенной раздражительностью, капризностью, они плохо спят, часто имеют недостаточный аппетит, плохо набирают вес. Эти факторы негативно влияют на общее физическое и психологическое развитие.
С возрастом признаки атопического дерматита намного меньше беспокоят ребенка, часто проходят полностью. У некоторых детей болезнь вновь проявляет себя в период полового созревания, когда происходит гормональная перестройка организма.
Причины зуда при атопическом дерматите
Зуд – это наиболее тяжелый признак заболевания. Он является следствием выработки гистамина тучными клетками и тесно связан с симптомами аллергического воспаления.
Зуд при атопическом дерматите носит навязчивый и приступообразный характер. В ночное время зуд воспаленных участков увеличивается. Ребенку и даже взрослому сложно его контролировать. Многочисленные расчесы приводят к повреждениям кожи. Микротравмы могут стать местами попадания вторичной инфекции.
Расчесы, вызванные сильным зудом, могут стать причиной осложнения бактериальной инфекцией, гнойных поражений кожи. Пациенты, страдающие атопическим дерматитом, часто болеют такими осложнениями как вирус простого герпеса или вирус папилломы человека.
Таким образом, проблема, как убрать зуд при атопическом дерматите, является наиболее сложной в лечении данного заболевания. Решить ее можно только комплексным лечением и правильным уходом за кожей.
Диагностика заболевания
Диагноз ставят на основе данных внешнего осмотра. Обычно заключение о состоянии ребенка не вызывает затруднений, учитывая его клиническую картину. Врач также проводит опрос родителей о наличии заболевания в семейном анамнезе, поскольку наследственная предрасположенность играет определяющую роль.
В некоторых случаях, при наличии показаний, пациенту может быть рекомендована дополнительная консультация узких специалистов: невролога и дерматолога, чтобы исключить другие заболевания со схожей симптоматикой.




При диагностике очень важно определить, какие аллергены провоцируют негативные изменения в организме больного. Врач может попросить родителей исключить определенные продукты из меню ребенка и наблюдать за его реакцией.

Лабораторных методов подтверждения болезни не существует. Для определения степени тяжести симптомов используется специальная шкала оценки состояния в баллах. Обращают внимание на уровень отечности, сухости и расчесов. По 10-бальной системе также оцениваются некоторые субъективные ощущения пациента: зуд и бессонницу.
Лечение атопического дерматита
Комплексный подход к лечению заболевания предусматривает применение медикаментозной терапии, правильный уход за кожей пациента, создание благоприятных условий проживания и развития, максимальное исключение аллергенов из жизни больного.
Терапия атопического дерматита направлена на достижение следующих целей:
- облегчение изнуряющего зуда;
- снижение чувствительности кожи;
- устранение ее чрезмерной сухости, шелушения и покраснения;
- очищение организма от токсинов;
- профилактику осложнений, в частности вторичной инфекции;
- улучшение состояния кожи.
К сожалению, гарантировать полное излечение от атопического дерматита невозможно, выполнение врачебных рекомендаций способствует увеличению периодов ремиссии и снижению уровня тяжести симптомов в период обострения.
Пациенту обязательно назначается медикаментозная терапия. Она включает следующие виды лекарственных препаратов:
- антигистаминные средства – для устранения признаков аллергической реакции;
- медикаменты для снятия зуда;
- противовоспалительные препараты местного действия – мази, лечебные кремы или гели;
- средства с сорбирующим действием для выведения аллергенов из организма;
- антибиотики – в случае присоединения вторичной бактериальной инфекции;
- витаминные комплексы для общего укрепления организма.
Повысить эффективность лечения поможет назначение различных физиотерапевтических процедур. Это могут быть воздействие электроимпульсов, ультрафиолета.
Большую роль в успешном лечении атопического дерматита играет соблюдение гипоаллергенной диеты. Лучше, если ребенок остается на грудном вскармливании с постепенным введением прикорма. Младенцу, страдающему атопическим дерматитом, прикорм вводят очень маленькими дозами и следят за реакцией его организма.
Ребенку в возрасте от 2 лет следует исключить или максимально ограничить употребление таких продуктов как шоколад, цитрусовые, мед, куриные яйца, цельное молоко, орехи. В список нежелательных продуктов входят также жирное мясо, копченые и соленые блюда, фаст фуд.
Уход за кожей включает применение увлажняющих средств, прием ванн на основе овсяной крупы, использование влажных обертываний. Сразу после приема ванны на кожу нужно нанести увлажняющие средства.
Профилактика атопического дерматита
Профилактика заболевания должна начаться еще в период беременности, особенно, если в семье есть случаи болезни. Будущей матери необходимо с осторожностью включать в меню продукты-аллергены. Это понижает риски развития аллергических реакций у будущего малыша.
Профилактические меры включают следующие следствия:
- не допускать пересыхания кожи у ребенка;
- обеспечить малышу гипоаллергенную диету;
- регулярно проводить влажную уборку помещений;
- пользоваться одеждой из натуральных тканей;
- обеспечить частую смену постельного белья;
- исключить контакт ребенка с такими аллергенами как табачный дым, шерсть животных, плесень;
- обеспечить оптимальную температуру воздуха и уровень влажности в помещении;
- коротко стричь ногти ребенку, чтобы не допустить образования микротравм при расчесах.
Ребенок, которому был поставлен диагноз «атопический дерматит», должен находиться под наблюдением врача, что также поможет избежать рецидивов и зуда кожи.
Средства для снятия зуда при атопическом дерматите
Как уже отмечалось, правильный уход за кожей – это одно из первых условий успешного лечения атопического дерматита. Для уменьшения зуда и чрезмерной сухости кожных покровов применяют средства серии «Эмолиум».
Крем «Эмолиум» предназначен для питания и увлажнения кожи, нормализации ее водно-липидного баланса. В состав средства входят компоненты, которые обладают следующими действиями:
- гиалуронат натрия – насыщает клетки живительной влагой;
- мочевина – обеспечивает увлажнение глубоких слоев кожи;
- масла макадамии и карите – смягчают кожу, снимают раздражение и покраснение;
- триглицерины каприновой и каприловой кислот – нормализуют гидролипидный баланс кожи.
Эмульсия для купания «Эмолиум» – это одно из наиболее популярных средств по уходу з нежной кожей малыша, склонной к раздражению, воспалению и другим аллергическим реакциям. Средство содержит комплекс активных компонентов, обеспечивающих нормальный липидный слой, препятствующий потере влаги. Эмульсия смягчает жесткую воду и обеспечивает дополнительную защиту.
Нормализация состояния кожи помогает снять чрезмерную сухость, устранить зуд и раздражение на различных частях тела младенца.
Читайте также:

