Ангиопластика при начинающейся гангрене
Обновлено: 27.04.2024

Стентирование нижних конечностей — метод лечения основанный на укреплении сосудистой стенки специальной металлической конструкцией - стентом. Критическая ишемия и гангрена нижних конечностей долгое время лечились только с помощью открытой операции шунтирования. При всех положительных качествах шунтирование имеет один недостаток - это большая открытая операция с разрезами для доступа к сосудам. Это создаёт риски осложнений, связанных с большими вмешательствами у больных с гангреной. Эндоваскулярные методы позволили проводить эффективное лечение критической ишемии у больных с сопутствующими поражениями коронарных, почечных и сонных артерий головного мозга.
Развитие медицинских технологий позволило минимизировать операционную травму с помощью эндоваскулярных вмешательств через прокол кожи и без разрезов. Основными эндоваскулярными операциями являются ангиопластика нижних конечностей и установка стентов в сосуд. Смысл ангиопластики сосудов заключается в раздувании суженного или закупоренного сегмента с помощью специального баллона, проводимого по тонкому проводнику. После ангиопластики в просвет восстановленного сосуда для поддержания стенки может устанавливаться специальная металлическая сетка - стент. Исторически для разрушения бляшки в сосудах использовалась лазерная ангиопластика, однако она уступила место новым, совершенным эндоваскулярным инструментам.
Эндоваскулярные технологии в Инновационном сосудистом центре
Основной миссией нашей клиники является лечение критической ишемии и гангрены конечностей. Мы стремимся к использованию новейших подходов для решения этой задачи. С 2011 года в практику наших сосудистых хирургов внедрены методы эндоваскулярной хирургии при критической ишемии. Отмечая преимущества эндоваскулярного подхода, мы с каждым годом расширяем возможности нашей клиники в применении данных методов.
Роль малоинвазивных технологий растёт - сейчас более 50% с критической ишемией и гангреной оперируется эндоваскулярно, а ещё более, чем у 40% применяется гибридный подход. Это шунтирование с ангиопластикой и стентированием артерий нижних конечностей. Инновационный сосудистый центр - это клиника, где делают более 500 операций ангиопластики и стентирования артерий нижних конечностей в год.
Возможности эндоваскулярной хирургии развиваются синхронно с созданием инновационных инструментов для лечения, поэтому в нашей практике операции через прокол всё больше вытесняют открытые вмешательства.
![Баллонорасширяемый стент]()
Виды стентов
Самораскрывающиеся стенты являются более предпочтительными для протяжённого поражения, извитых сосудов и в местах предполагаемого внешнего воздействия — сгибы и скручивания. Они идеально подходят для бедренно-подколенных поражений, но имеют высокую стоимость Такие стенты сделаны из металла с памятью формы и при раскрытии занимают свободный просвет. С целью лучшего прилегания после установки стенты дополнительно раздуваются баллоном.
Баллонные расширяемые стенты рекомендованы при выраженном кальцинировании стенки сосуда. Они подходят для идеально точного расположения и не смещаются при установке.
Баллоны и стенты с лекарственным покрытием пришли из коронарной ангиопластики и могут применяться при повторных вмешательствах на артериях голени. Они меньше склонны к зарастанию неоинтимой. Цены на ангиопластику нижних конечностей во многом зависят от выбора инструмента и его производителя.
Подготовка к стентированию
Перед выполнением операции стентирования пациент должен быть соответствующим образом обследован на предмет сосудистых поражений, рисков осложнений. Должен быть выполнен комплекс лабораторных обследований перед операцией и коагулограмма. Учитывая нагрузку пациента антитромботическими препаратами, необходимо исключить возможные источники кровотечения (язву желудка, кровоточащий геморрой).
Накануне вмешательства вводится лёгкий седативный препарат, позволяющий пациенту хорошо поспать и не нервничать. Перед операцией пациенту выбривается место предполагаемого доступа. В предоперационной сестра установит мочевой катетер и внутривенную иглу для инфузий. В операционной на плечо накладывается манжета для измерения давления и датчики для непрерывного снятия ЭКГ фиксируются на груди.
Анестезия при стентировании
Большинство эндоваскулярных процедур ангиопластики и стентирование сосудов нижних конечностей могут быть выполнены с умеренной внутривенной седацией и местной анестезией в месте прокола для доступа. Обязательно проводится мониторинг артериального давления, электрокардиограммы и уровня насыщения крови кислородом (пульсоксиметрия). На случай непредвиденных осложнений в операционной имеется дыхательный аппарат и дефибриллятор. Если операция проводится по поводу критической ишемии, то для комфортного положения пациента проводится эпидуральная анестезия (введение через катетер в область позвоночника анестезирующего препарата).
![Результат ангиопластики с самораскрывающимся стентом]()
Как проходит ангиопластика сосудов нижних конечностей
Для проведения оперативного вмешательства на артериях нижних конечностей пациент укладывается в положении лёжа на спине с руками по бокам. Если предполагается плечевой доступ через локтевую ямку, то рука отводится на 45-90º от пациента для удобства пункции. Чаще применяется доступ через бедренную артерию, но возможен и ретроградный доступ через сосуды на стопе.
Чрескожная ангиопластика начинается доступом к сосуду по пульсации, а если она отсутствует, то пункция проводится по анатомическим ориентирам, но в нашей клинике для доступа используется ультразвуковое сканирование в B-режиме. После попадания иглой в сосуд проводится тонкий проводник, по которому устанавливается специальная трубочка - интрадьюссер с клапаном на конце и возможностью промывания. Затем выполняется введение контраста - ангиография для уточнения тактики операции. Проводник проводится до места сужения, преодолевает это сужение и проводится дальше. После прохождения всех сужений по проводнику проводится баллон, который раздувается и моделирует просвет сосуда (ангиопластика). После этого проводится контрольная ангиография и если выявляется расслоение стенки артерии, то в это место необходимо установить стент, подходящий по диаметру.
Виды ангиопластики
- Субинтимальная баллонная ангиопластика сосудов — проводник проводится под изменённой внутренней стенкой (интимой) сосуда и дальше выходит в свободный просвет.
- Интралюминарная ангиопластика — разновидность вмешательства, когда проводник проходит по естественному просвету артерии, проскальзывая через суженные и закупоренные участки.
- При лазерной ангиопластике - атеросклеротическая бляшка выжигается специальным лазерным катетером.
Баллонная ангиопластика артерий нижних конечностей без стентирования рекомендуется для лечения поражений голени. Обязательно надо стентировать подвздошные артерии, так как частота повторных сужений (рестенозов) без стента очень высока.
После проведения ангиопластики и стентирования обязательно проводится контрольная ангиография для оценки результата.
Возможные осложнения
Осложнения после баллонной ангиопластики сосудов нижних конечностей обычно развиваются в ходе проведения вмешательства и должны немедленно устраняться. Способы для устранения этих осложнений имеются в арсенале сосудистых хирургов. Чаще всего наблюдаются следующие осложнения:
- Кровотечение из места доступа (гематома или псевдоаневризма) - чаще всего бывает при нарушении пациентом постельного режима. Иногда требует открытого доступа для устранения источника кровотечения.
- Инфекция места пункции - очень редкое осложнение. Она может развиваться при тяжёлых гнойно-деструктивных процессах на нижней конечности. Лечить необходимо антибиотиками. При необходимости проводить вскрытие гнойного очага.
- Повреждение почек контрастом - редкое осложнение от контрастного вещества.
- Диссекция (расслоение) артерии - иногда наблюдается при сложных поражениях и попытках субинтимального прохождения. Чаще всего удаётся устранить с помощью установки стента.
- Закупорка артериального русла кусочками бляшки - может определяться при контрольной ангиографии.
- Перелом стента в местах его изгиба - позднее осложнение, связанное с механической нагрузкой на металл.
- Повторное сужение в месте установки стента (рестеноз) - процесс зарастания просвета стентированного сегмента.
- Разрыв артерии — осложнение, развивающееся из-за избыточного раздувания баллона в резко кальцинированном сосуде. Выявляется в ходе контрольной ангиографии. Часто удаётся стабилизировать ситуацию длительной экспозицией баллона, может потребоваться установка стент-графта или открытая операция.
- Спазм артерий — реакция на раздувание сосуда баллонном. Встречается в 10% процедур. Для устранения спазма могут вводиться лекарственные препараты (папаверин, нитроглицерин).
Частота всех осложнений составляет не более 5% от всех проведённых процедур и они обычно своевременно устраняются в ходе вмешательства.
Наблюдение после ангиопластики и стентирования
В нашей клинике принята схема ведения пациента после операции для исключения осложнений ангиопластики и стентирования периферических артерий нижних конечностей:
- Для лучшего результата показана двойная дезагрегантная терапия, включающая приём плавикса и аспирина. Медикаментозная профилактика играет важную роль в отдалённых результатах вмешательства и продолжительности жизни пациентов.
- Первый осмотр проводится в первые 2 недели послеоперационного периода с обязательным УЗИ периферических сосудов.
- Следующие осмотры проводятся через несколько месяцев.
- Через год после хирургического лечения обязательно делают МСКТ ангиографию ног.
Баллонная ангиопластика и стентирование артерий нижних конечностей является эффективным методом восстановления кровотока при большинстве окклюзионных поражений кроме подколенной артерии. По своим непосредственным результатам этот метод не уступает открытым операциям шунтирования, если проводится по строгим показаниям. Преимуществом эндоваскулярной хирургии является малая травматичность, отсутствие боли, возможность повторных вмешательств, а также меньший риск для жизни.
По мере совершенствования инструментария для ангиопластики и стентирования малоинвазивные вмешательства занимают всё большее место в ведении пациентов с критической ишемией и гангреной.

Гангрена при сахарном диабете - процесс гнойно-некротического распада тканей конечности на фоне снижения кровообращения и присоединения вторичной инфекции. Влажная гангрена развивается при проникновении микробов в плохо-кровоснабжаемые ткани на фоне снижения иммунной защиты. При влажной гангрене бактерии могут быстро распространяться по всему телу, вызывая общее заражение организма - сепсис, что приводит к значительной летальности, при отсутствии адекватного лечения. При развитии анаэробной инфекции возникает газовая гангрена - смертельно опасное заболевание. Влажная гангрена является самой частой причиной высокой ампутации у людей, страдающих сахарным диабетом.
Хирургам Инновационного сосудистого центра удаётся сохранить ногу и возможность ходить у более чем 90% больных с диабетической гангреной. Ампутация в нашей клинике назначается только при полном гнойном распаде конечности, когда спасать уже больше нечего. При первых признаках влажной гангрены при сахарном диабете обращайтесь в Инновационный сосудистый центр и мы обязательно вам поможем.
В России из 80 000 ампутаций в год более 60 000 связаны с развитием гангрены конечности на фоне сахарного диабета. Слабое развитие службы профилактики сосудистых осложнений диабета, отсутствие сети кабинетов диабетической стопы приводит к тому, что почти 30% диабетиков теряют свои ноги от ампутации. Редкие эндокринологи объясняют пациентам правила ухода за стопами, осуществляют визуальный контроль и осмотр стоп у этих пациентов. Чаще всего общение эндокринолога с пациентом сводится к коррекции уровня сахара и выписывании рецептов на инсулин.
![Стенки сосудов при диабете покрыты кальцинированными бляшками]()
Сухая гангрена при диабете
Сухая гангрена при сахарном диабете развивается вследствие диабетической макроангиопатии, то есть поражения стенки сосудов кальцинированными бляшками. Количество кальция в сосудах таково, что даже при бесконтрастном рентгеновском исследовании видны пораженные бляшками сосуды отлично видны на снимках. Сухая гангрена развивается у больных с компенсированным диабетом и артериальной недостаточностью. При сахарном диабете всегда существует риск перехода сухой гангрены во влажную, с развитием опасных для жизни осложнений. Лечение сухой гангрены заключается в восстановлении кровотока и удалении только омертвевших тканей. Сложность заключается в характере поражения стенок сосудов. Чаще всего имеются протяженные сужения артерий и закрытые боковые перетоки. Лечение пациентов с сухой гангреной на фоне диабетической ангиопатии отличается от обычного атеросклероза. Необходимо иметь техническую возможность для выполнения гибридных вмешательств, сочетания ангиопластики и шунтирования. Удаление некрозов возможно проводить после восстановления кровотока, так как непосредственной угрозы общего заражения крови при сухой гангрене не существует.
![Фото влажной гангрены]()
Влажная гангрена при сахарном диабете
В отличие от сухой, влажная диабетическая гангрена почти всегда связана с инфекцией и нередко развивается на фоне существующего синдрома диабетической стопы. Травмы, связанные с раздавливанием тканей, острая закупорка сосуда тромбом (эмболия) могут быстро отрезать кровоснабжение пораженного участка ноги, вызывая гибель ткани и повышенный риск инфекции. На фоне сахарного диабета микробы при влажной форме некроза могут быстро распространиться по всему телу.
Газовая гангрена - это редкое, но очень опасное заболевание. Она начинается, когда инфекция проникает глубоко внутрь мышц или органов, чаще в результате травмы. Бактерии, которые вызывают газовую гангрену, носят название клостридий. Они выделяют опасные токсины, которые наносят тяжелый ущерб организму. Характерным для этой формы гангрены симптомом является образование пузырьков в тканях. Кожа при развитии газовой гангрены становится бледной и серой на вид, а при нажатии слышен характерный треск (крепитация), за счёт пузырьков в тканях. Если не лечиться, то без квалифицированной помощи смерть может наступить в течение 48 часов.
Тактика лечения влажной гангрены при сахарном диабете заключается в экстренном вмешательстве на очаге гнилостного расплавления ткней (некрэктомия, вскрытие флегмоны) со срочным проведением сосудистой операции по восстановлению кровотока. Если гангрену удаётся остановить, то следует этап восстановительного лечения с заживлением остаточных ран.
Причины влажной гангрены
Развитие деструктивных процессов в ноге возможно у пациентов со сниженной иммунной защитой на фоне сахарного диабета, при других факторах ослабления организма. Для перехода сухой гангрены во влажную необходимо довольно продолжительное время и формирование значительного отёка из-за вынужденного опускания больной ноги.
Развитие диабетической гангрены нижних конечностей нередко можно связать с попытками лечить начальные сухие некрозы пальцев с помощью "народных средств" - говяжьей печени, хлебного мякиша и им подобным. Эти "рекомендации" требуют длительного закрытия гангренозного очага "народными снадобьями". Соответственно создаётся прекрасная среда для размножения бактерий и прогрессированию гнойного процесса. Гнойно-некротическая гангрена нижних конечностей при сахарном диабете развивается молниеносно из-за распространения инфекции вдоль сухожилий.
Основным фактором риска потери ноги является сахарный диабет в стадии декомпенсации с поражением артерий голени (ангиопатия) и плохой уход за ногами при начальной стадии синдрома диабетической стопы.
Гангрена может развиваться молниеносно - при остром тромбозе или эмболии артерии. Признаками острой ишемии является бледность или синюшность стопы или пальцев, резкие боли, снижение чувствительности и прекращение активных движений. Требуется срочная операция по восстановлению кровообращения.
При постепенном развитии, гангрена развивается из критической ишемии при недостаточности кровообращения. Появляются признаки омертвения пальцев, язвы на стопе и голени, мучительные ночные боли. Операция по восстановлению кровотока проводится после детального обследования.
Мы сохраняем ногу при гангрене!
Видео о гангрене
Центр спасения конечностей от гангрены
Московская область, город Клин, улица Победы влад. 2
Записаться на прием
Вопросы-ответы
Ответ: Мы успешно этим занимаемся. Пришлите данные исследований, медицинскую выписку и фотографию ноги в разделе "Переписка с доктором". Желательно сделать это максимально быстро, так как гангрена прогрессирует. Можете приехать в ближайшее.
Ответ: Срочно к сосудистому хирургу и обязательно сделать УЗИ сосудов.
Ответ: Необходимо прислать данные УЗИ артерий и фотографии ноги в разделе "Переписка с доктором".
Ответ: Мы занимаемся такой патологией. Привозите пациента на консультацию прямо в клинику, при наличии мест и показаний мы его госпитализируем. Свяжитесь с главным врачом Седовым А.В. по поводу гемодиализа и мест.
Ответ: Вам необходимо обратиться к хирургу, это их работа
Ответ: Высылайте медицинские заключения по сосудам, данные ЭХО КГ, фотографии ног. Возможно, мы сможем выполнить эндоваскулярное лечение.
Ответ: Пришлите в разделе "Переписка с доктором" фотографии ноги и данные УЗИ исследований артерий. После этого я смогу ответить Вам на этот вопрос.
Ответ: Возможны 2 варианта лечения - восстановительная операция на сосудах (шунтирование или стентирование через прокол), либо ампутация по жизненным показаниям.
© 2007-2022. Инновационный сосудистый центр — сосудистая хирургия нового уровня
Центр спасения конечностей - клиника, созданная специально для лечения критической ишемии и гангрены конечностей. Наша клиника является лидирующей медицинской организацией, внедряющей в правктику сосудистой хирургии инновационные методы лечения сложной сосудистой патологией.
Основная специализация нашей клиники сосудистой хирургии - эффективное лечение ишемической гангрены ног и рук. В арсенале наших специалистов методы сосудистой микрохирургии, эндоваскулярные и гибридные вмешательства на артериях нижних и верхних конечностей. Мы выполняем реконструктивно-пластические у пациентов с большими некрозами и трофическими язвами.

Гангрена ноги - это некроз (омертвение) стопы, пальца, тканей голени, который может появиться вследствие недостатка кровообращения (ишемии), инфекции или на фоне сахарного диабета. При гангрене сосудистые хирурги во многих клиниках Российской Федерации быстро отказываются от восстановительных операций и отправляют пациентов на ампутацию. После высокой ампутации 80% пациентов погибают от различных причин в течение ближайших двух лет. Мы восстанавливаем кровообращение и сохраняем ногу большинству пациентов с гангреной.
Сухая гангрена нижних конечностей не является для наших хирургов поводом для ампутации. Российская медицина развивается в деле лечения гангрены без ампутации во многом, благодаря деятельности сосудистых хирургов нашего центра. Ведущий сосудистый хирург клиники Калитко Игорь Михайлович является пионером по внедрению в практику лечения гангрены методов микрохирургии, гибридных операций на сосудах и реконструктивно-пластических операций для замещения дефектов тканей при гангрене.
Клиника инновационной хирургии - это узкоспециализированный центр по лечению гангрены нижних конечностей. Наша стратегия лечения ишемической гангрены является самой эффективной для спасения ног. Многие коллеги из других отделений сосудистой хирургии направляют пациентов с запущенной гангреной в нашу клинику, потому что знают, что мы реализуем даже самые призрачные шансы на сохранение конечности. При гангрене нет лёгкого пути для спасения конечности, только командная работа группы энтузиастов позволяет добиваться успехов.
Почему мы считаем себя центром спасения конечности?
Основной целью лечения сосудистой гангрены является максимальное сохранение поражённой ноги и возможности ходить. Для достижения этой цели необходимо решить несколько задач: восстановить кровообращение, удалить омертвевшие ткани и заживить постнекротические раны. Именно в нашей клиники решают эти задачи комплексно, в рамках одной клиники, не перебрасывая пациентов из одного учреждения в другое. В большинстве сосудистых отделений в России отсутствует преемственность в лечении, когда после восстановления кровотока пациента перебрасывают в отделение гнойной хирургии, где ему преспокойно отнимают ногу. Проходя через наши руки, больные с гангреной получают большой шанс остаться со своей ногой. Мы боремся за восстановление кровотока и сохранение ноги до последней возможности. Мы помогаем сохранить ногу, когда другие клиники отказались. Инновационный сосудистый центр это клиника, где успешно лечат любую гангрену без ампутации.
Наши методы лечения гангрены
Микрохирургическое шунтирование
Гангрена - это заболевание, которое вызывается поражением сосудов. Часто это мелкие артерии голени и стопы. Большинству пациентов с такими поражениями отказывают в сосудистой операции и предлагают ампутацию. В нашей клинике это не так. Мы широко используем микрохирургическую технику для шунтирования сосудов, поэтому наши шунты работают хорошо и долго.
Ангиопластика и стентирование
Эндоваскулярные технологии позволяют восстановить кровоток в ноге без разрезов. В нашей клинике для лечения гангрены используются передовые методы ангиопластики и стентирования. Большинство поражений сосудов возможно пройти специальными устройствами для восстановления проходимости и установить микросетчатый каркас - стент, для поддержания просвета восстановленного сосуда. Эти операции отличаются минимальной травматичностью и высокой эффективностью.
Удаление и растворение тромбов
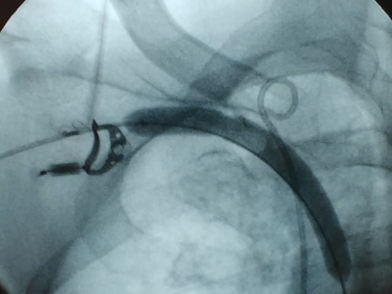
В арсенале наших сосудистых хирургов имеются передовые методы удаления тромбов. С этой целью мы используем как классические тромбэктомии, так и управляемый катетерный тромболизис или удаление тромбов специальными устройствами типа Rotarex. В клинике до совершенства отработан протокол лечения острой ишемии, позволяющий спасать большинство пациентов с тромбозами и эмболиями от ампутации.
Пластические операции после гангрены
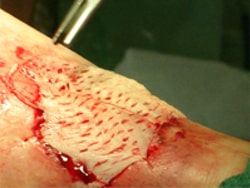
В нашей клинике сосудистая хирургия тесно перекликается с пластической. Крупные дефекты тканей, которые возникают в результате гангрены, с трудом заживают даже после восстановления нормальных условий кровообращения пораженного органа. Мы обладаем уникальными технологиями реконструктивных операций по закрытию ран и трофических язв. Используются методы аутодермопластики, островковой и микрохирургической пластики при гангрене и диабетической стопе.
Что такое гангрена влажная? Причины возникновения, диагностику и методы лечения разберем в статье доктора Азатяна Кярама Арутюновича, сосудистого хирурга со стажем в 7 лет.
Над статьей доктора Азатяна Кярама Арутюновича работали литературный редактор Маргарита Тихонова , научный редактор Вячеслав Подольский и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Влажная гангрена — это процесс омертвения ткани, органа или части тела, вызванный нарушением кровообращения из-за травм или патологий сосудов. Выражается в побледнении кожи, появлении длительно заживающих язв и др. Отличается обильным отделяемым из раны и отёком органа или конечности.
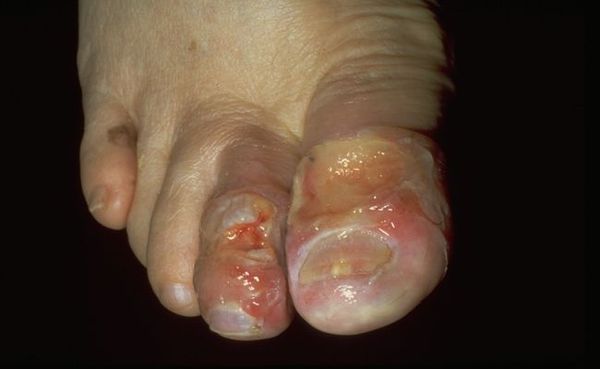
По причине возникновения патологию разделяют на две группы:
- возникшую от внутренних причин (заболеваний сосудов);
- возникшую в результате внешнего воздействия (травмы, ранения, инфекции, ожогов или обморожения).
Механизм развития гангрены связан с острой ишемией — нарушением оттока крови и/или лимфы. Это может произойти при механическом сдавлении сосудов и воспалении мягких тканей, лёгких, кишечника, кожи, матки или молочной железы. Однако основной причиной влажной гангрены является флеботромбоз — закупорка венозной системы.
Тромбоз возникает при застое крови, повреждении внутреннего слоя сосуда, тромбофилии (повышенной свёртываемости крови), сепсисе или при сочетании этих причин.
Ключевую роль в формировании тромба играет активное свёртывание крови. В ходе этого процесса образуется белок фибрин, который становится "каркасом" для строительства тромба [3] .
Развитию влажной гангрены способствуют гнилостные микроорганизмы, разлагающие и разжижающие мёртвую ткань. К таким бактериям относят анаэробы, бактероиды, дизентерийную амёбу, фузиформные бактерии, палочку путрификус, палочку спорогенес и др. Такая гангрена встречается в тканях и органах с большим содержанием крови, лимфы и тканевой жидкости [11] .
К другим факторам риска, способствующим образованию влажной гангрены, относят:
-
; ;
- декомпенсацию сахарного диабета (повышение уровня глюкозы в крови, не поддающееся коррекции);
- эндокринные и онкозаболевания; ;
- хронические заболевания вен (например, варикоз, сосудистые звёздочки, венозная мальформация);
- снижение иммунитета [11][13] .
Ежегодно острая ишемия нижних конечностей, как основная причина гангрены, развивается у 140 млн человек в мире [17] . Среди женщин такой диагноз встречается в 2 раза реже, чем среди мужчин. Причём чаще этот диагноз устанавливают мужчинам 60-64 лет и женщинам 80-84 лет. 25 % таких пациентов проводится ампутация ноги, 25 % умирают, а у оставшихся 50 % в процесс вовлекается вторая нога [12] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы влажной гангрены
Симптомы причинной болезни всегда предшествуют признакам гангрены.
Проявления тромбоза, как основной причины влажной гангрены, зависят от места расположения тромба, длительности болезни, характера и распространённости поражения венозного русла. Чаще тромб образуется в глубоких венах конечностей.
На начальных этапах тромбоза нижних конечностей симптоматика бывает стёртой или вообще не проявляется. К явным признакам болезни относят:
- отёк конечности или её части;
- синюшность кожи и выраженность подкожных вен;
- распирающую боль в ноге;
- боль по ходу магистральных сосудов [3] .
Отличительные признаки тромбоза глубоких вен верхних конечностей включают отёк руки, лица и шеи.
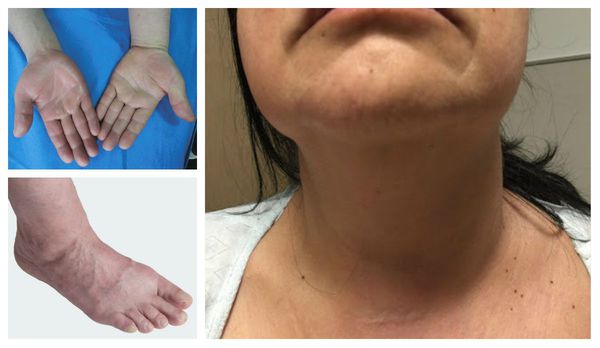
Характерные симптомы влажной гангрены:
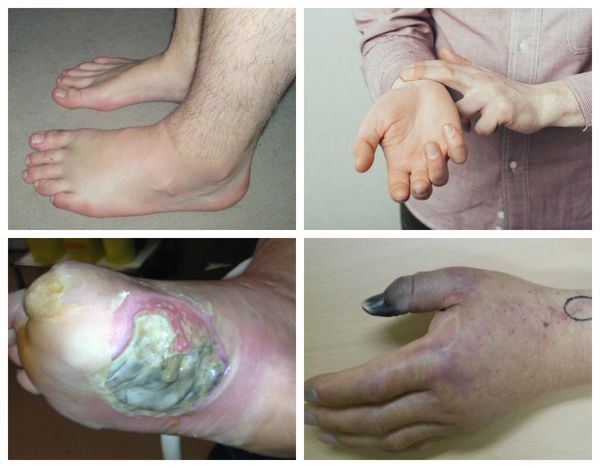
Патогенез влажной гангрены
Жизнеспособность органа и ткани зависит от работы сердечно-сосудистой системы: её основной, транспортной функции [5] .
Сердце и кровеносные сосуды снабжают организм кровью. С её притоком к органам и тканям поступает кислород и питательные вещества, а при оттоке кровь переносит углекислый газ и продукты метаболизма в лёгкие, почки, печень и другие органы-фильтры.
Нарушение транспортной функции ведёт к нарушениям микроциркуляции. Это происходит под воздействием одного или нескольких факторов. Среди них большое значение имеют:
- коллапс — внезапная сердечно-сосудистая недостаточность из-за отёка (избыточного накопления межтканевой жидкости и набухания эндотелия), повышенного слипания эритроцитов и тромбоцитов;
- образование лейкоцитарных пробок;
- повышение вязкости крови;
- формирование тромбов (сгустков крови) и эмболов (фрагментов тканей, бактерий и продуктов их жизнедеятельности);
- различные внешние факторы, например бактериальные токсины при инфицировании трофических язв.
Все эти изменения нарушают обмен веществ в органе или части тела, что ведёт к гибели клеток, некрозу (омертвению ткани) и гангрене [9] .
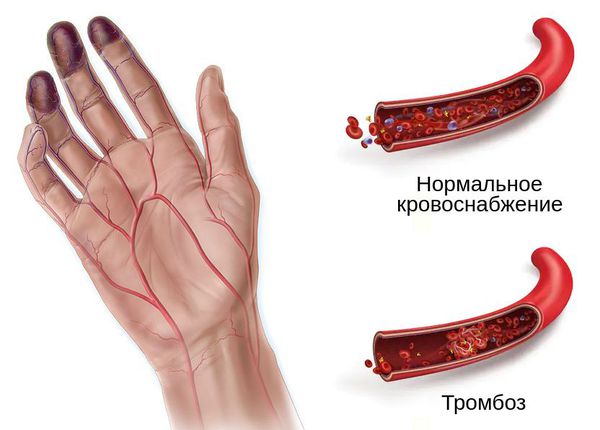
При влажной гангрене в основном нарушается механизм оттока, поэтому наблюдается отёк конечности или органа и обильные выделения из ран.
Механизм развития влажной гангрены примерно такой:
- после травмы ноги (или другого фактора) возникает тромбоз и закупорка глубоких вен, по которым кровь должна отводиться из конечности;
- возникает застой крови в ноге, отёк конечности, боль, цвет кожи или органа сначала становится бледным, потом тёмно-синим, появляются дефекты, из которых сочится жидкость, иногда присоединяется инфекция;
- отёк тканей сжимает и сдавливает артерии, нарушая приток крови и питательных компонентов;
- развивается некроз клеток, тканей и органов [6] .
Классификация и стадии развития влажной гангрены
Выделяют три типа гангрены:
-
— некроз ткани без выраженной инфекции и воспаления;
- влажная (гнилостная) — некроз с гнилостным распадом тканей;
- газовая — серьёзное осложнение, вызванное анаэробными микробами, с признаками сепсиса и интоксикации (высокой температурой и артериальным давлением, одышкой, слабостью, спутанностью сознания и др.) [2] .
Согласно классификации российского хирурга А. В. Покровского, влажная гангрена является последней стадией нарушения кровообращения конечности или органа [1] .
Фактически речь идёт о декомпенсации кровообращения, поскольку на IV стадии в поражённые ткани поступает мало кислорода, который может обеспечить нормальное потребление питательных веществ.
Классификация WIfI (Wound — язва, Ischemia — ишемия, foot Infection — инфицирование стопы) позволяет соотнести степень трофических нарушений и гангрены с ориентировочным объёмом лечения [7] .
Осложнения влажной гангрены
Влажная гангрена — опасное состояние, угрожающее жизни пациента. Промедление лечения чревато серьёзными осложнениями: увеличением раны, распространением инфекции, бактериальным эндокардитом, лёгочной недостаточностью и сепсисом.
Распространение гангрены сопровождается разрушением глубжележащих тканей. Токсины и вредные вещества, которые высвобождаются при распаде и некрозе, отравляют организм. Если процесс не остановить, пациент может лишиться конечности или органа, став инвалидом, или вовсе умереть [9] .
Тромбоз вен, как причина нарушения оттока крови, может стать причиной другого серьёзного осложнения — тромбоэмболии лёгочной артерии (ТЭЛА). Такое нарушение связано с миграцией тромба в систему лёгочных артерий. Из-за периодического изменения венозного оттока во время ходьбы, кашля или акта дефекации тромб может оторваться и закрыть просвет важных сосудов полностью или частично.
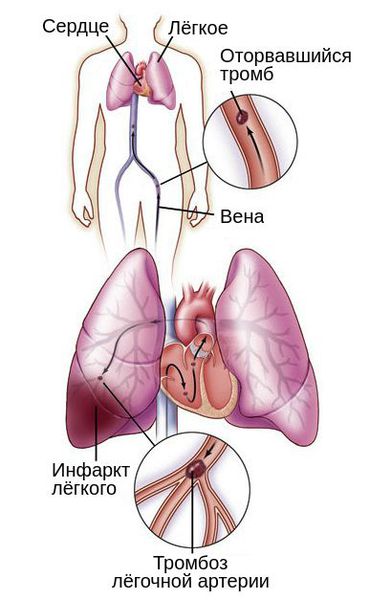
В зависимости от размера тромба закупориваются артерии различного диаметра: от сегментарных ветвей до лёгочного ствола. Тромбоз мелких веток обычно не приводит к расстройству кровообращения и дыхания, но может вызвать инфаркт участка лёгкого и пневмонию. Тромбоз лёгочного ствола заканчивается внезапной смертью.
Лёгочный инфаркт, который вызывает боль в груди, кашель, кровохарканье и образование жидкости в грудной клетке, развивается не всегда. Это осложнение относится к поздним проявлениям ТЭЛА и проявляется через несколько дней после дебюта болезни [3] .
Диагностика влажной гангрены
Диагноз влажной гангрены основывается на данных опроса, объективного осмотра, оценки распространённости процесса, состояния периферического кровотока и нервной передачи.
При опросе пациенты жалуются на длительно незаживающие раны стопы или голени с обильным выделением жидкости, образование волдырей с бурым или светлым содержимым и иногда неприятным запахом.
Важно уточнить, как давно возникли раны: они могут не заживать от нескольких недель до 2-6 лет. На скорость заживления влияют сопутствующие болезни: сердечная и дыхательная недостаточность, сахарный диабет, онкозаболевания и др. [10]
При осмотре врач обращает внимание на:
- состояние и цвет кожи (сухая или влажная, бледная, розовая или синюшная);
- объём конечностей (есть ли отёк);
- их температуру (холодные, тёплые или горячие);
- состояние ногтей — онихомикоз может являться дополнительным источником инфекции.
Периферическое кровоснабжение первично оценивается по пульсу: чем слабее удары, тем хуже состояние поражённой области.
Периферическая иннервация оценивается путём определения тактильной, вибрационной чувствительности и/или сухожильных рефлексов: чем слабее реакция пациента на раздражители, тем хуже прогноз для сохранения органа или конечности [10] .
О состоянии костных структур сложно судить без дополнительных методов исследования. Изначально можно определить только форму суставов, деформацию конечностей, объём движений и боль, возникающую в суставе.
Дополнительные методы исследования расположены в порядке значимости:
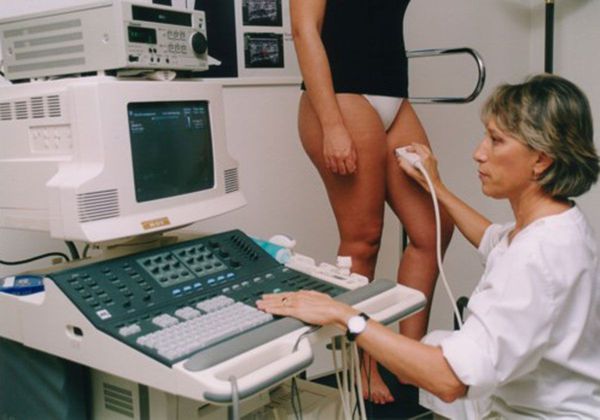
- УЗГД — ультразвуковое дуплексное сканирование артерий и вен. Безвредный метод диагностики. Позволяет выяснить, нарушено ли кровообращение в конечности или органе. Проводится в кабинете ультразвуковой диагностики. Во время процедуры пациент лежит на спине или стоит.
- Лабораторное обследование. С его помощью можно выявить системные заболевания, оценить общую тяжесть состояния и предполагаемый объём лечения. Для диагностики необходим клинический анализ крови, определение скорости оседания эритроцитов (СОЭ), развёрнутая коагулограмма (состояние свёртывающей системы крови), общий (клинический) анализ мочи и развёрнутый биохимический анализ крови. Для влажной гангрены характерны системные изменения: повышение СОЭ, лейкоцитов, D-димера и фибриногена, снижение АЧТВ, МНО, общего белка и т. д.
- Электрокардиограмма. Позволяет оценить состояние сердца. Проводится лёжа. На грудную клетку пациента накладываются специальные электроды, которые регистрируют электрическую активность сердечной мышцы — миокарда. Эта информация распечатывается на бумажной ленте в виде кардиограммы, отражающей работу сердца.
По данным этих исследований врач принимает решение о тактике лечения, его объёмах и необходимости других дополнительных методов исследования:
- МСКТ — мультиспиральная компьютерная томография. Может потребоваться для уточнения уровня и степени поражения сосудов при выявлении проблемы на УЗИ.
- Ангиография — определяет проводимость сосудов.
- Бактериологическое исследование раневой инфекции. Позволяет установить тип бактерий и их чувствительность к антибиотикам [10] .
- Рентгенография — оптимальный метод оценки состояния костей и суставов. С его помощью выявляются очаги разрушения [10] .
Дифференциальную диагностику влажной гангрены нужно проводить с другими состояниями:
- лимфатическим отёком и лимфедемой (слоновостью);
- хронической сердечной и почечной недостаточностью в стадии декомпенсации;
- острой печёночной недостаточностью и циррозом печени;
- липедемой ("жировым отёком").
Лечение влажной гангрены
Лечение влажной гангрены всегда комплексное. Оно состоит из ряда важнейших задач, которые формируются на этапах диагностики. По показаниям может потребоваться реваскуляризация — восстановление притока и оттока крови по артериям и венам. Выбор метода реваскуляризации зависит от типа сосудистой недостаточности — артериальной и/или венозной.
Одной из причин влажной гангрены является нарушение венозного оттока, а именно тромбоз глубоких вен конечности. Такая проблема чаще требует консервативной антикоагулянтной терапии — приёма таблеток, которые рассасывают тромб. Если причина в эмболизации артерий, восстановить кровоток позволяют реконструктивные операции:
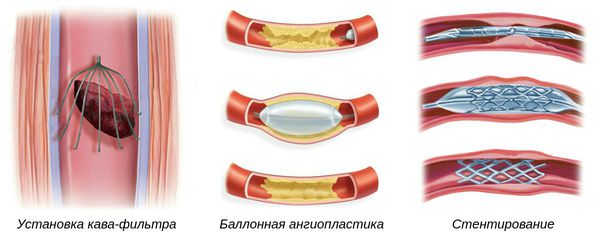
- Установка кава-фильтра — специальной системы, которая препятствует миграции тромбов из нижних конечностей к лёгким. Устанавливается в нижнюю полую вену.
- Баллонная ангиопластика — способ ликвидации суженных участков артерий, препятствующих нормальному току крови. Выполняется при помощи специальных систем.
- Стентирование — установка специальных имплантов (стентов) в область артерии, поражённой атеросклеротической бляшкой, чтобы восстановить её проходимость.
Такие операции выполняются под местной анестезией через прокол, т. е. малоинвазивным и малотравматичным способом [1] .
После восстановления кровообращения и купирования инфекционного процесса наступает восстановительный период. Он предполагает компрессионное лечение:
- Ношение трикотажа 2-3 класса компрессии в течение дня. Это могут быть бинты, чулки, перчатки, рукава и пр.
- Прерывистая пневмокомпрессия, или прессотерапия. Используется как противоотёчная терапия [3] . На пациента надеваются манжеты, в которые подаётся воздух. Манжеты постепенно нагнетают давление от периферии к центру, т. е. от пальцев стопы, усиливая отток лимфы.
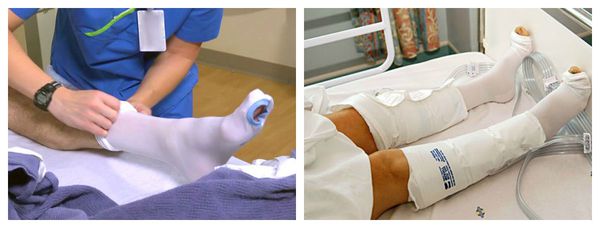
Одновременно с перечисленными мерами проводится обработка раны. Она направлена на очищение и подготовку дефекта к заживлению.
Выбор метода обработки зависит от состояния раны и организма в целом. Возможны несколько вариантов:
- хирургический метод — иссечение омертвевших тканей;
- ферментный метод — наложение препаратов, расщепляющих омертвевшие ткани, например трипсина или химотрипсина;
- ультразвуковой метод — физический способ размельчения и удаления омертвевших тканей;
- комбинация нескольких методов очищения раны [10] .
При адекватной обработке и разгрузке поражённой конечности дефект начинает заживать в течение двух недель [10] .
Правильно выбрать повязку для раны — не менее важно. Чтобы поспособствовать заживлению, она должна отвечать четырём требованиям:
- поддерживать влажную среду в ране;
- контролировать объём воспалительного выпота;
- предотвращать повреждение краёв раны;
- хорошо фиксироваться, оставаться неподвижной.
Современные многокомпонентные повязки содержат все необходимые компоненты для заживления раны:
- гидрогели для создания оптимальной влажной среды на поверхности раны;
- альгинаты для устранения избыточной жидкости;
- гидроколлоиды для очищения раны от омертвевших тканей;
- ионы серебра для обеззараживания и т. д.
Для каждой стадии заживления раны существуют свои повязки. Они накладываются на 1-5 дней. На поверхности современных повязок имеются индикаторные метки, которые сигнализируют о том, что повязку пора сменить.
Прогноз. Профилактика
Если не лечить влажную гангрену или поздно обратиться к врачу, то в течение первого года 20 % больных умирают, 25 % пациентов проводится ампутация и лишь у 55 % больных есть шанс сохранить конечность или орган. Эти показатели отражают весь драматизм ситуации: угроза здоровью и жизни больных очень высока [8] .
Ампутация, как единственно возможный способ сохранения жизни пациента, показана при неэффективности комплексного лечения, увеличении раны, невозможности проведения операции, ухудшении состояния пациента и позднем обращении к врачу — развившейся гангрене.
Во избежание осложнений, связанных с ампутацией, операцию следует выполнять в два этапа:
- первичная ампутация — удаление омертвевших тканей, попытка восстановить кровоток и сохранить конечность;
- вторичная ампутация — проводится при неэффективности мероприятий по сохранению конечности и отсутствии положительной динамики: рана после первичной ампутации не заживает [9][14] .
При наличии гнойно-некротического очага и риске заражения крови его первичная санация должна быть выполнена до операции [10] .
Другие осложнения, связанные с лечением, возможны при критической ишемии конечности. Проводить хирургическую обработку раны в этом случае опасно: это может расширить зону некроза. Перед этим требуется провести реваскуляризацию конечности, например стентирование.
При реваскуляризации возможно развитие осложнения в виде нефропатии — нарушения работы почек. Особенно рискуют пациенты с генерализованным атеросклерозом, кальцификацией почечных артерий и хронической болезнью почек II стадии и выше [8] [15] [16] . Чтобы предупредить нефропатию, накануне и после операции пациентам из группы риска необходимо отменить метформин, петлевые диуретики и по каплям внутривенно ввести 1 л физраствора.
Профилактика влажной гангрены заключается в регулярном обследовании, контроле имеющихся заболеваний и раннем обращении к врачу при первых симптомах тромбоза или ишемии конечности. Даже небольшая на первый взгляд ранка может привести к утрате конечности.
При наследственной предрасположенности к варикозной болезни необходимо каждый год выполнять УЗИ вен нижних конечностей и консультироваться с флебологом. В профилактических целях врач может назначить ношение компрессионного белья: это позволит избежать образования тромбов и прогрессирования хронических заболеваний вен.
При сахарном диабете важно корректировать уровень глюкозы в крови, ежегодно выполнять УЗИ органов брюшной полости, артерий и вен нижних конечностей, а также правильно ухаживать за кожей ног:
Читайте также:





