Ангиодисплазия кожи у детей что это
Обновлено: 26.04.2024
БЕСПЛАТНАЯ КОНСУЛЬТАЦИЯ: поможем врачам и владельцам клиник выбрать оборудование для удаления винных пятен
Оглавление
Винные пятна (port-wine stains), также называемые капиллярной ангиодисплазией или пламенеющим невусом (nevus flammeus), являются одним из наиболее распространенных пороков развития сосудов. Они представляют собой сеть патологически измененных капилляров, расположенных поверхностно или глубоко под кожей и просвечивающих через нее.
В нашей компании Вы можете приобрести следующее оборудование для лечения винных пятен:
Согласно мировой статистике, винные пятна регистрируются в среднем у 0,1–2,0% новорожденных. Чаще всего они возникают у представителей европеоидной расы, с одинаковой вероятностью как у мальчиков, так и у девочек.
Этиология и патогенез винных пятен
В большинстве случаев винные пятна (пламенеющий невус) являются врожденным пороком. Они присутствуют у младенца сразу после его появления на свет и увеличиваются в размерах пропорционально дальнейшему росту ребенка. Важной особенностью виных пятен является отсутствие спонтанной регрессии — они формируются на всю жизнь и, как правило, оказывают негативное влияние на психологическое состояние человека.
В редких случаях возможно появление винных пятен на внешне здоровой коже во взрослом возрасте — это так называемая приобретенная капиллярная ангиодисплазия. Иногда винные пятна могут являться не самостоятельной патологией, а признаками тяжелых синдромов: Стерджа-Вебера (энцефалотригеминальный ангиоматоз с поражением мягкой мозговой оболочки) или Клиппеля-Треноне (пороки развития вен с гипертрофией костей и мягких тканей).
Международное общество по изучению сосудистых аномалий (ISSVA) классифицирует капиллярную ангиодисплазию в соответствии с преобладающим типом сосудов — артериальная, венозная, лимфатическая, капиллярная или комплексная.
Клинические проявления пламенеющего невуса
У новорожденного капиллярная ангиодисплазия представляет собой светло-розовое или розовое пятно, которое при ближайшем рассмотрении состоит из отдельных сосудистых веточек. По статистике, большинство винных пятен находятся на лице или шее. Локализуясь на лице, 45% ангиодисплазий занимают от 1 до 3 областей, иннервируемых V парой черепных нервов (nervus trigeminus), а 55% — более 1 области c переходом на противоположную сторону.
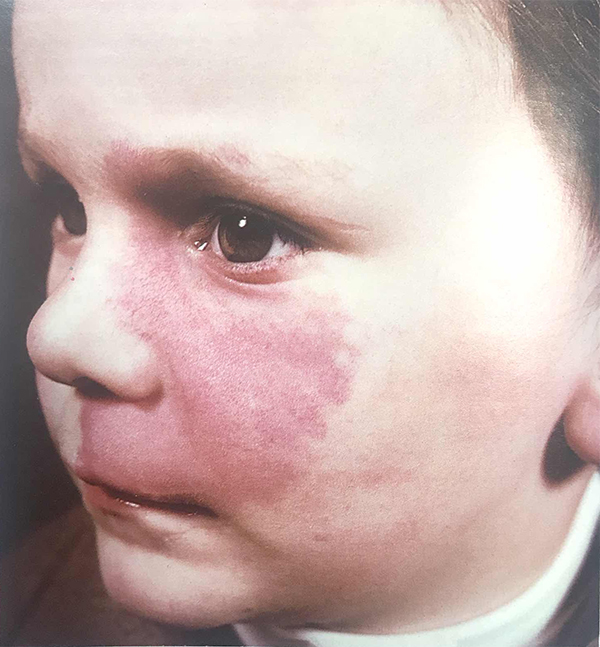
Пламенеющий невус (винное пятно), по данным Т.Фитцпатрик
По мере роста и взросления ребенка винное пятно пропорционально увеличивается в размерах, становясь светло-красным или полностью красным. При этом оно выглядит как сплошная сеть сосудов, в которой невозможно выделить отдельные ветви.
В дальнейшем сосуды новообразования постепенно расширяются, что значительно утолщает его и приподнимает над поверхностью здоровой кожи. Винное пятно легко травмируется и кровоточит, рана может инфицироваться, а выраженные размеры новообразования в некоторых случаях нарушают симметрию лица пациента. Возможно озлокачествление капиллярной ангиодисплазии и ее перерождение в раковую опухоль.
Методы лечения винных пятен
Наиболее простым методом не столько лечения, сколько маскировки винных пятен является использование косметики. Грамотно подобранные средства помогают скрыть новообразование и позволяют таким пациентам чувствовать себя достаточно комфортно в общественных местах. Более радикальным вариантом, который также не направлен на лечение винного пятна, является выполнение татуировки поверх новообразования.
Лекарственная терапия капиллярной ангиодисплазии не продемонстрировала значительной эффективности в лечении винных пятен. Однако есть данные о положительных результатах топического применения иммуномодулятора имиквимода 5 раз в неделю под окклюзию полиэтиленовой пленкой в течение 4 недель.
До изобретения лазеров радикальным методом лечения винных пятен являлась пересадка кожи. Эта операция, как и другие инвазивные вмешательства, имеет ограничения и несет в себе определенные риски.
Сегодня для лечения винных пятен активно применяется световая и лазерная терапия — IPL и Nd:YAG лазеры. Принцип такой терапии – избирательное разрушение патологических сосудов за счет их нагрева при поглощении гемоглобином световой или лазерной энергии. Данный вид терапии в большей степени подходит для ситуации, когда сосудистый дефект окончательно сформирован и нет возможности повлиять на него другими видами терапии. Разрушение сосудов приводит к выраженному и устойчивому эстетическому дефекту. Процедуры лазерной и световой терапии проводятся без нарушения целостности кожных покровов, хорошо переносятся и не требуют длительной реабилитации.
БЕСПЛАТНАЯ КОНСУЛЬТАЦИЯ: поможем врачам и владельцам клиник выбрать оборудование для удаления сосудов
Оглавление
Глубоко залегающие сосуды представляют собой патологически измененные капилляры, питающие гемангиомы и мальформации, а также увеличенные венулы, залегающие в коже на глубине до 5 мм.
В нашей компании Вы можете приобрести следующее оборудование для удаления глубоко залегающих сосудов:
К состояниям, при которых в коже присутствуют глубоко залегающие сосуды, относятся следующие:
- Инфантильные гемангиомы
- Капиллярные гемангиомы
- Кавернозные гемангиомы
- Сосудистые мальформации
- Варикозное расширение вен
Этиология и патогенез
Младенческие (инфантильные) гемангиомы
Являются наиболее распространенными сосудистыми опухолями у детей — они встречаются у 3–10% новорожденных со светлой кожей. Ни причины, ни конкретные клетки, из которых происходят инфантильные гемангиомы, на сегодняшний день окончательно не установлены. На этот счет имеется много теорий, в которых «подозревается» плацентарная ткань, эндотелиальные клетки-предшественники и мезенхимальные стволовые клетки.
Есть данные о том, что в течение третьего триместра беременности незрелые эндотелиальные клетки плода сосуществуют с незрелыми перицитами, которые сохраняют пролиферативную активность в течение ограниченного периода времени после родов. Ангиогенные пептиды (факторы роста фибробластов и эндотелия сосудов) стимулируют деление этих незрелых клеток, что приводит к развитию гемангиомы. По мере дифференцировки эндотелиальных клеток начинается приток тучных и миелоидных клеток, а также тканевых ингибиторов металлопротеиназ (ТИМП). Вместе они останавливают деление и запускают инволюцию гемангиомы.
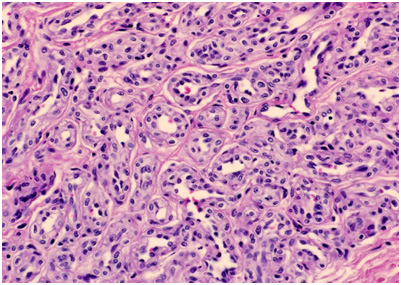
Инфантильные гемангиомы состоят крупных и активно пролиферирующих клеток сосудистого эндотелия. В начале пролиферации они беспорядочно скапливаются в определенной области, но со временем организуются в особые сосудистые пространства с каналами, заполненными клетками крови (рис. 1). Поскольку инфантильные гемангиомы являются доброкачественными образованиями, они не могут делиться бесконечно. Со временем активность этого процесса начинает угасать, и гемангиомы приобретают дольчатую структуру. На замедление пролиферации влияют тучные клетки — они же участвуют в распространении питающих опухоль артериол и венул.
Рис. 1. Гистологическая картина инфантильной гемангиомы с крупными эндотелиальными клетками в дермальном слое кожи (Medscape)
Капиллярные гемангиомы
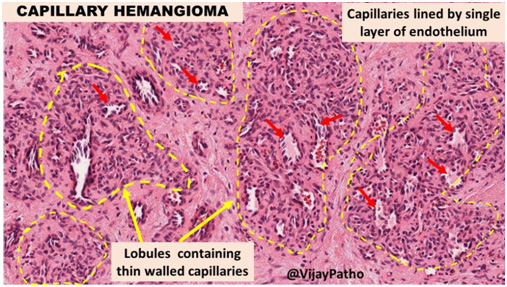
Часто встречающиеся доброкачественные опухоли орбиты и периорбитальной области у детей. Они состоят из эндотелиальных клеток и характеризуются быстрым ростом с последующей спонтанной инволюцией (рис. 2). Это отличает капиллярные гемангиомы от сосудистых мальформаций, которые сохраняются и у взрослых.
Считается, что капиллярные гемангиомы имеют плацентарное происхождение. Обычно они демонстрируют две фазы роста — пролиферативную и инволютивную. Пролиферативная фаза характеризуется быстрым ростом опухоли и длится от 8–18 месяцев и более. При этом увеличивается число эндотелиальных и тучных клеток — последние стимулируют рост питающих гемангиому сосудов.
Инволютивная фаза характеризуется медленной регрессией гемангиомы — около 50% опухолей исчезают к 5 годам, а 75% — к 7 годам. В это время количество тучных клеток снижается до нормы, и наблюдается уменьшение активности эндотелиальных клеток.
Рис. 2. Гистологическая картина капиллярной гемангиомы с характерными дермальными кластерами, в которых видны тонкостенные капилляры (Ilovepathology)
Кавернозные гемангиомы
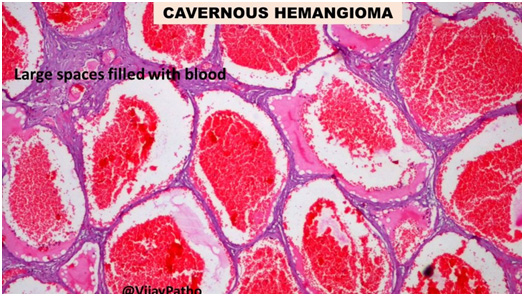
Являются результатом образования сосудистых каналов в окружающих мягких тканях (рис. 3). Локальное изменение гемодинамики способствует появлению новых сосудов у данной опухоли, что позволяет ей распространяться еще больше. На границе кавернозной гемангиомы с нормальными тканями появляется фиброзная капсула. Возможно нарушение зрения из-за сдавления зрительного нерва, глазных мышц или окружающих сосудов.
Рис. 3. Гистологическая картина кавернозной гемангиомы с обширными пространствами, заполненными кровью (Ilovepathology)
Сосудистые мальформации
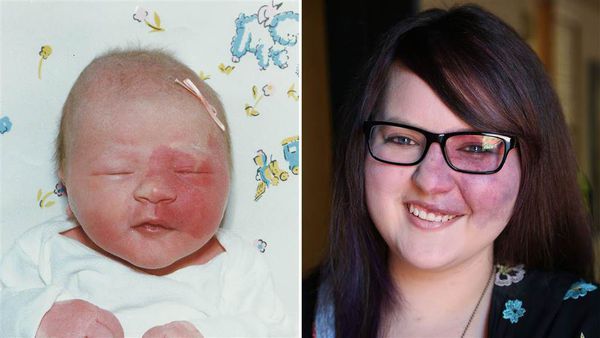
Наиболее распространенной капиллярной мальформацией является винное пятно (врожденная капиллярная ангиодисплазия, пламенеющий невус). Оно присутствует сразу после рождения ребенка и увеличивается пропорционально его росту (рис. 4). Его отличительной особенностью является отсутствие спонтанной регрессии. Иногда возможно появление винного пятена на коже во взрослом возрасте (приобретенная капиллярная ангиодисплазия).
Рис. 4. Капиллярная мальформация у 3-месячного ребенка с винным пятном на щеке — видны случайно расположенные капилляры в папиллярной дерме (Merrow C., et al. Revised classification of vascular lesions from the International society for the study of vascular anomalies: Radiologic-pathologic update. Radiographics 2016; 36(5): 150197)
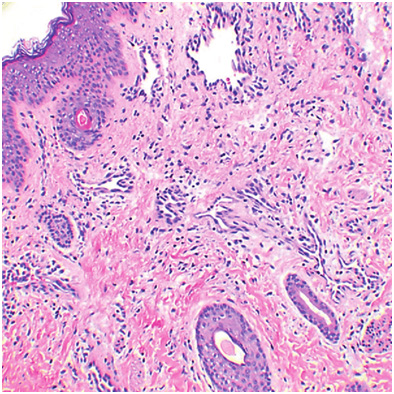
Венозные мальформации встречаются у 1–4% детей — как и капиллярные мальформации, они присутствуют с рождения. Венозные мальформации состоят из массы небольших венул, каждая из которых имеет стенку толщиной в один слой эндотелиальных клеток. Эти венулы хаотично переплетаются между собой, образуя неупорядоченную структуру (рис. 5). Такие мальформации растут пропорционально росту ребенка, однако могут значительно увеличиваться в период полового созревания, гормональных изменений или при возникновении инфекции.
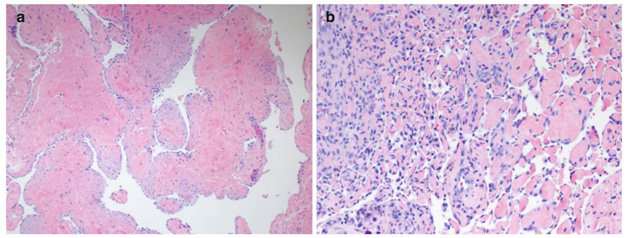
Рис. 5. Гистологическая картина венозной мальформации (а) и венозной мальформации с интраваскулярной эндотелиальной гиперплазией (b) (North P. E Histology of vascular malformations. In: Mattassi R., Loose D., Vaghi M. (eds) Hemangiomas and vascular malformations. Springer, Milano 2015)
Лимфатические мальформации представляют собой переплетения однослойных сосудов и везикул, заполненных лимфатической жидкостью (рис. 6). Около 75% мальформаций возникают на шейно-лицевой области. В прошлом их называли лимфангиомами, что является неверным, поскольку в данном случае отсутствует клеточная гиперплазия. Лимфатические мальформации никогда не регрессируют, но могут расширяться и сжиматься в зависимости от объема лимфы, наличия травмы, воспаления и других факторов.
Рис. 6. Гистологическая картина лимфатической мальформации (Pathology Outlines)
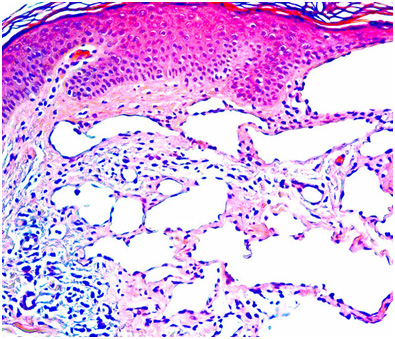
Варикозное расширение вен
Это внешнее проявление хронической венозной недостаточности, которая связана с нарушением обратного тока крови от конечностей к сердцу. Мягкие формы (венозные телеангиэктазии) вызывают только косметические дефекты, тогда как тяжелые формы могут приводить к образованию язв, некрозу и нарушению питания конечности.
Варикоз зафиксирован у 23% взрослого населения, а если учитывать легкие формы заболевания, показатель возрастает до 80% у мужчин и 85% у женщин. Среди его причин стоит упомянуть повышение давления в поверхностных венах, слабость клапанного аппарата и венозных стенок, беременность и длительное стояние на ногах.
Клинические проявления
Младенческие (инфантильные) гемангиомы
Самым ранним признаком детской гемангиомы является побледнение участка кожи (возможно с мелкими телеангиэктазиями), которое в дальнейшем трансформируется в красное или малиновое пятно (рис. 7). Характерным признаком является быстрый рост опухоли в первые 4 недели жизни ребенка. Обычно она растет быстрее самого новорожденного, что отличает ее от сосудистых мальформаций, которые увеличиваются пропорционально росту младенца.
Инфантильная гемангиома может становиться выпуклой или куполообразной, приобретать дольчатую структуру или оставаться плоской. В течение первого года жизни ребенка идет фаза пролиферации опухоли, при этом наибольшее ее увеличение фиксируется в первые 4–6 месяцев.
Инволютивная фаза младенческой гемангиомы может быть короткой или длительной, причем заранее предугадать это невозможно. Но достоверно известно, что из всех поражений, которые разрешились к 6 году жизни ребенка, 38% оставляют после себя рубцы, телеангиэктазии или анетодермичную (атрофичную) кожу. Если гемангиома разрешается после 6 лет, указанные остаточные явления фиксируются в 80% случаев. Также замечено, что инфантильные гемангиомы, которым требуется больше времени для развития, имеют более высокую частоту остаточных кожных явлений.
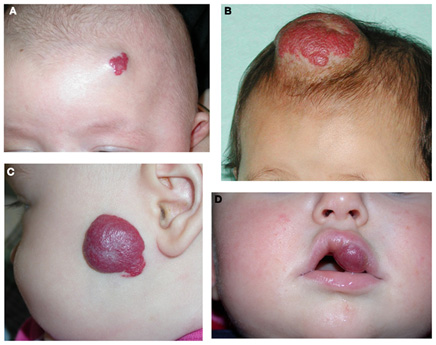
Рис. 7. Инфантильная гемангиома на лбу (а), волосистой части головы (b), щеке (c) и верхней губе (d) (Itinteang T., et al. Biology of infantile hemangioma. Frontier Surg 2014; 1)
Капиллярные гемангиомы
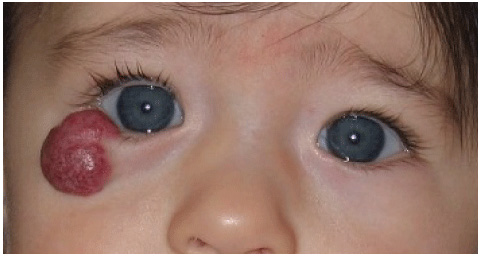
Обычно это красные пятна прогрессирующих размеров в периорбитальной области. Гемангиомы при надавливании белеют, в отличие от винных пятен, цвет которых не меняется. Из-за выраженного объема опухоли ребенок может быть не в состоянии открыть пораженный глаз (рис. 8). Характерно снижение остроты зрения на затронутой стороне — амблиопия наблюдается у 43–60% пациентов.
Рис. 8. Капиллярная гемангиома на нижнем веке (Kavoussi S.C., et al. Spontaneous periocular ecchymosis in children: Differential diagnosis and current trends in evaluation and manangement. J Clin Exp Ophthalmol 2014; 5: 1–10)
Кавернозные гемангиомы
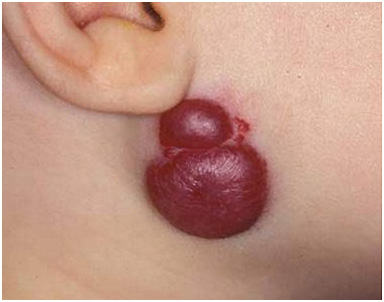
Являются глубоко залегающими в коже новообразованиями, которые проявляются голубоватой припухлостью на руке или другой области тела (рис. 9). Могут иметь небольшой диаметр или достигать крупных размеров.
Рис. 9. Кавернозная гемангиома в периаурикулярной области (Skintags Removing)
Сосудистые мальформации
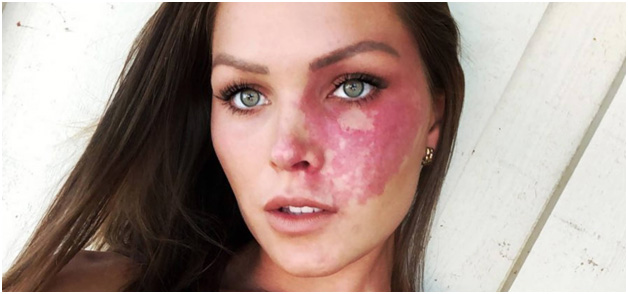
Винное пятно (капиллярная мальформация) сперва выглядит как светло-розовая или розовая область, которая при ближайшем рассмотрении состоит из отдельных сосудистых веточек. Большинство мальформаций располагаются на лице или шее, в 45% занимая от 1 до 3 областей, иннервируемых тройничным нервом, а в 55% могут переходить на противоположную сторону лица.
По мере роста ребенка винное пятно увеличивается в размерах, становясь светло-красным или полностью красным (рис. 10). При этом оно выглядит как сплошная сеть сосудов, где невозможно выявить отдельные ветви. Возможно озлокачествление винного пятна с перерождением в раковую опухоль.
Венозные мальформации выглядят как мягкие образования голубоватого цвета, обычно возникающие на лице, нижних конечностях или туловище (рис. 11). Они представляют собой зависимые поражения, т.е. расширяются и сжимаются в зависимости от положения пациента. Венозные мальформации предрасположены к тромбозу, в результате чего возникают флеболиты, которые в данном случае являются патогномоничным симптомом.
Лимфатические мальформации возникают с рождения и проявляются в виде маленьких куполообразных узелков красноватого цвета из-за небольших кровотечений. По размеру лимфатических камер их делят на макроцистные (> 2 см), микроцистные (рис. 12), приводя к деформации костей и обезображиванию лица ребенка.
Рис. 11. Венозная мальформация на лице (Craniofacial team of Texas)
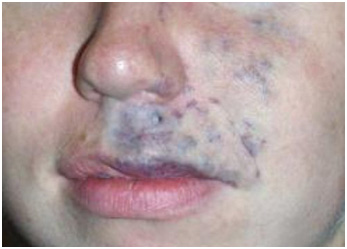
Рис. 12. Лимфатическая мальформация на шее (Dr. P. Marazzi/Science Photo Library)
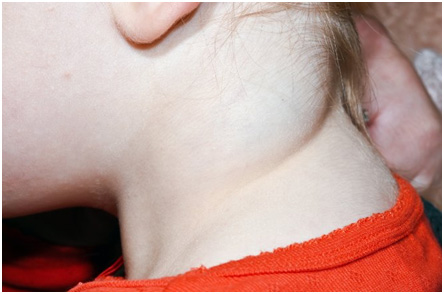
Варикозное расширение вен
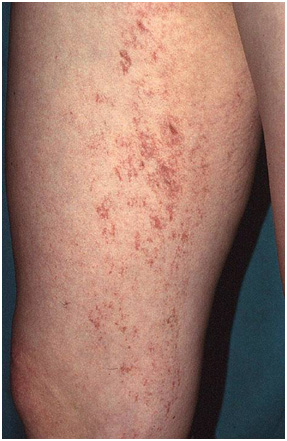
Клинические проявления крайне разнообразны — от небольших венозных телеангиэктазий («сосудистых звездочек») до объемных выпячиваний крупных вен под кожей, с язвами и некрозом. Если говорить о легкой степени болезни, которую можно вылечить нехирургическим путем, венозные телеангиэктазии подразделяют на древовидные (ветвящиеся), паукообразные (звездчатые), линейные (простые), пятнистые (пантиформные). В отсутствие терапии они постепенно распространяются по коже (рис. 13), после чего могут поражаться крупные и глубокие сосуды с присоединением различных осложнений.
Рис. 13. Телеангиэктазии на бедре (Primary Care Dermatology Society)
Принципы лечения глубоких сосудов
Выбор метода лечения должен начинаться с тщательной оценки состояния пациента. На основании этого следует определить, может ли тот или иной метод решить выявленную проблему.
Для лечения глубоких сосудов, в том числе питающих гемангиомы и мальформации, может применяться склеротерапия — введение в сосудистый просвет особого вещества, которое вызывает деструкцию эндотелия с последующим образованием тонкого фиброзного тяжа. Таким образом можно устранять сосуды диаметром от 4 мм и более.
«Золотым стандартом» удаления мелких поверхностных сосудов с глубиной залегания до 5 мм является Nd:YAG лазер 1064 нм. Его излучение обладает оптимальной глубиной проникновения и хорошо поглощается гемоглобином крови. Процедуры лазерной терапии проводятся без нарушения целостности кожных покровов, хорошо переносятся и не требуют длительной реабилитации. Nd:YAG лазер может сочетаться со склеротерапией или хирургическим удалением крупных и глубоко залегающих сосудов.
В случае глубоких сосудов они часто оказываются «накрытыми» сетью поверхностных капилляров, которая забирает часть лазерного излучения. Поэтому для эффективной терапии используется комбинация интенсивного импульсного света (IPL) и Nd:YAG лазера 1064 нм. Оба этих модуля входят в универсальную платформу М22 от Lumenis.
Что такое капиллярная мальформация? Причины возникновения, диагностику и методы лечения разберем в статье доктора Сафина Динара Адхамовича, сосудистого хирурга со стажем в 14 лет.
Над статьей доктора Сафина Динара Адхамовича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Капиллярная мальформация — это врождённый порок развития капилляров кожи, который возникает из-за случайной мутации, не связанной с наследственностью. Данный генетический дефект приводит к появлению избыточного количества сосудов в коже, иногда нарушает связь поражённой области с нервной системой . Причём диаметр избыточных сосудов больше, чем у нормальных капилляров.
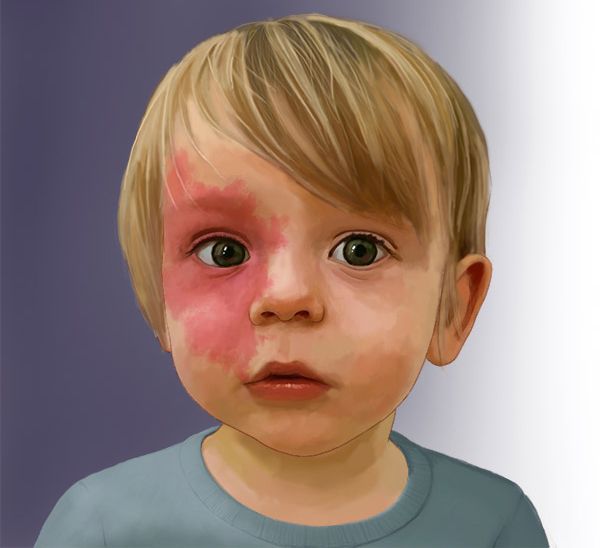
Капиллярная мальформация встречается у 0,3-0,5 % новорождённых, т. е. у 3-5 детей на 1000 новорождённых [2] [3] [4] . Одинаково часто возникает у мальчиков и девочек.
Понятие "капиллярная мальформация" включает в себя комплекс различных заболеваний и состояний. Всем им характерен порок развития капилляров кожи и их изменения. К таким заболеваниям относят "винное пятно" , капиллярную ангиодисплазию , невус Унна и др. [1] . По сути, данные изменения являются вариациями капиллярной мальформации.
По такому же принципу, из-за сходства с цветом красного вина, получило своё название и "винное пятно" — "portwine stain", или сокращённо PWS. Данный термин до сих пор используется в западной медицинской литературе, в том числе и в научной.
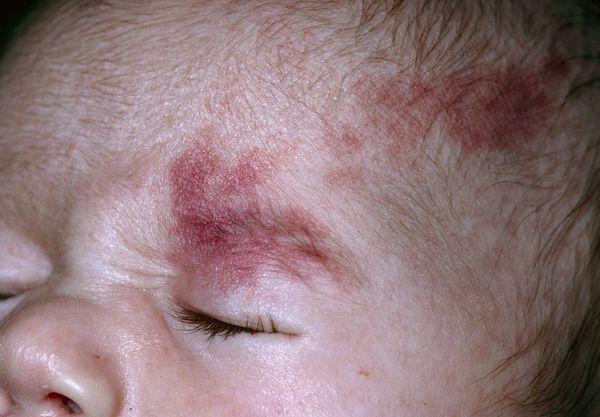
Термин "капиллярная ангиодисплазия" наиболее распространён в отечественной медицинской литературе. В переводе с древнегреческого языка он означает неправильное формирование сосудов. По сути, такой термин включает более широкий круг заболеваний, сопровождающихся различными патологиями капилляров.
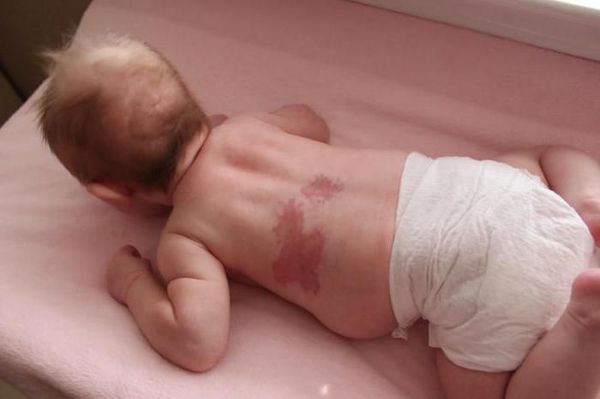
Невус Унна — это капиллярные пятна, возникающие на коже у новорождённых в области лба, между бровей, верхних век, носа, верхней губы и затылка. Данные пятна появляются из-за внутриутробного сдавления кожи между крестцом матери и костями черепа ребёнка. Капилляры за счёт длительного давления становятся более широкими и распластанными, но постепенно тонус капиллярной стенки нормализуется и цвет становится менее интенсивным.
Встречается невус Унна более чем у 50 % белокожих новорождённых детей [1] . Иначе его называют "поцелуем ангела", если пятна располагаются в области лба, век, носа, верхней губы, или "укусом аиста", если пятна располагаются в области затылка, а также лососевым и затухающим капиллярным пятном.
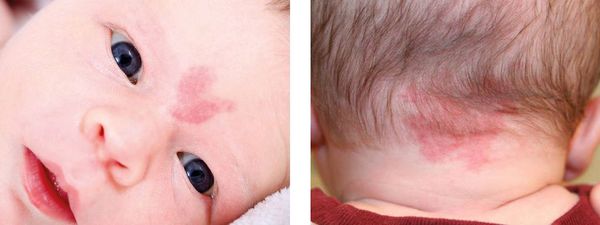
Пламенеющий невус — устаревшее название капиллярной мальформации. Данное название болезни появилось из-за ярко-красной окраски некоторых пятен, похожих на цвет пламени. Сейчас такой термин не используется.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы капиллярной мальформации
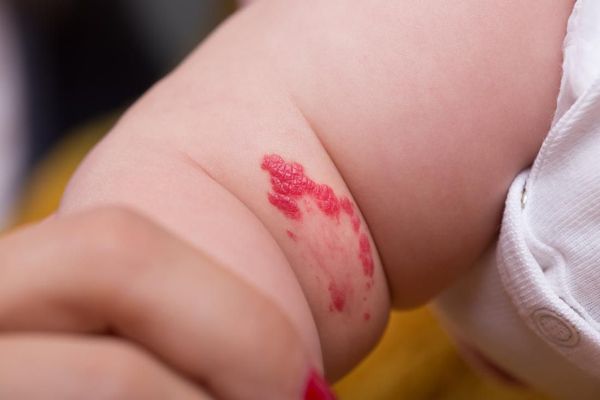
Для капиллярной мальформации характерно наличие пятна от бледно розового до фиолетового цвета. Располагается пятно на уровне кожи, иногда возвышается над ней в виде "булыжной мостовой".
Интенсивность цвета может меняться в течение дня, к примеру утром светлее, вечером темнее. Яркость пятна повышается при подъёме температуры тела или окружающей среды, во время физической нагрузки или кормления ребёнка. Но эти изменения носят обратимый характер: когда воздействие раздражающего фактора прекращается, пятно приобретает свой обычный цвет.
По размеру мальформация бывает разной: от небольшого пятнышка до обширного пятна, которое занимает половину лица, шеи, туловища, распространяется на руки и ноги. Причём это может быть как сплошное пятно, так и мозаичное, с участками здоровой непоражённой кожи.
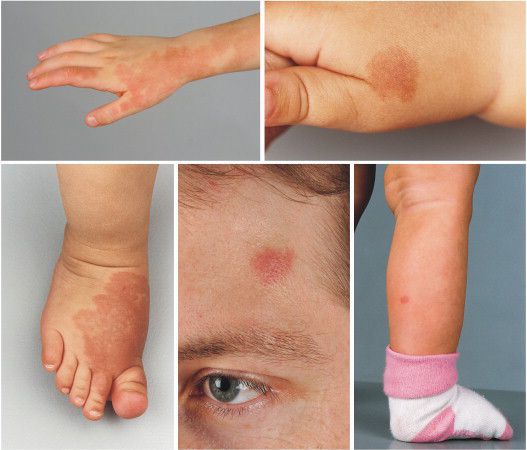
Наиболее частая локализация капиллярной мальформации — область лица и шеи [4] . Пятно может располагаться на любом участке лица и занимать различную площадь, переходя на волосистую часть головы, ушную раковину и слизистую оболочку рта.
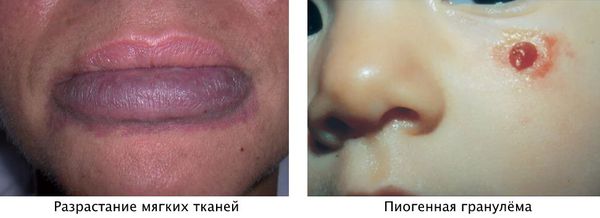
Для пятна на лице характерен интенсивный цвет. Для пятна на лице характерен интенсивный цвет. При этом у 55-70 % пациентов отмечается разрастание мягких тканей (чаще вовлекаются губы), у 22-45 % — разрастание костной ткани (чаще верхней челюсти) и у 18 % — локализованные поражения кожи на пятне, например пиогенные гранулёмы — мясистые сосудистые узелки [5] .
В ряде случаев при определённом расположении пятна на лице можно заподозрить синдром Штурге — Вебера. В этом случае помимо винного пятна могут наблюдаться неврологические расстройства, например судороги, очаговый неврологический дефицит и умственная отсталость [13] .

При расположении капиллярной мальформации на туловище или конечностях пятно, как правило, имеет бледно розовый цвет. С течением времени такая мальформация светлеет или наоборот темнеет до фиолетового цвета. Чаще такое происходит с пятнами на коже ног.
По мере взросления цвет и размер капиллярной мальформации медленно меняются. Как правило, с возрастом пятно темнеет, становится розовым или красным.
Поскольку капиллярная мальформация расположена в дерме и не имеет тенденцию к разрастанию, основной жалобой пациента будет стойкий косметический дефект, который может спровоцировать развитие депрессии и навязчивых состояний.
Патогенез капиллярной мальформации
Капиллярная мальформация — это врождённый порок развития сосудов. Появление данной патологии связано с возникновением случайной мутации в определённых генах [5] .
Такие генетические изменения не связаны с передачей по наследству. Эти мутации возникают на ранних этапах образования и развития эмбриона.
Некоторые причинные мутации уже выявлены [6] , но для ряда капиллярных мальформаций такие генетические изменения не определены. Например, у пациентов с невусом Унна специфические мутации не установлены. А для простых капиллярных мальформаций, в том числе и при синдроме Штурге — Вебера, выявлена случайная мутация в гене GNAQ, также возможны изменения в гене GNA11.
При сочетании капиллярной мальформации с другими патологиями наблюдаются изменения в других генах:
- при сочетании с артериовенозной мальформацией (АВМ) характерны изменения в гене RASA1 или EPHB4;
- при сочетании с микроцефалией — изменения в гене STAMBP;
- при сочетании с увеличением головного мозга и дефектом коры в виде мелких неглубоких извилин — изменения в гене PIC3CA.
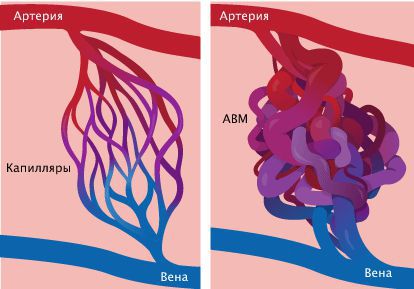
При врождённой геморрагической телеангиэктазии — синдроме множественных сосудистых мальформаций — в зависимости от типа определяются изменения в трёх генах:
- 1 тип — ENG;
- 2 тип — ACVRL1;
- 3 тип — SMAD4.
Нарушение закладки капилляров в дерме приводит к появлению расширенных сосудов. Выдвигались теории о том, что иннервация таких сосудов нарушается, особенно при расположении пятна на лице — в зоне иннервации тройничного нерва. Однако при расположении пятна на других участках тела признаки нарушения иннервации не наблюдаются.
Классификация и стадии развития капиллярной мальформации
Наиболее удобная классификация сосудистых аномалий создана Международным обществом по изучению сосудистых аномалий (ISSVA) [7] . Она постоянно дополняется новыми нозологиями и уточняется. Сейчас в этой классификации выделены следующие виды капиллярной мальформации:
- простая;
- сочетающаяся с другими видами сосудистых аномалий: капиллярно-венозная, капиллярно-лимфовенозная, капиллярно-артериовенозная;
- в составе синдромов, например синдрома Штурге — Вебера и синдрома Клиппеля — Треноне. Первый синдром сопровождается поражением кожи, глаз, нервной системы и внутренних органов. Характеризуется наличием капиллярной мальформации на коже лица, ангиомой сосудистой оболочки мозга и мягкой мозговой оболочки. Синдром Клиппеля — Треноне является редким врождённым заболеванием, при котором нарушается формирование кровеносных и лимфатических сосудов, кожи, мышц и костей. Сопровождается появлением винного пятна, пороками развития вен, разрастанием мягких тканей и костей.
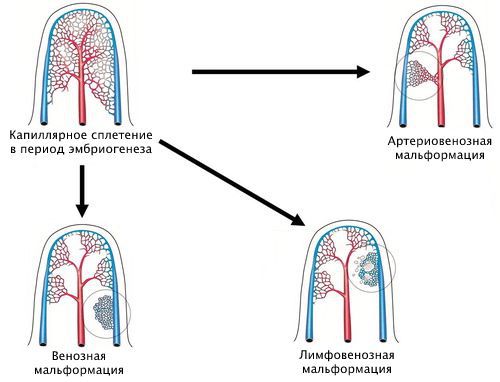
Хотя классификация ISSVA удобна в использовании, она не отображает всю полиморфность капиллярных мальформаций. Её следует дальше структурировать и дополнять.
Осложнения капиллярной мальформации
С возрастом цвет капиллярной мальформации может перейти к красным или бордово-фиолетовым тонам. Часто такое изменение совпадает с утолщением кожи в области пятна [4] [8] . Данный феномен можно объяснить постепенным увеличением диаметра капилляров, которое увеличивает застой крови в зоне пятна. Возникает патологический круг: увеличение диаметра и количества сосудов приводит к усилению кровотока, в свою очередь активный кровоток стимулирует появление новых капилляров. Постепенно участок поражённой кожи утолщается и деформируется.
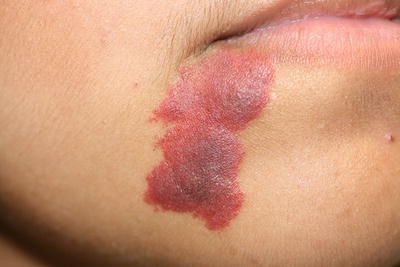
Активный кровоток в толще кожи приводит к появлению различных новообразований на поверхности капиллярной мальформации. Такие образования вынесены в отдельную группу — CEAN (cutaneous epithelioid angiomatous nodule), т. е. кожные эпителиоидные ангиоматозные узелки. Данная группа включает в себя редкие доброкачественные сосудистые новообразования, в состав которых входят гистиоциты — это эндотелиальные клетки, которые в основном находятся в дерме или под кожей. Такая группа опухолевидных образований впервые была описана итальяно-американским доктором J. Rosai в 1979 году [9] .
Кровотечение как осложнение не характерно для капиллярной мальформации из-за небольшого диаметра патологических сосудов. При порезе или другом повреждении кожи в области капиллярной мальформации не будет сильного кровотечения, оно остановится самостоятельно. Но следует помнить, что частое травмирование кожи, например при бритье, может спровоцировать появление кожных аденоматозных эпителиодных узелков на поверхности мальформации.
Диагностика капиллярной мальформации
Для постановки диагноза при простой капиллярной мальформации достаточно осмотра врача, который занимается лечением этой болезни. Проведения инструментальных или лабораторных исследований для такой формы патологии не требуется [5] . Но при сочетании мальформации с другими сосудистыми аномалиями или синдромами необходимо дополнительное обследование с участием команды врачей: педиатра, хирурга, ортопеда, генетика, онколога, специалиста лучевой диагностики, окулиста и дерматолога.
Одним из методов обследования, которые позволяют достоверно визуализировать капиллярную мальформацию, является дерматоскопия — визуальный осмотр кожи через прибор с большим увеличением.
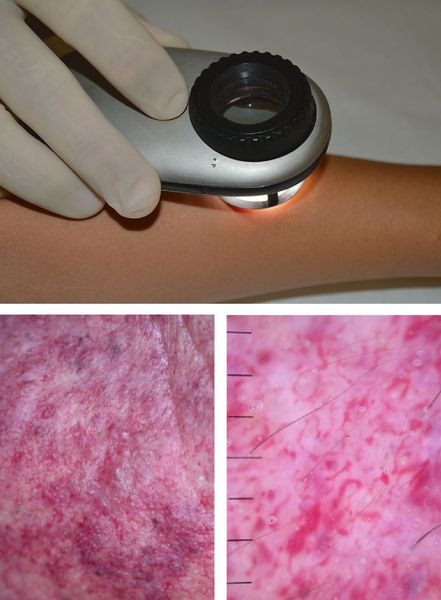
МРТ позволяет определить наличие сосудистого компонента в мягких тканях. В случае простой капиллярной мальформации такие изменения незначительны, поэтому информативность такого исследования минимальная. Учитывая, что у детей младшего возраста это исследование проводится под наркозом или седацией, рутинно выполнять МРТ детям не рекомендуется. Показаниями к МРТ служат: сочетанные формы сосудистых мальформаций и синдромальные формы заболевания, например синдром Штурге — Вебера.
Проведение КТ или МСКТ (мультиспиральной КТ) обязательно при подозрении на распространение патологических процессов на костные структуры, которые сопровождаются их утолщением или деформацией. При сочетанных сосудистых аномалиях и подозрении на проникновение патологических сосудов в костные структуры следует проводить МСКТ с контрастированием. Без введения контраста КТ не информативна.
Чем отличается младенческая гемангиома от капиллярной мальформации?
Гемангиома — это доброкачественная сосудистая опухоль, которая развивается после рождения ребёнка, способна расти и постепенно исчезать. Тогда как капиллярная мальформация — это врождённая сосудистая аномалия, которая появляется уже при рождении. Для неё не характерен пролиферативный рост, отмечается постепенное изменение в цвете.
Иногда гемангиомы возникают при рождении, например врождённые или младенческие гемангиомы. Чтобы отличить их от капиллярной мальформации, ребёнка с сосудистой патологией нужно показать профильному специалисту.
Лечение капиллярной мальформации
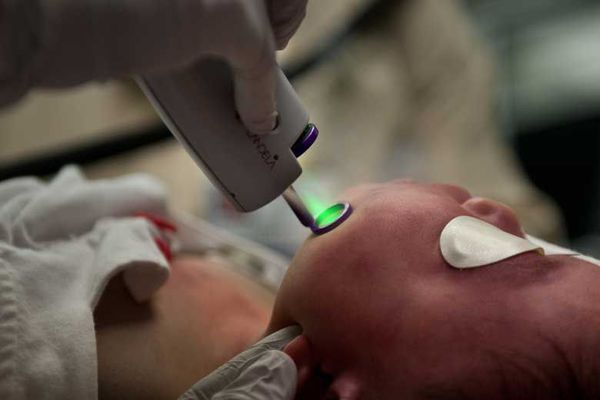
Лазерная терапия — основной метод лечения капиллярной мальформации. Она проводится только на селективных лазерах, так как их волны воздействуют исключительно на гемоглобин крови [2] [3] [4] [10] .
Лазерное излучение затрагивает верхние слой капилляров, при котором происходит резкий нагрев эритроцитов. В результате капилляр либо разрывается, либо резко сужается.
Лазерную терапию можно начинать в любом возрасте, но оптимальнее — с 1-го месяца жизни. Если лечение проводится под наркозом, лазерную обработку выполняют в среднем три раза в год, но не больше четырёх. Считается, что для успешной социализации в обществе нужно достичь максимального результата лечения до начала обучения в школе.
Лазерное лечение имеет свои осложнения : временные (обратимые) и постоянные (необратимые). Все они возникают из-за теплового воздействия лазерного излучения на ткани.
Отёк, покраснение и "синячки" относятся к временным осложнениям. Они свидетельствуют об эффективности проведённой процедуры и проходят, как правило, через 7-10 дней после лечения.
Необратимые изменения возникают при чрезмерном воздействии излучения на кожу. Полученный ожог может приводить к появлению рубца . Избежать этих осложнений можно при выборе грамотного специалиста и правильного лазера.
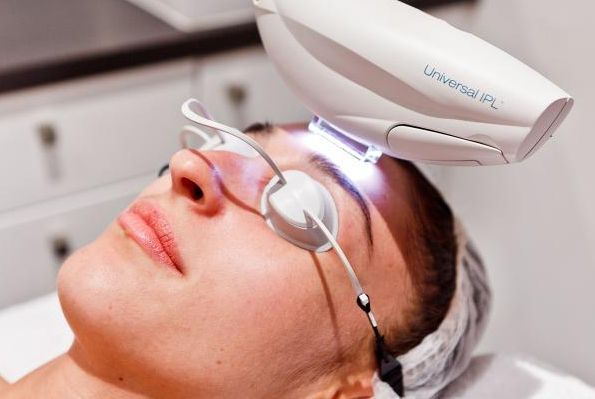
Другим аппаратным методом лечения является IPL — intensivepulselight, т. е. интенсивный импульсный свет. В отличие от лазера, IPL представляет широкополосный свет. По сути, это мощная лампа, для отсечения ненужных диапазонов которой используют специальные фильтры. Такая технология часто используется в косметологии для лечения кожных заболеваний, в том числе для лечения капиллярной мальформации.
До появления лазерных технологий основным методом лечения винных пятен было хирургическое удаление изменённой кожи с пластической коррекцией образовавшегося дефекта. Проводились многочасовые травматичные операции, которые часто оставляли уродующие шрамы, причинявшие больший дискомфорт, чем само пятно.
Склерозирование — ведение лекарственного препарата (склерозанта) через укол — используется при лечении комбинированных мальформаций, например капиллярно-венозной. В лечении простых винных пятен этот метод не используется из-за отсутствия полости, в которую нужно ввести препарат.
Применение бета-адреноблокаторов в виде системной ( пропранолол , атенолол ) или местной терапии ( тимолол , арутимол ) в лечении капиллярной мальформации неэффективно, так как они не действуют на капиллярную ангиодисплазию.
Помимо прочего, сейчас проводятся экспериментальные работы по использованию препарата сиролимуса в качестве системной и местной терапии, но пока широкого применения этот метод не получил.
Прогноз. Профилактика
Как показывают исследования, лазер полностью осветляет только 10-15 % капиллярных мальформаций [11] . В остальных случаях или остаются заметные участки пятна, или лечение совсем не приносит результата. Причина кроется не только в особенностях капиллярной мальформации, но и в нюансах работы лазеров. Однако несмотря на такие цифры, проведённое лечение улучшает качество жизни пациентов [12] .
Специфической профилактики для предупреждения капиллярной мальформации нет. Это врождённый порок развития. У каждого такого пятна есть свои особенности: количество и распределение сосудов в толще кожи, диаметр просвета и преобладание одного типа сосудов над другим. Чтобы лечение было эффективным, врач должен учесть эти нюансы, так как вместе они создают особенности кровоснабжения внутри каждой мальформаций. Иногда доктору удаётся выявить "питающие" сосуды, которые стали причиной неэффективности лазерной коррекции.
Моноизлучение лазеров также имеет свои особенности — определённая длина волны лучше воздействует только на определённую цель. Оператор не может изменить длину волны, но может путём изменения мощности и ширины импульса обработать другие слои кожи. Как показывает опыт, сложнее устранить мелкие капилляры, расположенные у поверхности кожи.
Что такое венозная мальформация? Причины возникновения, диагностику и методы лечения разберем в статье доктора Густелёва Юрия Александровича, флеболога со стажем в 17 лет.
Над статьей доктора Густелёва Юрия Александровича работали литературный редактор Вера Васина , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Венозная мальформация — это врождённая аномалия или порок развития венозной системы, которая выражается в нарушении строения сосудистой сетки. Патология встречается редко, при этом включает множество различных форм.
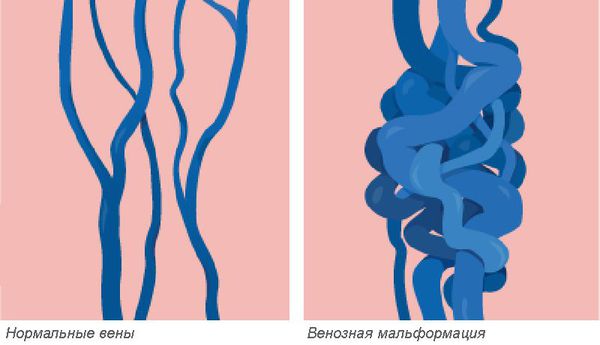
Венозные мальформации считаются одними из самых сложных в лечении врождённых пороков развития сосудов. Заболеваемость оценивается приблизительно в 1-2 случая на 10 000 новорождённых. Патологию одинаково часто выявляют как у женщин, так и у мужчин. Более 90 % венозных мальформаций возникают спонтанно без явных причин в виде локализованных поражений. Мальформации в нескольких разных местах наблюдаются у пациентов с редкими наследственными формами заболевания. К ним относятся кожно-слизистая венозная мальформация и гломувенозная мальформация, а также две чрезвычайно редкие формы: многоочаговая венозная мальформация и невус по типу синего резинового пузыря (синдрома Бина) [1] [2] .
Венозные мальформации возникают как результат врождённых и генетических ошибок в развитии гладкомышечного слоя вен, которые приводят к расширению и нарушению функции венозной сети. Как правило, венозные мальформации диагностируются уже при рождении, а их рост усиливается с развитием ребёнка. Но бывает, что клинически очевидные признаки могут появиться позже. Заболевание прогрессирует медленно (в течение десятков лет). Пубертатный период и половое созревание иногда ускоряют развитие венозных мальформаций, особенно при внутримышечной локализации. В зависимости от расположения и распространённости патологического процесса симптомы венозных мальформаций различны. Они включают боль, кровотечение, косметический дефект и функциональные нарушения, способные значительно ухудшить качество жизни, привести к осложнениям, инвалидности и летальному исходу [4] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы венозной мальформации
Венозные мальформации развиваются главным образом в коже, подкожной клетчатке или слизистых оболочках, хотя могут поражать любые ткани, включая мышцы, суставы, внутренние органы и центральную нервную систему. Приблизительно 40 % венозных мальформаций возникает на конечностях, 20 % на туловище и 40 % в шейно-лицевой области. Подавляющее большинство из них расположено в одном очаге. Только 1 % локализуется в нескольких очагах, вовлекая в патологический процесс сразу кожные покровы и внутренние органы [8] .
Венозные мальформации обычно покрывают мягкие податливые подкожные образования и проявляются как изменение цвета кожи от светлого до тёмно-синего оттенка. Клинические проявления могут сильно варьировать в зависимости от размера, локализации и степени сдавливания соседних органов. Шейно-лицевые венозные мальформации могут приводить к обезображиванию, асимметрии лица, смещению глазных яблок или нарушению прикуса [11] .
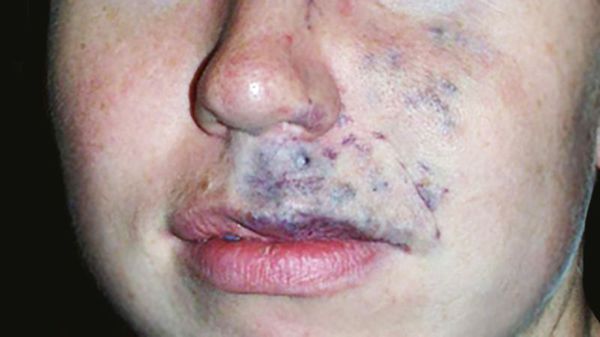
Частой жалобой пациентов является боль, которая связана с поражением суставов, сухожилий или мышц. Она может усиливаться в период полового созревания и при интенсивных физических нагрузках или менструации. Болевой синдром сильнее выражен в утренние часы, по-видимому, из-за застойных явлений и отёка [1] .
Венозные мальформации в височной мышце часто приводят к мигрени. Поражение полости рта, в том числе языка, вызывает затруднение речи и жевания. Венозные мальформации, развивающиеся в конечностях, становятся причиной мышечной слабости, изменения длины конечностей и их недоразвития [15] .
У ряда пациентов с венозными мальформациями наблюдается варикозное расширение поверхностных вен, особенно часто при локализации на конечностях. Обычно это характерно для обширных поражений [6] .
Патогенез венозной мальформации
Возникновение венозных мальформаций связано с генетическими нарушениями. Лабораторные исследования выявляют мутации в генах, отвечающих за развитие внутренней и мышечной оболочки венозных сосудов. Некоторые виды мутаций передаются по наследству [3] . Генетические нарушения приводят к локализованным дефектам развития сосудов во время васкулогенеза и особенно при ангиогенезе. Васкулогенез — первая стадия образования кровеносных сосудов в эмбриональный период. Определяется как рост сосудов из эмбриональных клеток. В ходе васкулогенеза предшественники эндотелиальных клеток (ангиобласты) мигрируют и дифференцируются, образуя однослойные капилляры. При дальнейшем ангиогенезе сеть капилляров удлиняется и расширяется [16] .
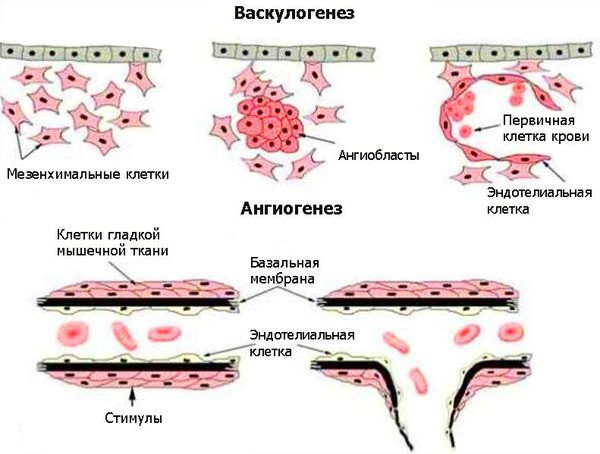
Патогенез сосудистых мальформаций сложен и до конца не изучен. Заболевание до сих пор остаётся одной из загадок современной медицины.
Венозные мальформации — это сборная группа различных заболеваний. Общее у них только то, что развиваются они из венозной ткани. В связи с этим стадии каждого вида этой патологии различны, но все заболевания характеризуются медленным течением. Развитие венозных мальформаций крайне вариабельно и зависит от множества факторов: объёма и скорости разрастания вен, их локализации, степени проникновения в окружающие ткани и органы, сопутствующих заболеваний [14] .
Классификация и стадии развития венозной мальформации
Выделяют следующие виды венозных мальформаций:
- мальформации слизистых оболочек;
- мультифокальные;
- гломовенозные;
- смешанные;
- синдромальные.
Венозные мальформации слизистых оболочек — это редкий тип порока развития вен наследственного характера. Они выглядят как множественные небольшие поверхностные очаги различных оттенков синего цвета, которые легко сжимаются. В поражение вовлекаются кожа и слизистая оболочка полости рта, реже — мышцы.
Мультифокальные (располагающиеся в разных местах) венозные мальформации также проявляются на слизистых оболочках, но не относятся к наследственным заболеваниям. Они обычно представлены в виде небольших, приподнятых, множественных поражений различных оттенков синего цвета в шейно-лицевой области, прорастающих в кожу и слизистую оболочку рта, а иногда в подкожные ткани и скелетные мышцы.
Гломовенозные мальформации (от лат. glomus — клубок, клубочек; venosus — венозный; "венозный клубок") характеризуются недоразвитием клеток гладких мышц, окружающих извитые венозные каналы. По виду они напоминают булыжник, с небольшим утолщением кожи тёмно-синего или пурпурного цвета, с множественными поражениями различного размера. Часто располагаются на конечностях и затрагивают в основном кожные покровы. Реже поражают слизистую оболочку и никогда не проникают глубоко в мышцы.
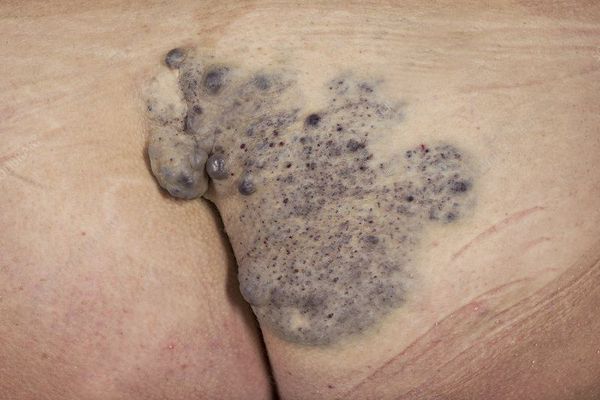
Венозные мальформации могут возникать и в сочетании с другими сосудистыми мальформациями, такими как капиллярно-венозные мальформации и капиллярно-лимфатические венозные мальформации.
Синдромальные венозные мальформации — различные врождённые заболевания с характерной клинической картиной. К ним относятся невус по типу синего резинового пузыря (синдрома Бина), синдромы Маффуччи и Клиппеля-Треноне.
Синдрома Бина — редкое врождённое заболевание с многочисленными рассеянными венозными мальформациями на коже и внутренних органах. У пациентов при рождении часто наблюдается "главное" поражение, которое со временем разрастается, поражает кожу, мягкие ткани и желудочно-кишечный тракт.
Синдром Маффуччи — это редкий ненаследственный генетический синдром, характеризующийся множественными хрящевидными доброкачественными опухолями, поверхностными и подкожными веретенообразными гемангиомами на конечностях.
Синдром Клиппеля — Треноне — редкое врождённое заболевание, проявляющееся варикозным расширением вен и увеличением объёма конечностей [2] [3] .
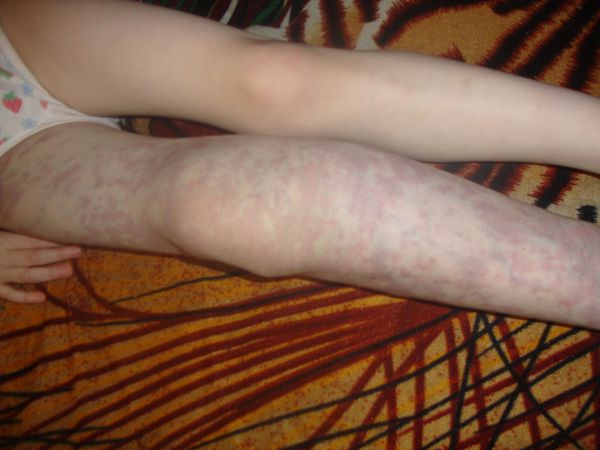
Осложнения венозной мальформации
К часто встречающимся осложнениям венозных мальформаций относят:
- трофические нарушения, в том числе открытые язвы;
- переломы костей;
- тромбозы;
- кровотечения;
- анемию;
- сдавление окружающих тканей и органов;
- нарушение функции внутренних органов и конечностей;
- косметические дефекты [13] .
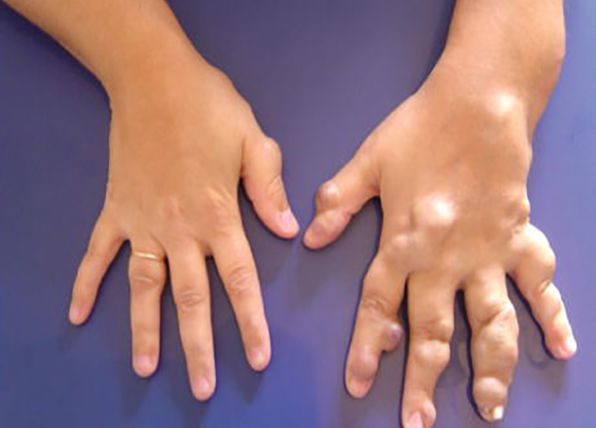
Тромбоз при венозных мальформациях проявляется во вздутии, уплотнении и боли в поражённых областях. Однако венозные мальформации редко приводят к отрыву тромба, поскольку тромбированные сосуды отделены от основной венозной системы. Длительно существующие тромбы могут кальцинироваться. В результате образуются округлые тромбы (флеболиты или "венозные камни"), которые прощупываются или определяются на глаз [10] .
Медленный ток крови через расширенные и извитые сосуды приводит не только к застою крови, нарушению свёртывания и образованию тромбов, но и к повышенному кровотечению. Это расстройство называется локализованной внутрисосудистой коагулопатией. Оно встречается примерно у 42 % пациентов с венозными мальформациями, особенно часто при больших поражениях. Тяжесть патологии зависит от размеров и проявляется в повышении уровня D-димера (белка, результата распада фибрина в процессе растворения кровяных сгустков) в крови, снижении уровня фибриногена и низком уровне тромбоцитов. Тяжёлые формы этого нарушения свёртываемости крови могут прогрессировать и усиливать кровотечение во время хирургических вмешательств [4] . Причина кровотечений во всех случаях — нарушение целостности стенки сосуда.
Некоторые венозные мальформации могут быть крайне опасными из-за распространения на жизненно важных органах. Глубокие ротоглоточные мальформации сдавливают и смещают верхние дыхательные пути, вызывая храп и апноэ во сне. Также они могут привести к нарушениям жевательной, речевой функций и акта глотания. Венозные мальформации, поражающие желудочно-кишечный или мочеполовой тракт, часто вызывают кровотечения и хроническую анемию [11] .
Трофические нарушения развиваются более чем в 30 % случаев, а открытые трофические язвы наблюдаются у 5 % пациентов. Эти язвы часто болезненны и могут приводить к кровотечениям, инфекции и рубцеванию [6] .
Некоторые виды редких форм венозных мальформаций, например синдром Маффуччи, сопровождаются повышенным риском развития рака. Синдром Маффуччи в 20 % случаев связан со множеством злокачественных, как правило, мезенхимальных опухолей. Чаще возникает хондросаркома, реже — с ангиосаркома, лимфангиосаркома, остеосаркома и фибросаркома [5] .
Диагностика венозной мальформации
Венозная мальформация проявляется изменением цвета кожи от светло-синего до синего оттенка и мягкими образованиями в подкожной клетчатке, присутствующими с рождения или раннего детства. Дополнительным ключом к постановке диагноза являются медленное развитие в течение жизни или резкое разрастание, которое вызвано половым созреванием, травмой, физическими нагрузками или периодами менструаций. В связи с наследственным характером заболевания важен сбор семейного анамнеза [2] [3] .
Клинический диагноз основывается на визуализации очага поражения и данных физикального обследования:
- общие признаки венозных мальформаций варьируются от небольших варикозно расширенных вен до обширных поражений лица, конечностей или туловища;
- при сжатии эти вены опорожняются, а также они менее заметны в вертикальном положении;
- при напряжении, например плаче или физических упражнениях, вены увеличиваются;
- вследствие медленного тока крови при пальпации не ощущается дрожание, а при аускультации ("выслушивании") не слышно шума [8] .
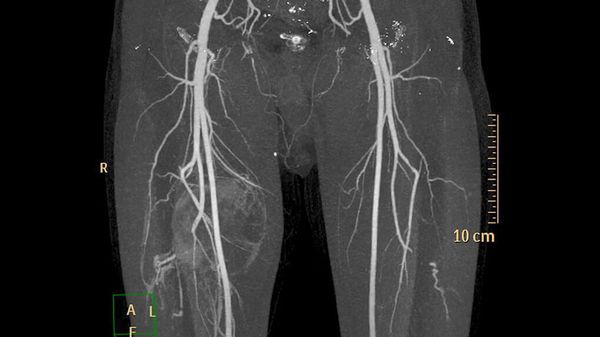
Дополнительные методы обследования для выявления поверхностных и локализованных поражений, как правило, не требуются. В случае же обширного распространения при первоначальной диагностике, для оценки костной ткани и при планировании лечения применяют методы визуализации:
- ультразвуковое исследование (УЗИ) и магнитно-резонансную томографию (МРТ) для первоначальной диагностики [12] ;
- рентгенографию для обнаружения типичных для венозных мальформаций флеболитов;
- компьютерную томографию (КТ) для оценки костной ткани;
- рентгеноконтрастную флебографию (введение в просвет вен рентгеноконтрастного вещества) для планирования лечения [7] .
У пациентов с подозрением на венозную трансформацию и тромбозом в анамнезе или без такового обнаруживается повышенный уровень D-димера в крови (выше предельного референсного значения – 0,55 мкг FEU/мл). D-димер позволяет определить нарушения в свёртывающей системе. Его уровень также помогает дифференцировать различные варианты венозных мальформаций и отличать их от других сосудистых аномалий [4] .
Лечение венозной мальформации
В лечении пациентов с венозными мальформациями участвует нескольких специалистов:
- дерматолог;
- сосудистый хирург;
- пластический хирург;
- гематолог;
- ортопед.
Пациенты с небольшими очагами и незначительной симптоматикой зачастую в лечении не нуждаются. Терапия показана при косметических дефектах, функциональных нарушениях и болевом синдроме [2] [3] .
Лечение должно быть индивидуальным с учётом расположения венозных мальформаций и особенностей эстетических проблем.
Основными методами коррекции заболевания служат:
- компрессионная терапия;
- склеротерапия;
- хирургическая операция [6] .
Специальный компрессионный трикотаж показан при симптоматических и обширных венозных мальформациях на конечностях для уменьшения боли и риска тромбоза.
При сохранении, несмотря на компрессию, болевого синдрома применяют нестероидные противовоспалительные препараты. При выраженных нарушениях свёртывания крови к терапевтической схеме добавляют антикоагулянты — вещества, разжижающие кровь [14] .
Склеротерапия — инъекции специальных веществ в просвет изменённых вен для их "склеивания", предпочтительный вариант лечения венозных мальформаций. Лечение помогает уменьшить объём образования перед операцией. Перед инъекцией склерозирующего препарата для оценки состояния венозных каналов выполняют рентгенологическое исследование (флебографию) [12] .
Хирургическое лечение проводят как для удаления небольших венозных мальформаций, так и при обширных поражениях. Оперативные методы, кроме простого иссечения, включают сложные пластические вмешательства — пересадку кожных и фасциально-мышечных лоскутов. В последнее время сосудистые хирурги стали практиковать метод эндовенозной лазерной облитерации (ЭВЛО). Он используется для лечения варикоза и уже продемонстрировал первые положительные результаты при "заваривании" венозных мальформаций лазером [5] .
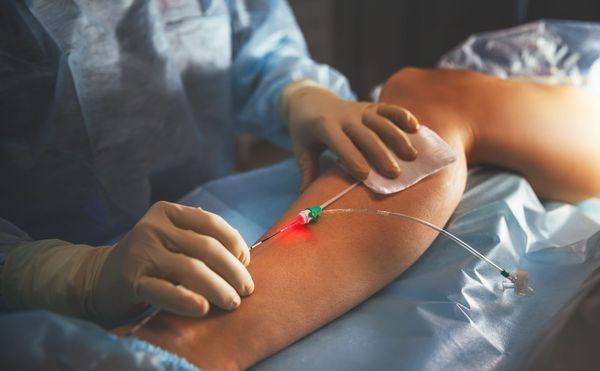
Новейшим методом консервативного лечения является таргетная терапия. Она состоит в применении иммунодепрессанта сиролимуса, подавляющего разрастание клеток тканей аномальной венозной сети [2] [3] .
Прогноз. Профилактика
Излечить заболевание полностью удаётся редко. Обычно пациенты возвращаются к лечащему врачу через 5-10 лет с признаками рецидива. Больным с обширными поражениями требуется регулярное лечение с сочетанием консервативных и хирургических методов [2] [3] .
Для качественной оценки отдалённых результатов лечения применяют следующие критерии:
- Хороший результат — полное устранение симптомов, признаков и расстройств функционального характера или выраженное их уменьшение. При этом не нарушены функции органов, тканей и конечностей.
- Удовлетворительный — незначительное улучшение симптомов и уменьшение функциональных нарушений.
- Неудовлетворительный — дальнейшее развитие симптомов, нарушение функций тканей и органов, ухудшение показателей оттока крови и появление в области венозных мальформаций очагов некроза.
Отечественные хирурги отмечают, что хорошие отдалённые результаты реже всего наблюдаются после операций на верхних и нижних конечностях [1] [2] .
Отсутствие показаний, а также невозможность консервативного или хирургического лечения требуют постоянного динамического наблюдения за состоянием пациентов для предотвращения развития осложнений [7] .
Заболевание носит врожденный характер, поэтому профилактические меры отсутствуют. Венозная мальформация до сих пор остаётся вызовом для медицины.
Ангиодисплазия (сосудистая мальформация) представляет собой патологическое изменение кровеносной системы, которое заключается в аномальном увеличении количества подкожных сосудов, обусловленном нарушением внутриутробного развития.
Виды ангиодисплазии

Практикующие специалисты-флебологи разделяют данную патологию по:
- Локализации поражения на артериальную, венозную, артериовенозную, капиллярную, лимфатическую.
- Этиологической причине: врожденную и приобретенную.
- Скорости тока крови в очаге поражения: низкоскоростную и высокоскоростную.
- Типу сосудистых связей: стволовую и рассыпную.
- Степени поражения тканей: ограниченную и диффузную.
- Стадии развития: компенсированную, усиленного роста, разрушения, декомпенсированную.
- Глубине поражения: поверхностную и глубокую.
Причины возникновения
Сосудистая мальформация может быть спровоцирована как врожденными аномалиями (ассоциированными с дефектами генов, изменениями в хромосомах, неблагоприятным воздействием на эмбрион – изменением гормонального фона у матери, перенесенными ею инфекциями, употреблением алкоголя, приемом тератогенных медикаментов), так и приобретенными факторами:
- сердечно-сосудистыми патологиями;
- спазмами толстого кишечника;
- заболеваниями пищеварительных органов;
- хроническим алкоголизмом;
- болезнью Виллебранда;
- бесконтрольным применением гормональных препаратов;
- черепно-мозговыми травмами;
- наличием в головном мозге опухолевидных образований.
Механизм развития болезни

Прогрессирование патологических изменений, которое может быть вызвано началом пубертата, травмой, беременностью, интоксикацией и пр., провоцирует:
- расширение диаметра шунтов;
- развитие в них застоя крови;
- истончение сосудистых стенок и снижение их эластичности;
- недостаток питания тканей;
- хроническую ишемию;
- увеличение размеров сердечной мышцы;
- несбалансированный рост костей;
- сердечную недостаточность.
Симптомы при ангиодисплазии сосудов
Врожденная патология заметна сразу после рождения ребенка и характеризуется:
- гипертермией кожных покровов;
- наличием красных пятен либо кровоподтеков;
- пульсированием вен;
- увеличением объема пораженной части тела;
- вытягиванием конечностей;
- постоянной капризностью.
Клинические признаки сосудистой мальформации зависят от места локализации патологического процесса. Ангиодисплазия кишечника проявляется кровотечениями из ануса, усиливающимися при физическом напряжении, болезненными ощущениями при дефекации, бледностью кожи, общей слабостью, тошнотой, рвотой с примесью крови, эмоциональной нестабильностью.
Диагностика
В нашей клинике диагностирование ангиодисплазии осуществляет квалифицированный сосудистый хирург, который проводит комплексное обследование пациента, включающее:
- Сбор личного и семейного анамнеза.
- Физикальный осмотр.
- Инструментальные исследования, позволяющие оценить состояние системы кровообращения и внутренних органов: нейросонографию, компьютерную томографию головного мозга, ангиографию, ирригоскопию, сцинтиграфию, дуплексное сканирование, УЗИ брюшных органов.
- Лабораторные анализы: гемограмму, коагулограмму, кал на скрытую кровь, биохимию крови.
Лечение ангиодисплазии

Наиболее эффективным способом устранения данной патологии считается оперативное вмешательство. В нашей клинике основу лечебных мероприятий составляют малоинвазивные методы, которые не требуют общей анестезии и не приводят к образованию на месте сосудистой мальформации рубцовой ткани. Ангио-хирург может выполнить пациенту:
- эндоваскуляцию, позволяющую устранить ангиовенозные свищи;
- склеротерапию – для облитерации измененных кровеносных сосудов вводится специальное вещество (склерозант);
- лазерную коагуляцию – используется для удаления глубоких дефектов и пораженных тканей большой площади.
По завершению процедуры назначается коррекция рациона питания, прием медикаментов (венотоников, гормональных препаратов, антикоагулянтов, дезагрегантов), ношение специального компрессионного трикотажа, физиотерапевтические процедуры.
Читайте также:

