Анестезия при удалении бородавок жидким азотом
Обновлено: 24.04.2024
Изучены клиническая эффективность и безопасность комбинированной терапии плоских бородавок у детей, включающей в себя иммуномодулирующий препарат с противовирусным действием и криодеструкцию жидким азотом.
The authors studied clinical efficacy and safety of combined therapy of flat warts in children, including the immunomodulatory drug with antiviral effect and cryotherapy with liquid nitrogen.
В своей клинической практике врачам разных специальностей нередко приходится встречаться с вирусом папилломы человека (ВПЧ) — ассоциированными заболеваниями кожи и слизистых. Резкий рост инфицированности населения, разнообразие клинических картин, особенностей течения данных состояний вызывают интерес и активную дискуссию о тактике ведения таких пациентов среди большого числа клиницистов. Актуальность проблемы ВПЧ-инфекции, наряду с негативной тенденцией распространения, связана с существенно выраженным отрицательным влиянием вируса на иммунную систему, что приводит к его длительной персистенции, торпидности к терапии и частому рецидивированию заболевания.
Папилломавирусы были выделены в отдельное семейство Papovaviridae, состоящее, согласно современным представлениям, из 16 родов, представители пяти из которых патогенны для человека [1, 2]. Вирионы не имеют оболочки, диаметр их равен 50–55 мм. Капсид имеет форму икосаэдра и состоит из 72 капсомеров. Геном представлен двуспиральной кольцевидно скрученной ДНК, включает около 8000 оснований пар [3]. В процессе репликационного цикла геном вируса экспрессирует от 8 до 10 белковых продуктов. Ранние белки, контролирующие репликацию вируса, транскрипцию и клеточную трансформацию, представлены онкопротеинами Е6 и Е7. Белки Е1 и Е2 регулируют репликацию вирусной ДНК и экспрессию генов. Поздние белки L1 и L2 — это структурные белки вириона. Белок L1 формирует капсомеры [4]. Инвазия вируса происходит через микроповреждения кожи и слизистых с инфицированием преимущественно незрелых, делящихся клеток базального слоя, далее происходит репликация вируса и сборка вирусных частиц в дифференцированных клетках поверхностного слоя эпидермиса/эпителия. Весь цикл развития инфекционного процесса тесно сопряжен с делением клеток покровного эпителия кожи и слизистых оболочек и не сопровождается признаками воспаления. При этом ВПЧ могут оказывать на эпителий продуктивное или трансформирующее воздействие. При продуктивном воздействии возникают доброкачественные новообразования — папилломы, бородавки и кондиломы кожи и слизистых оболочек. Результатом трансформирующего воздействия являются дисплазии различной степени тяжести, прогрессирующее развитие которых приводит к раку [5].
В настоящее время идентифицировано более 100 видов ВПЧ, способных поражать кожу и слизистые оболочки и провоцировать развитие изменений, характеризующихся папилломатозными разрастаниями. Вирус папилломы человека обладает тканевой специфичностью — способностью определенных типов ВПЧ поражать свойственную для их локализации ткань. При этом тип вируса определяет клинические особенности инфекционного процесса.
Одной из наиболее частых патологий, возникающих в результате инфицирования кожи и слизистых оболочек папилломавирусами, являются бородавки, представляющие собой эпителиальные доброкачественные опухоли.
Групповое распространение бородавок, в результате прямого и непрямого контакта с больными, характеризует высокий уровень заболеваемости, составляя у взрослых 7–12%, а у детей школьного возраста — до 10–20% [1]. Инкубационный период варьирует от 1 до 6 месяцев, однако может быть свыше трех лет. В течение двух лет до 40–65% бородавок самостоятельно регрессируют. В остальных случаях они продолжают увеличиваться в размере и со временем могут стать более резистентными к лечебному воздействию [1, 6].
Наиболее часто в клинической практике встречаются вульгарные и плоские бородавки. Вульгарные бородавки, которые преимущественно вызывают ВПЧ 2-го и 4-го типов, клинически представляют собой множественные безболезненные плотные округлые серые папулы диаметром 0,2–0,5 см с неровной, ороговевшей поверхностью телесного или желто-бурового цвета, чаще всего расположенные на тыльной поверхности кистей рук. Однако высыпания могут располагаться и на других участках кожного покрова [7].
Плоские бородавки, локализующиеся чаще всего на тыле кистей, предплечий, лице и слизистых оболочках, клинически представлены мелкими множественными папулами цвета нормальной кожи. Встречаются в любой возрастной категории, но особенно часто у детей и подростков.
В настоящее время существует достаточно много методов для лечения бородавок, их подразделяют на деструктивные, химические, иммунотропные. В зависимости от конкретной клинической ситуации предпочтение отдается определенному методу терапии.
Наиболее распространенными методами удаления бородавок являются применение препаратов салициловой кислоты и криотерапии жидким азотом. В руководстве J. Sterling и соавт. салициловая кислота названа препаратом выбора при лечении плоских бородавок на лице, а также плоских и обычных бородавок на руках. Безрецептурные лекарственные средства содержат менее 20% салициловой кислоты, в то время как препараты, отпускаемые по рецепту врача, могут содержать до 70% данного вещества. При этом 15–20% салициловой кислоты обычно достаточно для излечения бородавки. Использование препаратов салициловой кислоты относится к терапии первой линии при лечении обыкновенных не генитальных бородавок [1]. Отмечается достаточно высокая эффективность такого воздействия, излечение наблюдается у 70–80% пациентов [1, 8].
Учитывая способность ретиноидов влиять на процессы кератинизации, ускоряя удаление бородавки, некоторыми авторами рекомендуется их использование перорально и местно в качестве второй линии при лечении плоских бородавок [6, 9].
Из деструктивных методов в практике наиболее широко применяется криотерапия с применением аппликаций жидкого азота. В основе метода лежит быстрое замораживание внутри- и внеклеточной жидкости, сопровождающееся в последующем гибелью и лизисом клеток при размораживании. Большинство исследователей оценивают ее эффективность на уровне 70–75% и рекомендуют использовать при лечении плоских и простых бородавок в качестве терапии первой линии. Метод не требует анестезии и специального оборудования, больших материальных затрат, достаточно прост в исполнении, что значительно облегчает его использование.
Лазеротерапия, приводящая к некротизации участка ткани с бородавкой в результате коагуляции кровеносных сосудов, по данным ряда авторов, приводит к положительному результату до 50–80% случаев, однако уровень рецидивирования при этом достаточно высок и составляет 4–22% [10]. Вместе с тем следует помнить, что длительно незаживающие раны чреваты присоединением вторичной инфекции и образованием рубцов на месте удаления. Поэтому использовать лазер при подошвенных бородавках рекомендуется в качестве терапии второй, а при обыкновенных и плоских бородавках — третьей линии [9].
Способность к персистенции ВПЧ в организме человека и формирование вторичного иммунодефицита делает целесообразным включение в комплекс лечения больных препаратов, нарушающих репликацию вируса и улучшающих регенерацию. Поэтому в мировой практике для лечения бородавок широко используют местные средства с противовирусным и иммуномодулирующим эффектом, эффективность которых значительно повышается при последовательном или параллельном использовании их в сочетании с методами деструкции.
Вместе с тем при, казалось бы, широком разнообразии методов терапии бородавок, ни один из них не дает стопроцентной гарантии полного излечения больного. До сих пор, несмотря на фундаментальные открытия и достижения современной медицины, при папилломавирусной инфекции в отличие от других вирусных поражений кожи и слизистых не существует специфических методов лечения с практически полным отсутствуем системной терапии. С каждым годом статистика ВПЧ-обусловленных болезней неуклонно ухудшается, частота рецидивирования патологического процесса остается высокой, что диктует необходимость поиска лекарственных средств и новых методик, повышающих эффективность терапии. Особую актуальность данная проблема приобретает, если дело касается маленьких пациентов, где необходимо максимально исключить риск нежелательных лекарственных реакций и осложнений. Согласно многим исследованиям, наиболее эффективным методом лечения ВПЧ-индуцированных новообразований кожи является комбинированный, сочетающий одновременное либо поэтапное применение местного деструктивного воздействия и системного использования противовирусных и иммунопротективных средств. Так как только деструкция, по данным ряда авторов, дает высокий процент рецидивов уже в течение полугода, причем бородавки в большинстве случаев возникают на тех же участках кожи, что и ранее. Это, вероятно, объясняется как стадиями жизненного цикла ВПЧ, ДНК которого могут выявляться на расстоянии до 1 см от видимых границ опухоли, так и нарушением общего и местного иммунитета [4].
Целью настоящего исследования было оценить эффективность и безопасность комбинированной терапии плоских бородавок у детей, включающей в себя препарат интерферона — Генферон лайт и криодеструкцию жидким азотом.
Материал и методы исследования
Под нашим наблюдением находились 73 ребенка в возрасте от 2 до 9 лет с установленным диагнозом «папилломавирусная инфекция кожи, с клиническими проявлениями в виде ВПЧ-индуцированных плоских бородавок». Длительность заболевания варьировала от двух месяцев до 2,5 лет. Почти 90% детей (65 пациентов) ранее проходили лечение по поводу данного заболевания местными противовирусными препаратами в течение 2–3 месяцев, без эффекта. Бородавки локализовывались преимущественно на лице, тыльной поверхности кистей. Количество элементов на коже составляло от 2 до 9. Все пациенты были условно разделены на две группы, по 35 и 38 детей в первой и второй соответственно.
В первой группе у пациентов применялся деструктивный метод жидким азотом в виде криомассажа. Аппликатор с ватным тампоном располагался параллельно поверхности кожи и перемещался быстрыми вращательными движениями при небольшом давлении по обрабатываемому участку до легкого побледнения кожи. Процедура повторялась 3–5 раз в зависимости от реакции кожи пациента с короткими интервалами (в 1–2 минуты). Более выраженные, выпуклые бородавки замораживались дополнительно, при этом аппликатор располагался перпендикулярно к образованию, без давления в течение 10–15 секунд, не затрагивая окружающей кожи. Количество процедур варьировало от 4 до 5–6. Повторный сеанс проводился по исчезновении реакции (гиперемии), вызванной процедурой. Интервал между процедурами составлял 3–4 дня.
Во второй группе помимо криомассажа (криодеструкции) одновременно назначался иммуномодулирующий препарат с противовирусным действием Генферон лайт по следующей схеме: по 1 суппозитории ректально 2 раза в день с 12-часовым перерывом в течение 10 дней до деструкции и в течение 10 дней после деструкции, в соответствующих возрасту дозах (разовая доза для детей до 7 лет составляла 125 000 МЕ, для детей старше 7 лет — 250 000 МЕ). Генферон лайт, специально созданный для особой категории пациентов (беременных и детей), содержит в своем составе сниженную дозу действующих веществ (интерферона α-2b (ИФНα-2b) в дозе 250 000 МЕ и таурина в дозе 0,005 г). ИФНα-2 обладает выраженной противовирусной, иммуномодулирующей и противовоспалительной активностью. Аминокислота таурин обладает антиоксидантными и мембраностабилизирующими свойствами, что значительно повышает биологическую активность ИФНα. Всем пациентам в качестве ухода за кожей в период лечения рекомендовалось протирание ее 2% раствором салицилового спирта. Для профилактики возникновения гиперпигментации на месте удаленных бородавок рекомендовалось в течение 5–6 месяцев избегать активной инсоляции и использовать солнцезащитный крем. Эффективность проводимого лечения оценивалась по отсутствию клинических проявлений заболевания в течение года.
Результаты
По окончании терапии полное отсутствие высыпаний на коже (в результате отшелушивания рогового слоя кожи вместе с бородавками) в первой группе наблюдалось у 23 детей, что составило 65,7%. У 2 (5,7%) пациентов этой группы плоские бородавки сохранились частично, у 6 (17,1%) детей отмечался рецидив в течение 1–2 месяцев, у 4 (11,5%) — рецидив в течение полугода, что потребовало в дальнейшем дополнительного назначения терапии в варианте сочетания криодеструкции с иммуномодулирующим препаратом Генферон лайт.
У пациентов второй группы, получивших кроме криомассажа препарат Генферон лайт, эффективность терапии составила 92,1% (35 детей), рецидив был зафиксирован у 3 (7,9%) детей к концу года клинического наблюдения, при этом нельзя было исключить реинфекцию.
Переносимость Генферон лайт у всех детей была хорошей. Побочных эффектов от проводимой терапии зафиксировано не было.
Таким образом, включение в состав комплексного лечения плоских бородавок у детей иммуномодулирующего препарата с противовирусным действием Генферон лайт позволяет значительно повысить эффективность терапии, избежать осложнений и нежелательных лекарственных реакций, что крайне важно у данной категории пациентов.
Литература
- Хлебников А. Н., Селезнева Е. В., Дорохина О. В. // Вестник дерматологии и венерологии. 2015. № 1. С. 122–128.
- Manykin A. A. Papillomavirusa // Medical virology under editions Lvova D. K. 2008. P. 269–276.
- Кунгуров Н. В., Кузнецова Ю. Н., Горбунов А. П., Толстая А. И. Комбинированный метод лечения ладонно-подошвенных бородавок // Фармакотерапия в дерматовенерологии. 2011. № 2. C. 62–69.
- Молочков А. В., Хлебникова А. Н., Лавров Д. В., Гуреева М. А. Генитальная папилломавирусная инфекция. Учебное пособие. 2010. 10 с.
- Роговская С. И. Папилломавирусная инфекция у женщин и патология шейки матки. М.: ГЭОТАР-Медиа, 2005. С. 15–17.
- Беляев В. В., Мясников Л. Л. Подошвенные, плоские, вульгарные бородавки: современные подходы к лечению // Клиническая дерматология и венерология. 2012. № 6. С. 55–58.
- Штиршнайдер Ю. Ю., Волнухин В. А. // Вест. дерматологии и венерологии. 2013. С. 65–70.
- Cockayne S., Hewitt C., Hicks K. et al. EVerT Team. Cryotherapy versus salicylic acid for the treatment of plantar warts (verrucae): a randomized controlled trial // Br. Med. J. 2011: 342: d3271.
- Bacelieri R., Johnson S. Cutaneous Warts: An Evidence-Based Approach to Therapy // Am Fam Physician. 2005, Aug 15; 72 (4): 647–652.
- Мавров Г. И., Щербакова Ю. В., Чинов Г. П., Нагорный А. Е. Методы диагностики и лечения поражений кожи, вызванных вирусом папилломы человека // Дерматология и венерология. 2010. № 2. С. 49–60.
Е. И. Юнусова 1 , кандидат медицинских наук
Л. А. Юсупова, доктор медицинских наук, профессор
Г. И. Мавлютова, кандидат медицинских наук
З. Ш. Гараева, кандидат медицинских наук
Криодеструкция – это метод удаления новообразований на коже, в основе которого лежит применение жидкого азота. Часто рассматривается как инструмент эстетической косметологии и дерматологии, позволяющий избавляться от:
Этот метод успешно используется и в других отраслях медицины – гинекологии, хирургии, онкологии. Методом криодеструкции успешно удаляют миндалины, лечат эрозию шейки матки. Применяя эндоскопические методы, врачи научились использовать криодеструкцию для борьбы с опухолями внутренних органов.
Удаление новообразований жидким азотом: основные преимущества
Главным достоинством этого метода является малая травматичность. После разрушения новообразования на коже образуется корочка, под ней активно идет процесс заживления. Вскоре корочка отпадает, не оставляя следа. Кровотечений и болевых ощущений при данной процедуре практически не бывает, необходимости в специальной подготовке или анестезии нет.
В числе преимуществ использования жидкого азота:
короткий восстановительный период;
отсутствие необходимости в особом уходе за участком кожи, подвергшимся обработке;
Важно и то, что различные родинки, папилломы или бородавки, независимо от их природы, одинаково эффективно поддаются воздействию. Поэтому, решив убрать новообразование на коже криодеструкцией, можно рассчитывать на положительный результат после первого сеанса.
Как проводится удаление папиллом криодеструкцией
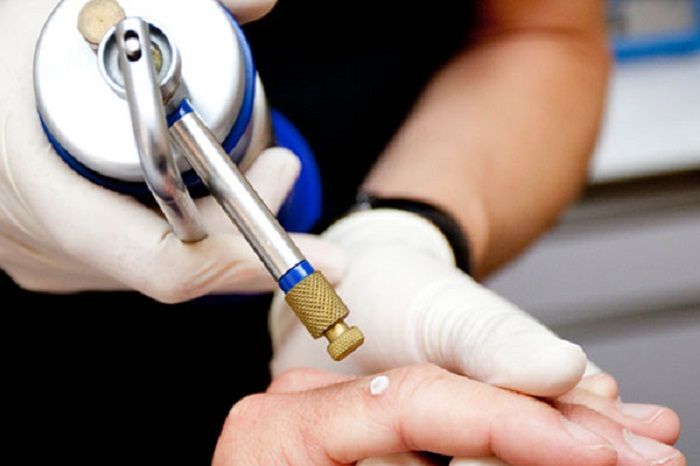
Нескольких секунд воздействия жидким азотом достаточно для того, чтобы новообразование разрушилось
На примере папилломы мы рассмотрим, как проводится процедура удаления новообразования жидким азотом. Процесс можно разбить на следующие стадии:
1. Замораживание папилломы. С помощью специального аппарата или миниатюрного аппликатора врач наносит на новообразование жидкий азот с температурой –195,7 градуса по Цельсию.
2. Омертвение папилломы. Под действием жидкого азота патологический участок бледнеет, пациент начинает ощущать легкое покалывание: это кристаллизуется цитоплазма в клетках новообразования, что повреждает их мембраны. Времени, отведенного на процедуру (от 5 до 30 секунд), вполне хватает для нанесения папилломе невосполнимого урона.
3. Восстановление кровообращения. В течение нескольких часов после процедуры участок кожи, где находилась папиллома, краснеет и отекает.
4. Полный некроз папилломы. Процесс занимает от 2 недель до 2 месяцев. От самого новообразования остается лишь корочка, а под ней образуется здоровая ровная ткань.
5. Восстановление. Максимум через полгода на коже не останется никаких следов.
Если папиллома была достаточно крупной, может понадобиться повторение процедуры. В этом случае назвать точные сроки окончательного решения проблемы может только врач.
Если после криотерапии на месте новообразования появился пузырек с жидкостью, прокалывать его не рекомендуется. Лучше обрабатывать участок кожи антисептиком до естественного исчезновения этого пузырька или обратиться к врачу-дерматологу за консультацией.
Показания и противопоказания к криодеструкции
Как правило, пациенты решаются на удаление новообразований кожи, желая избавиться от косметических дефектов. Прежде всего рекомендуется удалить родинки и бородавки, расположенные в «неудачных» зонах, где они регулярно подвергаются травмированию.
Противопоказаний у криотерапии практически нет: ее, при необходимости, рекомендуют даже детям. Но есть случаи, когда она не дает должного эффекта, например, если диаметр новообразования превышает 4 мм.
От криодеструкции лучше воздержаться во время течения инфекционных и воспалительных процессов до момента их излечения.
Оставьте телефон –
и мы Вам перезвоним
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.

Бородавки – это доброкачественные новообразования коже, которые точно никого не украшают. Чаще всего они появляются на ладонях, подошве, пальцах рук и ног, а также на лице и шее. Бородавки могут разрастаться, травмироваться, видоизменяться и даже перерождаться. Попытки самостоятельного удаления бородавок могут привести к инфицированию и серьезным осложнениям.
Эффективные методы удаления бородавок
Избавляться от бородавок можно и нужно по ряду причин.
- Контагиозность. Бородавки (точнее, вызывающий их папилломавирус) заразны. Человек с бородавками на коже – потенциальный источник опасности для окружающих. Он может заражать как близких, так и абсолютно посторонних людей (особенно при посещении бассейнов, саун, фитнес-центров, общественных туалетов и прочих мест, где царит теплая влажная среда).
- Склонность к травматизации и инфицированию. Бородавки на лице часто травмируются во время бритья, проведения косметических процедур, да и просто от неосторожных действий. Любая физическая активность может привести к травматизации новообразований, даже если они расположены под одеждой. А это открытые ворота для инфицирования, в результате которого может возникнуть как сравнительно безобидное нагноение, так и нечто более серьезное.
- Тенденция к распространению. Бородавки со временем «размножаются». Рядом с первичным новообразованием со временем могут появиться новые бородавки, причем в большом количестве. Чем больше новообразований, тем дороже и сложнее лечение.
В медцентре “Клиника ЦЕЛЬСИУМ” проводится удаление бородавок жидким азотом, а также радиоволной. Эти методы доказали свою эффективность: бородавки после удаления исчезают полностью, ранки заживают быстро, риск образования келоидных рубцов стремится к нулю. Достаточно соблюдать рекомендации врача, и вскоре от неприятных новообразований не останется и следа!
Актуальные акции!

Причины появления
Первопричина появления любых бородавок всего одна: наличие в крови человека вируса папилломы человека. ВПЧ – самая распространенная группа вирусов на планете: по разным данным, различные штаммы папилломавируса наличествуют в крови большей части населения Земли.
Различные штаммы папилломавируса могут вызывать появление новообразований. Это могут быть как доброкачественные бородавки, кондиломы или папилломы, так и злокачественные образования.
Именно поэтому появление любого новообразования кожи, а также изменение его внешнего вида или размера – это веский повод обратиться к врачу-дерматологу. А вдруг то, что кажется безобидной бородавкой, является симптомом куда более грозного заболевания?
Виды бородавок
Наиболее часто встречаются бородавки.
- Вульгарные (обыкновенные). Они представляют собой плоские или полусферические новообразования телесного цвета и локализуются преимущественно на руках. Безболезненны, не кровоточат.
- Подошвенные. Очень плотные образования, визуально напоминающие мозоли и располагающиеся на подошвах стоп. Подошвенная бородавка после удаления оставляет кратер, который со временем заполняется нормальными тканями. Чем бородавка больше и «старше», тем больше болезненных ощущений она вызывает при ходьбе и надавливании. Пациенты часто называют подошвенные бородавки шипицами.
- Плоские юношеские. Располагаются преимущественно на открытых участках кожи (в том числе, и на лице). Чаще встречаются у детей и подростков. Визуально представляют собой плоские образования телесного или желтовато-бурого цвета.
- Аногенитальные. Группа бородавок, обнаруживающихся преимущественно на половых органах. Самая распространенная форма – остроконечные кондиломы. В отличие от прочих форм, основной путь инфицирования – половой. Аногенитальные бородавки могут передаваться даже при защищенном половом акте.
Аппаратные методы деструкции
Некоторые бородавки могут инволюцировать самопроизвольно (то есть, исчезать без постороннего вмешательства), но когда это произойдет и произойдет ли вообще, спрогнозировать невозможно.
Дерматологи рекомендуют удалять бородавки, даже если они не доставляют дискомфорта. Тем более, что сейчас к помощи скальпеля при удалении небольших доброкачественных новообразований прибегают крайне редко. Аппаратные методы менее инвазивны, просты, безопасны и характеризуются коротким периодом восстановления после манипуляции.
Удаление бородавок азотом

Один из самых старых и дешевых способов удаления бородавок – это криодеструкция. Удаление бородавок жидким азотом практикуется много десятков лет с неизменным успехом. Несмотря на появление инновационных методов, удаление бородавок азотом по-прежнему входит в спектр услуг медицинских клиник. По мнению многих врачей в отношении некоторых новообразований (например, подошвенных бородавок) криодеструкция является оптимальным методом лечения.
Суть метода состоит в «замораживании» новообразования: на него воздействуют аппликатором с жидким азотом. В результате криогенного воздействия клетки новообразования необратимо разрушаются.
Воздействие практически безболезненно, необходимость в анестезии возникает крайне редко. Полное восстановление тканей наступает в течение 2-6 недель после вмешательства, причем за проблемным участком кожи ухаживать не нужно: область воздействия восстанавливается сама по себе. Риски образования рубцов еще более низкие, чем при использовании аппаратных методов.
К сожалению, удаление бородавок жидким азотом может быть применено не во всех областях. Например, нельзя применять азот при криодеструкции новообразований на веках, возле глаз и на слизистых оболочках.
Из минусов криодеструкции – не всегда возможно удалить бородавку за одну процедуру, а значит может понадобиться несколько визитов к врачу.
Радиоволновое удаление бородавок

Удаление новообразований радиоволной – это передовой метод лечения клинических проявлений ВПЧ. Аппарат генерирует радиоволны, которые подаются на электрод в виде шарика, ромба либо петли. Врач, вооруженный «радионожом», прицельно иссекает новообразование, оставляя в неприкосновенности здоровые ткани. Вмешательство проводят под местной анестезией.
Восстановление тканей происходит быстро (даже быстрее, чем после лазера), бородавка после удаления исчезает бесследно, без рубцов и пигментных пятен. Еще одним значимым плюсом этого метода является универсальность: радиоволну можно применять на любых участках тела, в том числе и самых деликатных (веках, возле глаз, на слизистых, половых органах, волосистой части головы).
Высокотехнологичная аппаратура, способная генерировать радиоволны заданных параметров, успешно используется в разных областях медицины: дерматологии, хирургии, гинекологии, урологии, стоматологии. Метод радиоволновой хирургии широко распространен, однако большинство пациентов после удаления считает, что удаление проведено лазером, так как по ощущениям, результатам и цене эти методы практически идентичны.
Радиоволновое удаление бородавок позволяет, в случае необходимости, взять материал для гистологического исследования и тем самым точно дифференцировать образование.
В медцентре “Клиника “ЦЕЛЬСИУМ” практикуется удаление новообразований радиоволной при помощи аппарата радиоволновой хирургии «Сургитрон» (США). Наши специалисты прошли специальное обучение по радиохирургии и имеют большой опыт работы.
Удаление бородавок лазером

Удаление бородавок лазером широко применяют врачи-дерматологи. Новообразование послойно «выпаривается» направленным лазерным лучом заданных параметров. Предварительно доктор использует местную инъекционную анестезию.
Риск рецидива определяется местом локализации, видом новообразования и глубиной поражения. При профессиональном проведении процедуры вульгарные и плоские бородавки после удаления не рецидивируют, восстановление тканей происходит в течение 2-4 недель, чаще всего без образования рубцов.
Удаление подошвенных бородавок лазером не всегда приносит хорошие результаты. Место вмешательства постоянно травмируется при ходьбе, что может вызывать сильный дискомфорт и даже боль, а также замедлить заживление. Не исключено образование рубцовых тканей. В связи с этим, удаление подошвенных бородавок лазером используют не все специалисты, некоторые врачи предпочитают подошвенные бородавки удалять азотом.
Электрокоагуляция

При электрокоагуляции используется аппарат, генерирующий электроток. Электрод или петля, которыми манипулирует врач, разогреваются до очень высокой температуры. По сути, бородавку «выжигают», что ведет к ее разрушению. Сосуды коагулируются под воздействием высоких температур.
Этот метод считается самым болезненным из перечисленных – анестезия требуется практически всегда. К сожалению, после электрокоагуляции бородавки иногда рецидивируют, не исключено возникновение рубцов и пигментных пятен. Именно потому для удаления новообразований на открытых участках кожи электрокоагуляция применяется только тогда, когда иные методы недоступны.
Удаление в медцентре «Клиника ЦЕЛЬСИУМ»
Если у вас появились бородавки, не стоит их игнорировать или заниматься самолечением: папилломавирус очень коварен. Приглашаем вас в медцентр “Клиника ЦЕЛЬСИУМ”, где комплексным лечением папилломавирусной инфекции (в том числе, и ее внешних проявлений) займется опытный врач-дерматолог.
Для удаления бородавок мы используем криодеструкцию и радиоволновую хирургию. Удалить новообразование кожи возможно сразу в день обращения, консультация врача-дерматолога непосредственно перед удалением бесплатная. Предварительная запись обязательна, по телефону или через сайт.
Чем раньше вы запишетесь на прием, тем скорее избавитесь от неэстетичных новообразований, затратив на лечение минимум времени и средств!
Цены на удаление бородавок, других новообразований
В связи с резким изменением курса рубля и логистическими проблемами у поставщиков ПРОСИМ УТОЧНЯТЬ АКТУАЛЬНЫЕ ЦЕНЫ И НАЛИЧИЕ ПРЕПАРАТОВ ПО ТЕЛЕФОНУ
Прием врача дерматолога (трихолога) повторный (без дерматоскопии) (не более 2 месяцев от предыдущего приема)
Удаление (радиоволновая деструкция) милиумов, папиллом, мелких доброкачественных новообразований, точечных ангиом, элементов угревой сыпи, контагиозного моллюска:
Удаление доброкачественных новообразований (кератома, фиброма и пр.) - 1 элемент (радиоволновая деструкция или криодеструкция).
Анестезия включена в стоимость:
Радиохирургическое удаление доброкачественных меланоцитарных и немеланоцитарных образований (родинки, жировики и т.д.) - 1 элемент.
Анестезия включена в стоимость:
Обработка участка волосистой части головы для проведения радиохирургического удаления новообразования
Посев раневого отделяемого и тканей на флору и чувствительность к антимикробным препаратам по расширенному спектру
Специалисты по направлению


- Косметология
- Дерматология
- Удаление родинок, новообразований
- Прокол ушей
- Увеличение губ
- Ботокс
- Лечение волос
- Стоматология

10 услуг по косметологии по ценам января - предложение ограничено наличием препаратов. Торопитесь!

Коррекция носогубных морщин со скидкой 20%: 12000 рублей вместо 15000. Процедура проводится препаратом ESTELINE BASIC (Франция/Австрия) врачами-косметологами
Для формирования бородавок необходимо попадание вируса в кожу через микротравмы и размножение вирусных частиц в эпидермисе.
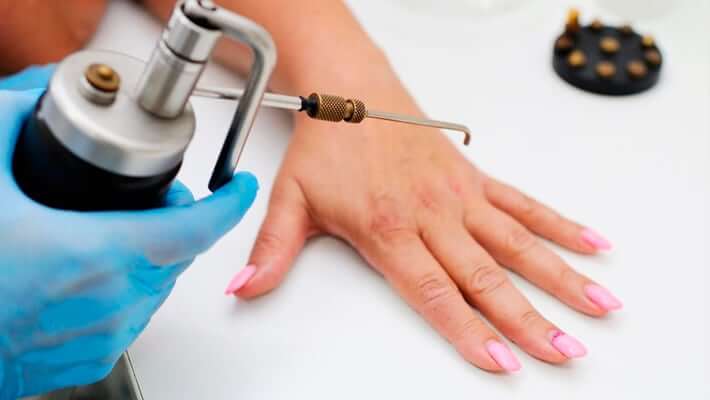
Причины появления бородавок
Предпосылки для формирования бородавок:
- пренебрежение правилами личной гигиены (использование чужой обуви, мочалок, полотенец, маникюрных и педикюрных инструментов);
- повышенная влажность кожи, особенно гипергидроз стоп и кистей;
- иммунодефицитные состояния организма (ВИЧ-инфекция, онкозаболевания, лечение цитостатиками, вирусные гепатиты B и C);
- хронический стресс;
- хронические дерматозы, требующие лечения наружными гормональными средствами (атопический дерматит, псориаз, экзема и другие зудящие дерматозы);
- нарушение обмена в организме и гормональные дисфункции.
Бородавки также часто появляются на тонкой детской коже.
Виды бородавок
В зависимости от локализации и внешнего вида бородавки могут быть плоские, вульгарные и подошвенные.
Плоские бородавки чаще множественные, имеют цвет окружающей кожи и маленькие размеры (не более 5 мм) безболезненные, шероховатость поверхности незначительная или отсутствует. Наиболее частая локализация плоских бородавок — кожа лица.
Вульгарные бородавки более крупные (от 2 мм до 10 мм), располагаются одиночно и группами, выступают над поверхностью кожи, имеют выраженную шероховатую поверхность, цвет совпадает с цветом окружающей кожи, иногда они могут быть с желтоватым, сероватым или розовым оттенком. В некоторых случаях на поверхности вульгарной бородавки видны «черные точки» — это результат тромбирования мелких капилляров, питающих новообразование. Вульгарные бородавки могут располагаться в любом участке кожного покрова, но чаще — на кистях.
Подошвенные бородавки локализуются на коже подошв, за счет давления при ходьбе прорастают внутрь, доставляя боль и дискомфорт. Могут достигать больших размеров (до 15–20 мм в диаметре), цвет чаще желтоватый. Характерные отличия подошвенной бородавки от стержневой мозоли подошвы — нарушение кожного рисунка подошвы и боль при боковом сдавлении.
Существует способность бородавок разрешаться самостоятельно в результате формирования иммунитета к вирусу папилломы человека, но это встречается не так часто. При длительном течении бородавок возможно их распространение контактным путем при трении кожи, а также передача вируса членам семьи или организованного коллектива.
Основной способ лечения бородавок — удаление. Применяются такие методы как хирургический, радиоволновой, лазерный, электрокоагуляция, метод химической деструкции и криодеструкция.
Преимущества удаления бородавок азотом
Преимущества криодеструкции бородавок:
- не требует предварительного обезболивания;
- противопоказания минимальны (холодовая аллергия и криоглобулинемия);
- не происходит нарушения целостности кожи и кровотечения, что снижает риски вторичного инфицирования;
- не формируются рубцы после удаления;
- происходит разрушение вируса под воздействием холода.
Основной недостаток метода — не одномоментное избавление от новообразований, так как процесс отторжения бородавки протекает в течение 2–4 недель. В отдельных случаях требуется повторная криодеструкция элементов.
Этапы криодеструкции бородавок
Процедура удаления бородавки азотом выполняется таким образом:
- Перед началом процедуры врач проводит опрос пациента для выявления предрасполагающих факторов, исключения противопоказаний для криодеструкции.
- Клинический осмотр всего кожного покрова и патологических образований. Диагностика бородавок обычно не вызывает затруднений, в сомнительных случаях может быть использована дерматоскопия — аппаратное исследование новообразований под увеличительным прибором. Бородавки имеют характерные дерматоскопические признаки, поэтому дерматоскопия позволяет подтвердить диагноз в сомнительных случаях.
- Пациент занимает удобное место на кушетке и освобождает от одежды доступ к новообразованиям.
- Специалист производит непосредственное воздействие на ткань бородавки жидким азотом. Для этого используются контактный метод криодеструкции и бесконтактный. При контактном методе ватный тампон, намотанный на палочку, смачивается жидким азотом и прикладывается к очагу на несколько секунд (от 10 до 60). Пациент испытывает небольшой дискомфорт в виде чувства охлаждения и некоторой терпимой болезненности.
При бесконтактном способе деструкции азот подается через аппарат в виде аэрозоля и замораживает очаг «на расстоянии». Время воздействия холода, площадь охлаждения, кратность процедур определяются специалистом с учетом вида и размера бородавок, их локализации, индивидуальных особенностей кожи. Максимальное воздействие и неоднократность процедуры требуется в основном при удалении подошвенных бородавок.
Механизм удаления бородавок азотом
Эффект криодеструкции связан с физическими свойствами жидкого азота: температура его закипания (испарения) составляет -196°С. При воздействии на бородавку происходит локальное замораживание структур новообразования и последующее оттаивание. В результате этого происходит тромбирование микрокапилляров, питающих бородавку.
Через несколько часов после воздействия жидкого азота происходит формирование пузыря, содержимое которого может быть прозрачным и кровянистым. Через несколько дней пузырь ссыхается с образованием корочки, которая впоследствии отторгается вместе с разрушенной бородавкой. Формирования пузыря может и не быть, возможно потемнение тканей бородавки с последующим отторжением «струпа».
Как должен себя вести пациент после криодеструкции?
После выполнения процедуры важно:
- при формировании пузыря стараться не травмировать его, не тереть, не чесать;
- при случайной травматизации пузыря обработать очаг растворами анилиновых красок (фукорцин, синий метиленовый) или крепкого раствора марганца для предупреждения вторичного инфицирования;
- провести дезинфекцию предметов обихода (мочалок, полотенец, обуви, инструментов для маникюра и педикюра);
- соблюдать гигиену одежды и обуви;
- при наличии покраснения, болезненности, отделяемого из очага — обратиться к специалисту.
Какое дополнительное лечение может быть предложено пациенту с бородавками?
В случае множественных бородавок, упорного течения и рецидивов после удаления, при наличии предрасполагающих факторов врач может назначить пациенту иммунотропные препараты, которые помогут организму подавить папилломавирусную инфекцию. Это может быть прием таблетированных препаратов и инъекций по определенным схемам.
При наличии гипергидроза важно его устранение для предупреждения рецидивов бородавок на коже.
Данная статья размещена исключительно с целью ознакомления в познавательных целях и не является научным материалом или профессиональным медицинским советом. За диагностикой и лечением обратитесь к врачу.

дерматовенеролог / Стаж: 25 лет
Дата публикации: 2019-10-21
гинеколог / Стаж: 28 лет
Дата обновления: 2022-02-15
Хотите записаться или получить подробную консультацию?
Наши специалисты работают круглосуточно и без выходных!
Кроме эстетического дискомфорта, кожные новообразования могут принести серьезный вред здоровью. Под воздействием множественных факторов (внутренних и внешних) кожа человека подвергается постоянным изменениям. В результате новообразования могут увеличиваться в размерах, воспаляться и травмироваться, причиняя психологические и физические неудобства. Многие новообразования склонны к малигнизации (перерождению в злокачественные опухоли). Предугадать этот процесс достаточно сложно, поэтому при любых изменениях нароста следует обратиться к врачу, после чего пройти процедуру его удаления.
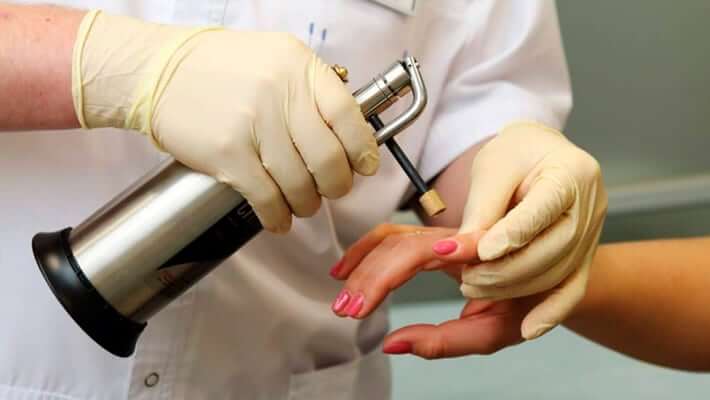
Существуют различные методы для борьбы с кожными новообразованиями. Одним из эффективных способов, который позволяет избавиться от косметического недостатка, считается криодеструкция. Это традиционный метод удаления кожных новообразований под воздействием сверхнизких температур. Действующий фактор — жидкий азот, который замораживает патологические ткани. В результате сильного охлаждения измененных клеток происходит замерзание внутриклеточной жидкости. Замерзшая вода расширяется, что приводит к разрушению и отмиранию патологических тканей.
Преимущества и недостатки криодеструкции
Популярность применения жидкого азота для удаления кожных новообразований обусловлена следующими преимуществами данного метода:
- неинвазивность и бескровность процедуры;
- хороший косметический эффект;
- быстрое заживление;
- относительная безболезненность;
- простота и скорость выполнения процедуры;
- отсутствие общего негативного воздействия на организм, благодаря чему криодеструкция может назначаться детям и беременным женщинам;
- профилактика повторного появления новообразования за счет стимуляции противоопухолевого, противовирусного и противомикробного иммунитета во время заживления тканей под некротической корочкой.
Во время процедуры сложно контролировать глубину воздействия, что может привести к необходимости повторного выполнения процедуры при глубокой локализации новообразования. Еще один недостаток криодеструкции — невозможность гистологического исследования удаленных тканей.
Какие новообразования удаляются жидким азотом?
Методом криодеструкции можно удалить:
- папилломы;
- плоские, подошвенные и обыкновенные бородавки;
- пигментные пятна;
- кератомы;
- гемангиомы;
- некоторые родинки;
- мозоли;
- кондиломы;
- сосудистые звездочки;
- ксантелазмы;
- контагиозные моллюски;
- пиогенные гранулемы;
- милиумы.
Также криодеструкция показывает хорошие результаты при борьбе с келоидными и гипертрофическими рубцами.
Показания и противопоказания к удалению новообразований жидким азотом
Показания к применению криодеструкции разделяют на косметические и медицинские. В косметических целях новообразования удаляются исключительно из эстетических соображений. В данном случае новообразование может находиться на лице или другом видимом участке тела, вызывая психологический дискомфорт.
По медицинским показаниям кожные новообразования нужно удалять в следующих случаях:
- папиллома, бородавка, кондилома или другой кожный нарост расположен в месте частого травмирования или трения;
- вирусная природа новообразования;
- изменение цвета или формы нароста;
- увеличение количества или размеров новообразования;
- мокнутие, кровоточивость нароста;
- чрезмерное шелушение, зуд, болезненность в области новообразования;
- другие патологические изменения (покраснение, нагноение, отечность новообразования и т. д.).
При подозрениях на озлокачествление новообразования, наличии у пациента аллергической реакции на холод или острых инфекционных заболеваний криодеструкция не назначается.
Подготовка к удалению новообразований жидким азотом
Прежде чем пройти процедуру, пациент должен проконсультироваться с дерматологом и сдать ряд лабораторных анализов. На консультации врач проведет беседу с пациентом, чтобы узнать о его состоянии здоровья (наличие аллергических реакций, хронических заболеваний и т.д.), и выполнит осмотр новообразования. В ходе визуального обследования определяется количество наростов, которые нужно удалить, их тип, локализация и глубина проникновения. При необходимости выполняется дерматоскопия — осмотр новообразования специальным прибором.
Перечень необходимых анализов и инструментальных обследований будет зависеть от природы новообразования и состояния здоровья пациента. Среди дополнительных диагностических методов можно выделить:
- общий анализ крови и мочи;
- обследование крови на сахар;
- анализ на ВПЧ;
- биохимию крови;
- УЗИ кожи.
При необходимости может быть назначена консультация онколога и косметолога.
Комплексное обследование позволяет не только изучить клиническую картину заболевания, но и выявить возможные противопоказания к назначению криодеструкции.
Этапы удаления новообразований жидким азотом
Начинается процедура с обработки поверхности кожи антисептическим препаратом. Затем врач приступает к удалению новообразования. Учитывая тип, размер и расположение нароста может применяться два способа воздействия жидким азотом — аэрозольный и аппликационный. Аппликационный метод заключается в использовании деревянной палочки, на конце которой прикреплен ватный тампон, смоченный в жидком азоте. Тампон прикладывается к новообразованию на 5–30 секунд. При аэрозольном воздействии азот подается на патологический участок с помощью криодеструктора. При этом контакт кожи с аппаратом отсутствует.
Во время манипуляции у пациента могут возникать ощущения кратковременного покалывания или жжения.
Результаты удаления новообразований жидким азотом и особенности реабилитационного периода
Сразу после процедуры в зоне воздействия образуется небольшой отек и покраснение. В течение суток на обработанном участке появляется пузырь, который нельзя вскрывать. Спустя 5–10 дней на месте новообразования формируется корочка, которая сохраняется до окончания некротического процесса. Она служит гигиенической повязкой, защищает рану от попадания инфекции и бактерий. Сдирать, чесать и травмировать корочку нельзя. Через 2–3 недели она самостоятельно отпадет, последующее заживление кожи будет происходить естественным путем. В 15% случаев на месте, где было новообразование, формируется слабозаметный атрофический рубец.
На протяжении недели после криодеструкции рану нельзя мочить и наносить на нее косметику. Также врач порекомендует, какими средствами нужно обрабатывать зону воздействия. Кроме того, в течение реабилитационного периода нужно избегать продолжительного нахождения на солнце, не посещать солярии, бани, сауны и не купаться в бассейнах, открытых водоемах.
Данная статья размещена исключительно с целью ознакомления в познавательных целях и не является научным материалом или профессиональным медицинским советом. За диагностикой и лечением обратитесь к врачу.

дерматовенеролог / Стаж: 46 лет
Дата публикации: 2019-10-21
уролог / Стаж: 29 лет
Дата обновления: 2021-12-01
Хотите записаться или получить подробную консультацию?
Наши специалисты работают круглосуточно и без выходных!
Читайте также:

