Анализы крови при базалиоме кожи
Обновлено: 18.04.2024
Диагностика базалиомы может быть сложной задачей даже для опытного специалиста.
Это связано с разнообразием ее клинических форм и различными характеристиками опухоли на разных стадиях ее развития, сходными с другими заболеваниями кожи.
В первую очередь, конечно, проводят дифференциальный диагноз с плоскоклеточным раком кожи и меланомой.
Также общие черты могут быть у базалиомы и невусов, контагиозного моллюска, старческого себорейного дерматоза, псориаза, системной красной волчанки, плоского лишая.
Поэтому специалисты Европейской Клиники используют свой богатейший опыт и весь диагностический арсенал, чтобы выводы о характере и стадии заболевания были безошибочными.
Симптомы базалиомы
Больной должен без промедления обратиться к онкодерматологу, если:
- обнаруженное розовое пятнышко шелушится и увеличивается в размерах;
- неглубокие ранки и царапины не затягиваются неделями;
- появилось выпуклое или втянутое уплотнение кожи с красными прожилками и/или язвочкой.
- когда появилось образование;
- как оно изменялось на протяжении времени;
- сопровождались ли эти изменения неприятными ощущениями;
- есть ли еще на теле подобные изменения;
- появлялись ли они когда-то раньше;
- не подвергается ли пациент влиянию факторов риска злокачественных заболеваний кожи;
- сколько времени он проводит на улице и как защищается от солнечного излучения;
- не было ли в роду случаев рака кожи.
Дерматоскопия базалиомы
Дерматоскопия – стандартная, безболезненная, не требующая подготовки, но высокоинформативная диагностическая процедура.
С ее помощью можно с высокой долей достоверности различить нетипичные пигментированные формы базалиомы и беспигментной меланомы.
Пигментированная базалиома:
- более чем в половине случаев имеет множественные скопления серо-голубого цвета;
- в каждом четвертом случае они расположены гнездно;
- в одном из пяти случаев содержит расходящиеся от центра полосы серо-коричневого цвета;
- в 10% встречаются листовидные зоны окраски.
Беспигментная базалиома отличается яркими белыми и красными пятнами и тонкими, извилистыми древовидными телеангиэктазиями.
Меланомы имеют характерную пигментную «сеточку», а в беспигментных меланомах сосуды выглядят как иголки, точки и неровные линии.
УЗИ базалиомы
Очень информативно УЗИ опухоли, позволяющее определить ее размер, структуру и глубину распространения.
Анализ на онкомаркеры базалиомы
Онкомаркеры базалиомы не выделены, поэтому исследования крови неспецифичны, и могут лишь свидетельствовать о сопутствующем распространению опухоли воспалении.
Цитологическое и гистологическое исследование
Основным методом диагностики базалиомы является ее морфологическое изучение с помощью цитологического и гистологического исследования. Причем учитывается лишь положительный результат. Отсутствие характерных микроскопических изменений при наличии клинических проявлений требует повторного взятия материала.
Язвенный дефект новообразования позволяет сделать соскоб или мазок-отпечаток. Этого достаточно для цитологического исследования. Клетки для него можно также получить методом тонкоигольной аспирационной биопсии, если поверхность опухоли не повреждена.
Инцизионная и эксцизионная биопсия базалиомы
Инцизионная или эксцизионная биопсия – иссечение, соответственно, части или всего новообразования для гистологического анализа. Это – самый точный метод диагностики базалиомы.
Всем ее формам присущи основные черты при микроскопическом исследовании: это типичные комплексы из эпителиальных клеток с темными эллипсовидными ядрами, отличающиеся от нормальных базальных клеток отсутствием межклеточных перемычек.
Видна пролиферативная активность не только мутировавших базальных клеток, но и клеток соединительной ткани.
Диагностика базалиомы в Европейском онкологическом госпитале
Безошибочная диагностика базалиомы с точным определением ее формы и стадии позволяет врачам Европейской Клиники назначать оптимальную схему лечения, обеспечивающую надежное излечение и максимальный эстетический результат, каждому пациенту.

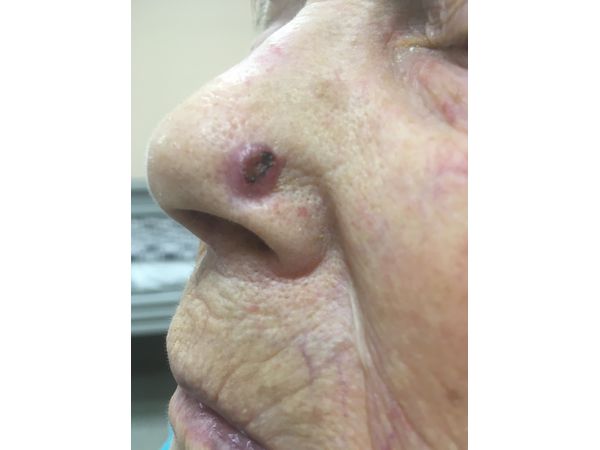
Впервые язва появилась два года назад, но пациентка её никак не лечила. Она решила обратиться за медицинской помощью только после того, как заметила, что образование начало расти. Дерматолог направил пациентку к онкологу.
Женщина на пенсии, замужем. Питается нормально, жилищные условия удовлетворительные. Не курит, алкоголь не употребляет.
Ранее болела ОРВИ. Других инфекционных болезней, желтухи и переливания крови не было. В последние полгода лекарственных инъекций не делала, за пределы постоянного места жительства не выезжала, с инфекционными больными не общалась. В менопаузе.
Обследование
Осмотр выявил округлую розовую язву размером до 1 cм, которая возвышалась над поверхностью кожи на 0,3 см. В центре она была покрыта коркой. При прощупывании безболезненная. Регионарные лимфатические узлы не прощупывались.
Диагноз
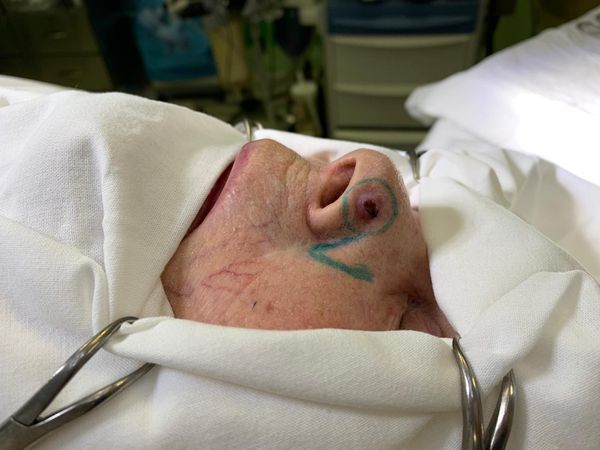
Базалиома кожи крыла носа слева I степени. T1N0M0: опухоль небольшая, ближайшие лимфоузлы не поражены, метастазов нет.
Лечение
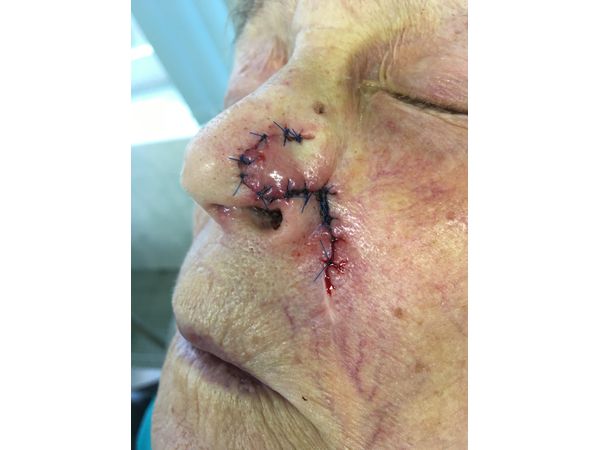
Пациентке удалили опухоль и окружающую кожу в пределах 0,5 см. На место удалённой кожи пересадили кожно-жировой лоскут с носогубной области левой половины лица. Лоскут кожи выкроили точно по форме и размеру дефекта. Операция проходила под местной анестезией с помощью 5 мл раствора 2%-го Лидокаина.
На седьмые сутки после операции ей полностью удалили швы. Перемещённый кожно-жировой лоскут адаптировался полностью.
Женщина полностью выздоровела, её выписали на восьмые сутки и направили к онкологу на ежегодное амбулаторное наблюдение, чтобы исключить рецидив.
Заключение
Для лечения базальноклеточного рака кожи используют различные методики лечения, например лазерное иссечение, криодеструкцию, фотодинамическую терапию и т. д. Однако этот клинический случай доказывает, что наиболее предпочтительным способом является полное иссечение опухоли. Этот метод увеличивает шансы на полное выздоровление и уменьшает риск рецидива.
Информация, представленная на сайте, не может быть использована для постановки диагноза, назначения лечения и не заменяет прием врача.
Диагностика базалиомы определяется ее клиническими проявлениями. Процесс образования опухолей длится годами. Симптомы не сопровождаются болевыми ощущениями, поэтому пациенты своевременно не обращаются к врачу. Наиболее надежные методы диагностики базальной опухоли – цитологические и гистологические исследования.
Лабораторные цитологические анализы
В настоящее время базальная опухоль, в отличие от прочих видов злокачественных новообразований, не имеет специфических онкологических маркеров крови, поэтому анализ крови в данном случае бесполезен. Другие виды лабораторных анализов свидетельствуют о неких воспалительных процессах, характерных для большинства патологий воспалительной природы.
Подобная картина лишь затрудняет точную постановку диагноза, поэтому лабораторные исследования для диагностики базалиомы кожи обычно не применяются как непоказательные.
Важно! Спектрофотометрический интрадермальный анализ позволяет выявить границы и форму опухоли, изучить ее трехмерные снимки и структуру кожи.
Стоимость
Консультация: 1200 руб.
Цитология (диагностика): анализ 950 рублей + соскоб 350 руб.
Заказать обратный звонок
Традиционные методы дифференциальной диагностики базалиомы
Для обоснования диагноза базалиомы нужно выявить базальные опухолевые клетки. Их можно получить при помощи:
- соскоба отмерших чешуек;
- взятия мазка-отпечатка;
- выполнения биопсии.
Соскоб производят при наличии на стенках опухолевого образования отмерших тканей. Мазок-отпечаток целесообразен, если имеется доступ ко дну базалиомы, что типично для язвенных форм заболевания. Биопсию выполняют, если поверхность опухоли не изменена или иные способы диагностики не принесли результата. Процедура осуществляется в медицинском учреждении при соблюдении асептики. Кроме того, доктор может назначить больному дополнительные методы обследования:
- рентгенографию в двух проекциях;
- ультразвуковое исследование;
- компьютерную и магнитно-резонансную томографию.
Электрофизиологические и биофизические исследования позволяют оценить информацию о величине и глубине локализации базалиомы, ее проникновении в полости тех или иных органов и близости к жизненно важным структурам.

Важно! Конфокальная лазерная сканирующая микроскопия позволяет оценить изображения разных слоев эпидермиса и поверхностного слоя дермы.
Дифференциальная диагностика
Гистологическая картина базалиомы бывает разнообразной, как и клинические формы опухоли. Большую роль играет цитологическая и клиническая дифференциальная диагностика базалиомы с похожими заболеваниями кожи. Плоскую поверхностную форму базалиомы дифференцируют от:
- красной волчанки;
- красного плоского лишая;
- себорейного кератоза;
- болезни Боуэна.
На ранних стадиях развития, когда величина образования не более 5 мм, узловую базалиому можно перепутать с родинкой или старческой себорейной гиперплазией. Сильно пигментированные базалиомы своими проявлениями нередко схожи со злокачественными меланомами. Плоскую форму базальноклеточного рака можно спутать с экземой, псориатическими бляшками и болезнью Боуэна, однако при соскабливании чешуек с края опухоли выявляется истинная картина заболевания.
Диагноз «склеродермиформная базалиома» дифференцируют от псориаза и склеродермии, пигментную базалиому – от меланомы. Преобладание в цитограмме пигментсодержащих клеток заставляет осуществлять дифференциальный диагноз между пигментным невусом и базалиомой.
Пациентам с пролеченной базалиомой следует каждый год обследоваться. Это нужно не только для контроля рецидивов, но и для выявления новых опухолевых образований. Пациента, хоть единожды сталкивавшегося с онкологическим заболеванием, автоматически заносят в категорию риска по опухолевым патологиям.
Рак кожи — это общее название для злокачественных новообразований, формирующихся из клеток кожи и соединительных тканей. На различные виды рака кожи приходится большинство всех случаев онкопатологий в мире.
Акции

Онкоконсилиум может потребоваться как при лечении в «СМ-Клиника», так и пациентам других медицинских учреждений с целью получения альтернативного мнения.

«СМ-Клиника» предоставляет своим пациентам предоперационное обследование со скидкой до 72%!

Консультация врача-хирурга по поводу операции бесплатно!
- Врачи
- Цены
- Липома
- Рак губы
- Фиброма
- Карцинома
- Аденома
- Саркома
- Кератома
- Гемангиома
- Базалиома – базальноклеточный рак кожи
- Рак кожи
- Опухоли соединительной, подкожной и других мягких тканей
- Меланома кожи
Содержание статьи:
Рак кожи — группа злокачественных новообразований, сформированных из клеток кожи и соединительной ткани. Это самое распространенное из всех онкозаболеваний.
Виды рака кожи
Выделяют 3 основных вида рака кожи: плоскоклеточный, базалиома и меланома.
- Базалиома — базальноклеточный рак. Выглядит как родимое пятно, плотный узелок или кровоточащая язва. Наименее склонен к метастазированию, поэтому наименее опасен.
- Плоскоклеточной рак кожи возникает в местах травматизации мягких тканей. Выглядит как небольшой узелок, может иметь форму гриба либо цветной капусты. Нередко кровоточит, покрывается язвами и корочками. Быстро метастазирует.
- Меланома — рак кожи, развивающийся из пигментных клеток дермы меланоцитов либо невусов (родимых пятен). Выглядит как быстрорастущая родинка. Характеризуется агрессивным течением и быстрым метастазированием.
Статистика заболеваемости
Рак кожи в 30% случаев развивается из имеющейся родинки и в 70% маскируется под нее. Чаще возникает на открытых участках, поэтому относительно легко обнаруживается. В смертности из-за рака кожи 75% — доля меланомы. Неблагоприятная наследственность увеличивает риск развития опухолей на 50%, регулярный загар в солярии — на 75%, а солнечный ожог на 100%. При выявлении рака кожи на 4-й стадии вероятность летального исхода — 90%. Полное выздоровление возможно при ранних этапах лечения Источник:
Ю.А. Гончарова. Рак кожи // Главный врач Юга России, 2015, № 2(43), с.25-30. .
Классификация рака кожи
Опухоли дермы классифицируют:
- по глубине прорастания;
- толщине;
- схеме роста;
- объему поражения;
- стадиям.
Выделяют 5 уровней прорастания новообразований:
- в эпидермис;
- верхние отделы сосочкового слоя дермы;
- весь сосочковый слой дермы;
- ретикулярную дерму;
- подкожно-жировую клетчатку.
По толщине опухоли кожи бывают:
- до 1 мм;
- 1,01 – 2 мм;
- 2,01 – 4 мм;
- более 4 мм.

ДЕРМАТОСКОП HE DELTA 20 PLUS
Аппарат представляет собой трубку с окуляром, внутри которого располагается лупа с мощностью увеличения до 10–20 раз, прозрачная пластина, неполяризованный источник света.
- получение мгновенного результата исследования;
- неинвазивность;
- полная безопасность технологии;
- специальная подготовка к процедуре не требуется;
- длительность обследования 3-5 минут;
- отсутствие противопоказаний.
По схеме роста различают опухоли дермы:
- Поверхностные — встречаются в 70% случаев, выглядят как пятно с неровными границами и неравномерным окрасом. В течение долгого времени протекают доброкачественно, после чего перерождаются и начинают расти внутрь. Хорошо лечатся.
- Узловые — похожи на шишки. Глубоко прорастают в кожу и часто метастазируют. Чаще — черного цвета. Своевременно диагностируются 10-15% случаев.
- Злокачественные лентиго — пятна с неравномерным окрасом. Чаще развиваются на открытых для солнца местах. Растут 10–20 лет, редко метастазируют. Диагностируются преимущественно в пожилом возрасте.
- Акральные лентигинозные опухоли — черные и коричневые пятна на ступнях, ладонях и под ногтями. Быстро прогрессируют. Наиболее злокачественные Источник:
В.М. Литвиненко. Рак кожи: причины возникновения, классификация, способы лечения и профилактика // Наука, техника и образование, 2014. .
В зависимости от объема поражения опухоли дермы бывают:
- первичными;
- с поражением регионарных лимфатических узлов;
- с отдаленными метастазами.
При категоризации учитывают скорость роста, наличие или отсутствие изъязвлений.
С учетом перечисленных факторов различают стадии рака кожи:
1 стадия. Размер 1 мм. Без изъязвлений.
2 стадия. Размер 2 мм. Возможны изъязвления и лучеподобные разрастания на коже.
3 стадия. Увеличение размера опухоли. Поражение близлежащих тканей и лимфоузлов. Изъязвления. Ухудшение общего состояния больного.
4 стадия. Обширное поражение близлежащих и отдаленных тканей, лимфоузлов и органов.
Стадии развития заболевания в соответствии с системой TNM
Наиболее точная классификация рака кожи TNM разработана американским комитетом по изучению рака. Она учитывает толщину опухоли и скорость деления раковых клеток. Критерий Т определяет распространенность, N — наличие либо отсутствие метастазов в регионарных лимфоузлах, М — наличие либо отсутствие отдаленных метастазов. Каждый критерий индексируют — от 0 (отсутствие) до 4 (максимум).
Стадирование позволяет врачу определить наиболее эффективную лечебную тактику.
Причины развития рака кожи и способствующие факторы
Причины возникновения рака кожи — мутации ДНК, вызванные:
- УФ-излучением;
- наследственной предрасположенностью.
Вероятность заболеть выше у людей со светлой кожей, большим количеством родинок (особенно несимметричных и возвышающихся над дермой), после солнечного ожога, постоянного травмирования в одном и том же месте, а также с ослабленным иммунитетом.
Симптомы
Первый признак рака кожи — появление новой родинки или пигментного пятна либо изменение имеющихся. Повод для обращения к врачу — обнаружение двух из перечисленных признаков:
- быстрый рост;
- изменение структуры (обычная родинка становится мягкой либо плотной);
- асимметрия;
- неровные края;
- неравномерный цвет;
- диаметр 6 мм и более.
Чаще рак кожи развивается на ногах у женщин, на туловище у мужчин и в верней части спины независимо от пола. Сопутствующие симптомы (развиваются в течение нескольких недель или нескольких месяцев):
- воспаление по краям;
- зуд, жжение, покалывание в тканях родинки;
- шелушение, формирование «корочек»;
- кровоточивость;
- трещины и изъязвления;
- появление новых образований вокруг основного очага.
Это повод для немедленного обращения к врачу.
Методы диагностики рака кожи
Окончательный диагноз ставят после удаления опухоли и гистологического анализа ее тканей. Предоперационная биопсия может спровоцировать рост новообразования, поэтому противопоказана.
Предварительный диагноз ставят после сбора анамнеза, осмотра, пальпации лимфатических узлов, дерматоскопии. Наличие метастазов определяют с помощью, КТ МРТ, ПЭТ, рентгенограммы, сканирования костей, анализа крови на ЛДГ и биохимию, радиоизотопного исследования.
Методы лечения рака кожи
Хирургическими методами лечат злокачественные опухоли дермы на начальных стадиях. В ходе операции опционально удаляют лимфатические узлы. После операции, подтверждения диагноза и стадирования лечебную схему прицельно корректируют. Иногда проводят повторное широкое иссечение близлежащих тканей.
Если опухоль была на пальце, может потребоваться его ампутация. Метастазирующие новообразования иссекают, чтобы продлить жизнь пациента и улучшить ее качество.
Для уничтожения раковых клеток используют химиотерапию. Лекарства принимают внутрь или вводят внутривенно. С кровотоком они разносятся по организму, попадают в лимфатические узлы и внутренние органы, где атакуют клетки опухоли. Лечение проводят курсами по несколько недель. Химиотерапию назначают при распространенных новообразованиях Источник:
Boada A.LeadershipintheTreatmentofSkinCancer // ActasDermosifiliogr . Jul-Aug 2019;110(6):423. doi: 10.1016/j.ad.2019.03.003. Epub 2019 Apr 18. .
Иммунотерапия помогает организму распознавать и уничтожать клетки опухоли. При лечении используют моноклональные антитела, цитокины, интерфероны, вакцины и специальные кремы.
Радиолучевую терапию применяют на 2-й стадии заболевания и назначают после операции для предупреждения рецидивов. На стадии метастазирования метод используют в качестве паллиативного лечения.
Комбинированное лечение состоит из предоперационной лучевой терапии и хирургического удаления опухоли с метастазами. Индивидуальную схему для каждого больного подбирает врач-дерматоонколог. Она зависит от стадии заболевания, локализации опухоли, состояния здоровья пациента.
Прогнозы
Стандартный показатель прогноза для жизни пациента — коэффициент выживаемости. По данным Американского комитета изучения рака при лечении рака кожи:
- 1-й стадии — 5-летняя выживаемость 92–97%, 10-летняя — 86–95%.
- 2-й стадии — 5-летняя выживаемость 53–81%, 10-летняя — 40–67%.
- 3-й стадии — 5-летняя выживаемость 40–78%, 10-летняя — 24–68%.
- 4-й стадии — 5-летняя выживаемость 15–20%, 10-летняя — 10–15%.
Прогноз хуже при поражении внутренних органов, ладоней, ступней, ногтевого ложа, у пациентов с ВИЧ, старше 70 лет и темнокожих.
Клинические рекомендации
После окончания лечения врач составляет план обследований для своевременного обнаружения возможного рецидива рака кожи. Для этого понадобится регулярно посещать дерматолога, сдавать общий и биохимический анализ крови, оценивать уровень фермента ЛДГ, периодически делать томографию Источник:
Watson M, Thomas CC, Massetti GM, McKenna S, Gershenwald JE, Laird S, Iskander J, Lushniak B.CDC GrandRounds: Prevention and ControlofSkinCancer // MMWR MorbMortalWklyRep . 2015 Dec 4;64(47):1312-4. doi: 10.15585/mmwr.mm6447a2 .
Методы профилактики рака кожи:
- Воздерживаться от загара, особенно в часы высокой солнечной активности (с 11 до 16). В это время носите легкую одежду, закрывающую тело и конечности.
- Проводить ежемесячный самоосмотр кожных покровов.
При обнаружении симптомов рака кожи незамедлительно запишитесь к врачу.
Источники:
- Ю.А. Гончарова. Рак кожи // Главный врач Юга России, 2015, № 2(43), с.25-30.
- В.М. Литвиненко. Рак кожи: причины возникновения, классификация, способы лечения и профилактика // Наука, техника и образование, 2014.
- Boada A.LeadershipintheTreatmentofSkinCancer // ActasDermosifiliogr . Jul-Aug 2019;110(6):423. doi: 10.1016/j.ad.2019.03.003. Epub 2019 Apr 18.
- Watson M, Thomas CC, Massetti GM, McKenna S, Gershenwald JE, Laird S, Iskander J, Lushniak B.CDC GrandRounds: Prevention and ControlofSkinCancer // MMWR MorbMortalWklyRep . 2015 Dec 4;64(47):1312-4. doi: 10.15585/mmwr.mm6447a2
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Кожная злокачественная опухоль — это почти всегда базалиома. Она возникает при мутации клеток роста — базального слоя, который находится в нижней части дермы.


Это самый глубокий слой кожи, который граничит с подкожной клетчаткой. По мере развития клетки поднимаются все ближе к поверхности, пока не становятся эпидермисом, не отмирают и не отшелушиваются.
Таким образом, базальный слой — это единственное место клеточного деления. Именно здесь возможны мутации, в результате которых клетки становятся раковыми. Их деление ускоряется, а функции нарушаются, и они начинают формировать опухоль — базалиому.
По сравнению с другими злокачественными опухолями базальноклеточный рак отличается медленным ростом опухоли и отсутствием склонности к метастазированию. Это дает очень хорошие шансы на успешное удаление базалиомы, без последствий и рецидивов.
Если это первичная опухоль (не рецидив ранее удаленной базалиомы), она иссекается хирургически.
Операция может быть признана нецелесообразной в тех случаях, когда нельзя гарантировать ее успешный результат. Например, если опухоль расположена в труднодоступном месте и нет возможности в полной мере соблюсти правило абластики.

Как удаляется базалиома?
Базалиома удаляется эллиптическим или круговым иссечением кожи скальпелем. Это классическая методика. Операция выполняется под местной анестезией.
Как закрывается рана после операции?
Неприятная особенность базалиомы состоит в том, что она часто возникает на лице. Поэтому эстетический результат операции играет не последнюю роль. Классический способ ушивания раны — это стягивание ее краев обычным или косметическим швом.
При небольших размерах опухоли рана, оставшаяся после ее удаления, может не зашиваться совсем и зарасти естественным образом.
Если размеры опухоли не превышают 2 см, ушивание дает вполне приемлемый результат. Но при больших размерах базалиомы стягивание краев раны может привести к искажению черт лица, нежелательным натяжениям кожи. Поэтому иногда применяется лоскутная операция.
Это значит, что рана закрывается лоскутом кожи, взятой поблизости от области операции или из отдаленного участка. Края кожного лоскута сшиваются с краями раны. Получается вроде заплатки. Такой метод имеет свои плюсы и минусы.
Почему нужно вырезать больший участок, чем сама опухоль?
При удалении опухоли очень важно, чтобы это было сделано в пределах здоровых тканей. Таково одно из главных правил онкохирургии — абластика. Ее соблюдение позволяет минимизировать риск рецидивов.
В случае базалиомы обычный отступ от края опухоли при ее удалении составляет 4 — 5 мм. Много это или мало? Да, это довольно много.
Например, если опухоль имеет 2 см в диаметре ее площадь будет составлять порядка 3 квадратных сантиметров.
Добавляем по 4 — 5 мм на краях. Получаем площадь уже более 6 квадратных сантиметров — в два раза больше.
Притом, что опухоль часто удаляется на лице, такое увеличение раны должно быть серьезно оправдано.
И оно оправдано. Прежде всего тем, что гарантирует отсутствие рецидивов, по крайней мере в течение пяти лет и по крайней мере на 95%. Стоит уменьшить отступ до 3 мм, и эта гарантия уменьшится до 85%.
Позаботьтесь о себе, запишитесь на консультацию сейчас
Почему так опасен рецидив?
Повторное возникновение базалиомы представляет значительно большую опасность, чем первоначальная опухоль. Поэтому в международной клинике Медика24 мы делаем все для того, чтобы избежать рецидива.
Вторичная опухоль, как правило, имеет значительно более высокую степень злокачественности. И если первичная базалиома отличается медленным ростом и низкой склонностью к метастазированию, ее рецидив может вести себя совершенно иначе.
Высокая степень злокачественности рецидива опухоли означает быстрый рост и активное метастазирование. Ее уже значительно сложнее удалить, и вылечить рак. В частности, хирургическое иссечение рецидива опухоли становится невозможным. Поэтому его ни в коем случае нельзя допускать.
После удаления фрагмента кожи с опухолью он сразу же отправляется под микроскоп для гистологического исследования.
Изучив его под микроскопом, врач должен убедиться в том, что на его границах нет раковых клеток, а значит, опухоль удалена полностью. Никаких участков ее распространения за пределами удаленной части не осталось, правило абластики соблюдено вполне, и результаты хирургического лечения можно считать удовлетворительными.

Криодеструкция, электродиссекция, кюретаж
Опухоль можно удалить не только скальпелем. Для этого применяется, например, криодеструкция, когда опухолевая ткань уничтожается сверхнизкой температурой (жидким азотом). Есть способ электрической диссекции.
В случае базалиомы дело осложняется тем, что она часто располагается на лице. После криодеструкции, электродиссекции остается хорошо заметный след. Такие термические, электрические ожоги оставляют участки депигментации, то есть обесцвеченные, белые следы. Есть риск образования грубых, келлоидных рубцов.
Когда опухоль уничтожается на внутренних органах, эстетический результат не имеет значения. Другое дело, если процедура выполняется на лице.
Есть возможность удаления базалиомы с помощью выскабливания, кюретажа. Но у этого метода, как и у других альтернативных способов есть общий недостаток — ограниченная невозможность гистологического исследования удаленных тканей.
А это означает более низкую возможность соблюдения правила абластики. Отсюда повышенный риск рецидива. А рецидивы базалиомы более опасны, чем первичная опухоль.
Поэтому при удалении базалиомы, выборе плана операции приходится искать компромисс, баланс доводов за и против того или иного метода.
Вв международной клинике Медика24 мы хорошо знаем, как это делать, имеем большой опыт проведения таких вмешательств. В каждом конкретном случае мы должны безусловно гарантировать полное удаление опухоли, минимизировать риск ее рецидива и при этом достичь лучшего эстетического результата.
Читайте также:

