Аллергия на коже при потере
Обновлено: 19.04.2024
Аллергия – это состояние организма, при котором иммунная система видит угрозу в веществах, на самом деле не представляющих опасность для человека. Иммунитет считает их антигенами, поэтому начинает вырабатывать против них антитела. В этот период человек и начинает ощущать, что организм борется с болезнью, что проявляется неприятными симптомами.
В реальности же настоящих возбудителей болезни нет. Такая повышенная чувствительность организма к отдельным веществам (аллергенам) и называется аллергией.
Симптомы и признаки
Аллергическая реакция может иметь разную интенсивность – от слабой до острой. Причем в зависимости от аллергена у человека могут проявляться разные признаки. Основные симптомы:
- аллергия на животных. Ее легко установить, когда при контакте с питомцами краснеют глаза и текут слезы, начинается насморк или сухой кашель. Аллергия на кошек и собак также может вызывать покраснение и зуд кожи;
- аллергия на продукты питания. Вызывает покраснение и уплотнения на коже, которые сопровождаются зудом. Иногда появляются конъюнктивит или насморк. Аллергия на коже проявляется в форме дерматита. При вдыхании паров или частиц аллергенов поражается дыхательная система;
- аллергия на цветение. Пыльца вызывает аллергический насморк, конъюнктивит, хрипы и сухой кашель, зуд языка и неба;
- аллергия на лекарства. Может проявляться крапивницей, приступами бронхиальной астмы, аллергическим дерматитом, отеком Квинке. Пятна аллергии со временем увеличиваются. Из маленьких они могут сливаться в большие.
Похожие симптомы могут возникать при аллергии на белок, холод или пыль, а также укусы насекомых.
Причины возникновения и факторы риска
Современная медицина не приводит точных причин аллергии у взрослых и детей. Основную роль в механизме ее возникновения отводят генетике. Если она есть у одного из родителей, то у ребенка она возникнет с 30% вероятностью, если у обоих – с 70%. Сильная аллергия при беременности может развиваться из-за снижения иммунитета.
Врачи лишь приводят факторы риска, которые запускают патологический процесс. К подобным факторам относятся:
- несбалансированное питание;
- сильные стрессы;
- чрезмерное употребление лекарств;
- неблагоприятный экология;
- частые инфекции дыхательных путей: ангины, бронхиты, риниты;
- наличие в больших количествах бытовых аллергенов;
- искусственное вскармливание, в том числе преждевременный перевод на него.
Если принимать меры в отношении факторов риска, то можно снизить риск развития аллергических реакций.
Осложнения
У детей и взрослых симптомы аллергии могут спровоцировать множественные осложнения. Среди них наиболее опасны:
- анафилактический шок;
- острая сосудистая недостаточность;
- судороги;
- тошнота и головокружения;
- отек Квинке.
В тяжелых случаях анафилактический шок и отек Квинке могут стать причиной летального исхода. При атопическом дерматите на фоне аллергии на коже часто присоединяются другие кожные заболевания, в том числе микоз и герпес.
Когда симптомы проявляются со стороны глаз, может развиваться гипертрофия роговицы из-за их частого трения. Она ограничивает зрение человека. Примерно у половины детей, страдавших от кожной аллергии в детстве, в зрелом возрасте может развиваться бронхиальная астма.
Когда следует обратиться к врачу
При появлении симптомов аллергии необходимо обратиться к врачу-аллергологу. Не стоит игнорировать ее признаки, поскольку аллергическая реакция может давать серьезные осложнения. Если симптомы наблюдаются больше месяца или появляются регулярно – визит к специалисту обязателен. В АО «Медицина» (клиника академика Ройтберга) в центре Москвы работают опытные аллергологи, которые выяснят причину неприятного состояния и назначат соответствующее лечение.
К аллергологу стоит обратиться, даже если человек еще не знает, как выглядит аллергия, но у него есть к ней предрасположенность, например, наследственная. Это позволит заранее выявить возможные аллергены и предпринять меры для предотвращения развития реакции на них.
Подготовка к визиту врача
На прием аллерголог уточняет у пациента о имеющихся симптомах и о том, что предшествовало их появлению. Поэтому при подготовке к приему необходимо обдумать и даже записать, какие признаки появляются и в каких ситуациях.
Это позволит врачу предположить тип аллергена, который вызывает негативную реакцию. Еще на приеме аллерголог осмотрит кожные покровы, поэтому лучше надеть одежду, с которой будет легко обеспечить доступ к очагам воспаления на коже.
Диагностика аллергии у взрослых и детей
В АО «Медицина» (клиника академика Ройтберга) в центре Москвы есть все необходимые методы диагностики. У нас применяются передовые методики и современное техническое оснащение. Терапевтические процедуры могут проводиться как амбулаторно, так и стационарно.
В первую очередь врач обращает на диагностические признаки аллергии на лице и других участках, а также слизистых оболочках. Учитываются и субъективные жалобы пациента. Для подтверждения диагноза назначают:
-
. Еще называется пробой, играет важную роль в диагностике. Тесты проводят на стадии ремиссии. Для этого на кожу наносят каплю раствора с небольшим количеством аллергена, после чего отслеживается реакция;
- анализ крови на аллергию. В крови также отмечаются изменения: увеличение эозинофилов, иммуноглобулинов E;
- анализ на специфические антитела, например, к паразитарному заболеванию, инфекции или пыли.
Лечение
Основным методом лечения аллергии является соблюдение особого питания. Именно это позволяет избавиться от неприятных симптомов и свести к минимуму риск рецидивов. Диета при аллергии соблюдается пожизненно, поскольку это заболевание хроническое. Она требует полного исключения из рациона тех продуктов, которые провоцируют возникновение ее признаков. Существуют 2 вида диеты:
- специфическая. Назначается пациентам, у которых лабораторным путем были выявлены аллергены, к примеру, молоко, яйца, белок, шоколад и др. – здесь для каждого человека диета будет индивидуальной;
- неспецифическая. Соблюдается, когда конкретный аллерген не был выявлен. Поскольку провокатор симптомов не обнаружен, из рациона необходимо исключить все потенциальные провокаторы пищевой аллергии.
На неспецифической диете дополнительно пациенту рекомендуют вести пищевой дневник. В нем необходимо ежедневно записывать употребляемую пищу и реакцию, которая на нее возникает. Таким путем постепенно пациент сможет выявить пищевые аллергены самостоятельно.
Дополнительно сегодня практикуются и другие методы лечения:
- внутривенное лазерное облучение крови. Дает иммуноукрепляющий и противовоспалительный эффекты;
- аллерген-специфическая иммунотерапия. В организм вводят аллерген, дозу которого постепенно увеличивают, чтобы снизить чувствительность к нему организма.
Лекарственные препараты
В острый период аллергических реакций пациенту назначаются фармакологические препараты. В основном это лекарства с антигистаминным действием. В легких случаях их назначают в таблетированной форме, а в более тяжелых – в инъекционной, которую отличает более быстрый эффект.
Препараты от аллергии можно использовать и разово, когда человек случайно съел пищевой аллерген. Это поможет снять симптомы заболевания. К средствам от аллергии также относят различные назальные спреи с сосудосуживающим эффектом. Они помогают уменьшить отек слизистой и избавиться от заложенности. Но во избежание привыкания их можно использовать не дольше 5-7 дней.
В тяжелых случаях используют кортикостероиды, имеющие гормональную основу. Хороший эффект дают сорбенты, которые связывают и выводят токсины и аллергены из организма, что снижает остроту аллергической реакции.
Домашние средства лечения
По поводу применения домашних средств лечения аллергии стоит посоветоваться с врачом. Иначе можно только ухудшить ситуацию и усугубить симптомы. В домашних условиях широкое распространение получили следующие средства:
- солевой раствор для промывания носа. На 1 ст. воды берут 1 ч.л. соли. Полученным раствором промывают нос утром и вечером. Это помогает от поллиноза;
- эфирное масло перечной пяты. Его можно использовать для местного нанесения, но только после разбавления. Полезно и вдыхать пары масла, особенно при бронхиальной астме;
- ингаляции над горячей водой. Они помогают облегчить дыхание и очистить нос от слизи. В воду можно добавить эфирные масла или настои трав. Особенно предпочтительно эфирное масло эвкалипта, которое обладает антибактериальным и противовоспалительным эффектом.
Мифы и опасные заблуждения в лечении аллергии
Один из распространенных мифов в том, что если один раз нарушить правила лечения аллергии и съесть аллергенный продукт, то реакция на него не возникнет, а если есть его часто – она накопится и проявится. На самом деле она будет возникать каждый раз. Именно поэтому контакт с аллергеном должен быть исключен полностью.
Профилактика
Соблюдение правил профилактики актуально для тех, кто входит в группу риска развития аллергических реакций. К основным профилактическим мерам относятся:
- соблюдение гипоаллергенного быта с ограничением контакта с аллергенами, регулярным проветриванием и сокращение средств бытовой химии;
- соблюдение гипоаллергенной диеты, исключающей пищевые аллергены;
- отказ от содержания животных и сокращение контакта с ними4
- использование респираторных масок в период цветения.
Как записаться к аллергологу
Специалисты АО «Медицина» (клиника академика Ройтберга) работают без праздников и выходных, поэтому вы можете записаться на прием в любое удобное время. Для этого воспользуйтесь онлайн-формой на сайте или позвоните по контактному номеру. В клинику очень легко добраться, поскольку она находится в центре Москвы, недалеко от станций Чеховская, Тверская, Новослободская, Маяковская и Белорусская.

Несмотря на существование термина «аллергия на солнце», солнечные лучи сами по себе не являются аллергенами. Наоборот, солнечный свет в безопасных количествах обладает благотворным влиянием на организм человека — повышает настроение, способствует усвоению витамина D, стимулирует иммунитет. Лишь при взаимодействии ультрафиолетовой составляющей солнечного света с каким-либо веществом, находящимся на коже или в коже, появляются соединения с антигенными свойствами. Именно эти соединения, а не солнечные лучи, вызывают симптомы аллергии на солнце. Врачи называют такое заболевание «фотодерматит».
Как правило, фотодерматит может возникнуть в период, когда человек подвергается значительному воздействию солнца, проводя много времени на открытом воздухе, то есть весной и летом. Но можно спровоцировать это заболевание и зимой: ведь некоторые начинают подготовку к пляжному сезону заранее, посещая солярий, а кто-то в холодное время года отправляется за дополнительным солнцем на юг или в тропические страны. Поэтому аллергия на солнце для многих стала круглогодичным заболеванием.
Почему возникают симптомы аллергии на солнце
Появлению фотодерматита способствуют внутренние и внешние причины.
К внутренним причинам можно отнести хронические заболевания печени и надпочечников, некоторые нарушения обмена веществ, сбои в работе иммунной системы. Следует также отметить склонность к фотодерматиту людей со светлой кожей и детей.
Внешние причины — это влияние на организм веществ, которые можно разделить на три большие группы:
- Фурокумарины — особые вещества, выделяемые такими растениями, как борщевик, пастернак, ясенец, петрушка, укроп, зверобой, и способные вызвать аллергию. Аллергизирующим действием обладают и масло бергамота, лаванды, мускуса, сандала.
- Компоненты косметических средств — эозин, парааминобензойная кислота, ретиноиды, борная и салициловая кислоты, фенол, ртутные соединения.
- Лекарственные препараты — сульфаниламиды, барбитураты, аминазин, некоторые антибиотики (доксициклин, тетрациклин), некоторые сердечно-сосудистые средства (амиодарон, тразикор), цитостатики, оральные контрацептивы, некоторые нестероидные противовоспалительные препараты (индометацин, кетопрофен, напроксен, мелоксикам, диклофенак, лорноксикам), причем как в виде таблеток, так и в виде мазей, кремов и гелей.
Также спровоцировать фотодерматит могут косметический пилинг, татуаж или татуировки, даже временные.
Симптомы аллергии на солнце: варианты проявления
В течение суток или несколько позднее после пребывания на солнце начинают беспокоить болезненность и зуд кожных покровов. Затем на коже появляются участки покраснения, сыпь в виде пятен, узелков, пластинок, пузырей, местами сливающаяся в бляшки. Нередко отмечается ухудшение общего состояния. Чаще всего сыпь возникает на лице, реже — на теле и конечностях. Высыпания на лице могут сопровождаться конъюнктивитом, трещинами в уголках рта (хейлит). После уменьшения острых симптомов отмечается шелушение кожи. При повторном солнечном облучении заболевание вновь может обостриться.
Важно отличать фотодерматит от обыкновенного солнечного ожога. Он также сопровождается болевыми ощущениями на фоне покраснения кожи, а при тяжелых формах могут возникнуть волдыри. Но сыпь и сильный зуд, характерные для фотодерматита, при солнечном ожоге не беспокоят.
Рекомендации и лечение
При первых симптомах аллергии на солнце необходимо обратиться к врачу и строго следовать его предписаниям.
Самая первая рекомендация врача при любой аллергии — исключить или уменьшить контакт с аллергеном.
- Избегайте прямых солнечных лучей, находитесь в тени, под тентом.
- Откажитесь от посещения солярия.
- Пользуйтесь УФ-защитными средствами, нанося их на тело за 20 минут до выхода на улицу.
- Не забывайте о головных уборах с полями или козырьками и одежде с длинными рукавами.
- После купания в открытых водоемах промокайте кожу, но не вытирайте ее. Так вы сохраните слой солнцезащитного средства.
- Сведите к минимуму использование декоративной косметики, кремов, духов и др.
- Внимательно изучайте инструкции к лекарственным средствам — препараты не должны содержать вещества, которые могут спровоцировать фотодерматит. Заранее обсудите со своим лечащим врачом варианты замены лекарств при симптомах аллергии на солнце.
- Избегайте контакта с растениями, содержащими фурокумарины.
- Увеличьте потребление свежих овощей, фруктов и ягод, они способствуют восстановлению поврежденных кожных покровов благодаря наличию антиоксидантов и витаминов группы B.
Как устранить симптомы аллергии на солнце
Для снятия симптомов аллергии врач может назначить антигистаминные препараты (например, Цетрин ® ). В дальнейшем эти препараты желательно держать под рукой: к сожалению, аллергическая реакция на солнце может повторяться.
Для лечения местных проявлений на коже врач может порекомендовать холодные примочки, а также наружные мази или кремы, содержащие глюкокортикостероиды.
Если причина фотодерматита внутренняя, обязательно лечат заболевание, спровоцировавшее аллергию на солнце.
Соблюдение этих рекомендаций и выполнение назначений врача поможет вам значительно уменьшить появление симптомов аллергии на солнце или вовсе избавиться от проявлений фотодерматита.

Наша кожа постоянно контактирует с большим количеством аллергенов, поэтому аллергия на коже является одним из наиболее распространённых её видов.
Группа заболеваний, при которых основными являются симптомы кожной аллергии, называется аллергодерматозами. К ним относятся такие заболевания как крапивница, аллергический контактный дерматит, атопический дерматит, экзема, токсидермия и т. д.
Кожная аллергия: основные причины
Причин развития аллергодерматоза очень много: различные пищевые аллергены, лекарственные средства, средства бытовой химии, косметика и т. д.
Возникновению кожной аллергии способствуют:
- Проживание в регионах с неблагоприятной экологией.
- Наличие профессиональных вредностей (продолжительный контакт человека с агрессивными объектами: щелочами, кислотами, дымом, медикаментами и т. д.).
- Питание с использованием большого количества аллергенных продуктов.
- Высокая лекарственная нагрузка.
- Широкое использование средств бытовой химии, содержащих высокоаллергенные химические соединения, красители и отдушки.
- У маленьких детей кожную аллергию может спровоцировать ранний отказ от грудного вскармливания, раннее введение прикормов.
К факторам риска относится также наследственная предрасположенность к аллергическим заболеваниям.
Кроме того, причинами обострения кожной аллергии могут быть заболевания желудочно-кишечного тракта, стрессы и т. д.
Кожная аллергия: симптомы
Симптомы аллергии на коже могут появиться сразу же после контакта с аллергеном или спустя некоторое время (от 10-20 минут до 1-2 дней).
Основными признаками кожной аллергии можно считать:
- сыпь (может значительно отличаться при разных видах кожной аллергии);
- покраснение и отёчность кожных покровов;
- зуд, расчёсы;
- сухость и шелушение кожи.
На фоне расчёсов может присоединиться бактериальная или грибковая инфекция, что ещё больше усугубляет течение заболевания. Все это создает сильный физический и психологический дискомфорт, нарушая сон, сказываясь на трудоспособности.
В зависимости от вида аллергодерматоза те или иные признаки кожной аллергии могут быть особенно выражены или, наоборот, отсутствовать.
Краткая характеристика наиболее распространенных видов кожной аллергии
1. Крапивница
Термин «крапивница» объединяет целую группу заболеваний различной природы, но со сходным клиническим симптомом — высыпания на коже по типу волдырей, напоминающие ожог от крапивы.
Причины крапивницы разнообразны. Кожная аллергия может развиваться в результате реакции на аллергены (например, пищевые продукты, укусы насекомых, лекарственные препараты) или от физических причин, таких как воздействие солнца, холода, жары и давления. Спровоцировать крапивницу могут сопутствующие заболевания желудочно-кишечного тракта, эндокринной системы, хроническая инфекция.
Типичным симптомом крапивницы считается появление на коже высыпаний, сопровождающихся зудом. Кожа вокруг них может быть красного цвета. Иногда все элементы на пораженном участке кожи могут сливаться воедино, образуя гигантские волдыри.
Основной характеристикой кожной аллергии можно назвать полную обратимость волдырей: спустя некоторое время они бесследно исчезают, не оставляя никаких следов, белых пятен или рубцов. Но в отличие от обычного ожога от крапивы данное заболевание появляется повторно, причем со сменой места локализации: сегодня крапивница была на ногах, а завтра может быть обнаружена на руках.
2. Аллергический контактный дерматит
Аллергический контактный дерматит — это кожная аллергия, вызванное непосредственным воздействием на нее раздражающего вещества, или аллергена.
Чаще всего контактный дерматит вызывают средства бытовой химии, косметика, различные химические вещества, никель, латекс, некоторые лекарства.
Аллергический контактный дерматит развивается на участках кожи, которые находились или находятся в контакте с аллергеном.
Первые симптомы и признаки контактного дерматита могут развиться не сразу, а спустя некоторое время после контакта с аллергеном — несколько часов, дней или даже недель.
Основные проявления аллергического контактного дерматита: покраснение и припухлость ограниченного участка кожи, контактировавшего с аллергеном, выраженный зуд в области покраснения, появление на коже пузырей различного размера с прозрачной жидкостью внутри. При повреждении пузырь лопается, и на его месте образуется эрозия. При стихании кожной аллергии некоторое время остаются корочки желтого цвета.
3. Атопический дерматит
Атопический дерматит — хроническое аллергическое заболевание кожи, сопровождающееся зудом и сыпью. Такая кожная аллергия распространена у младенцев и детей, начинается обычно в первые 6 месяцев жизни, нередко продолжаясь и во взрослом возрасте.
Атопический дерматит — многофакторное заболевание. Ведущим фактором является наследственная предрасположенность. Важную роль играют пищевые и ингаляционные аллергены. В детском возрасте основные пищевые аллергены — белки молока, куриного яйца, рыбы, пищевые злаки. С возрастом присоединяются ингаляционные аллергены: домашняя пыль, шерсть животных, пыльца растений.
Провоцирующими факторами при атопическом дерматите могут быть механические, физические или химические раздражители, усиленное потоотделение, табачный дым, стресс, гормональные факторы, инфекция.
Атопический дерматит имеет три последовательные формы (младенческий, детский и взрослый дерматит), отличающиеся особенностями проявления.
Для любой формы атопического дерматита характерны сухость кожи, зуд, утолщение кожи с усилением кожного рисунка, шелушение, покраснение и высыпания.
При атопическом дерматите формируется порочный круг: зуд — расчесы — сыпь — зуд. Кожа при атопическом дерматите изменена даже вне обострения. Нарушены ее структура и водный баланс.
4. Экзема
Экзема — хроническое рецидивирующее заболевание кожи аллергического генеза, характеризующееся полиморфной зудящей сыпью (везикулы, эритема, папулы). Причины экземы могут быть самыми различными, от внешних факторов (химические вещества, лекарственные, пищевые и бактериальные аллергены) до внутренних.
Обострения этого вида кожной аллергии случаются под воздействием психоэмоциональных стрессов, нарушений диеты, контактов с химическими веществами и другими аллергенами.
В зависимости от причины появления и места локализации сыпи выделяют несколько видов экзем: себорейная, истинная, профессиональная, микробная. Места локализации сыпи склонны зудеть, шелушиться, доставляя человеку массу неудобств. Экзема течет хронически с периодами обострений и ремиссий и лечение аллергии на коже часто осложняется присоединением пиодермии или герпеса. При кожной аллергии такого типа также могут наблюдаться изменения функциональной активности пищеварительного тракта, обменных процессов, нейроэндокринные нарушения, вегетососудистая дистония.
5. Токсидермия
Токсидермия — острое токсико-аллергическое воспалительное поражение кожи, представляющее собой аллергическую реакцию на введение в организм (вдыхание, прием внутрь, введение парентерально) веществ, обладающих аллергенными свойствами.
Причинами токсидермии чаще всего являются лекарственные средства и пищевые продукты.
Чаще наблюдается распространенная токсидермия, которая проявляется множественными высыпаниями и зудом. Нередко в такой тип кожной аллергии вовлекаются слизистые оболочки, на которых также могут быть различные высыпания.
Помимо распространенной, возможна фиксированная токсидермия, при которой возникает одно или несколько отечных красных пятен округлых или овальных очертаний, в центре каждого из них в ряде может случаев сформироваться пузырь. Обычно такая кожная аллергия связана с приёмом лекарственных средств. После прекращения действия аллергена воспалительные явления стихают, а пятно существует ещё длительное время. Наиболее тяжелыми формами токсидермии являются синдром Стивенса — Джонсона и синдром Лайелла. Они относятся к неотложным состояниям и требуют госпитализации.
При огромном многообразии самих аллергодерматозов существуют заболевания с похожей симптоматикой. Например, сыпь может сопровождать некоторые инфекции, заболевания внутренних органов и т. д. Поэтому не пытайтесь сами ставить себе диагноз «кожная аллергия» и не занимайтесь самолечением.
Только врач, собрав подробный анамнез и проведя необходимое обследование, сможет определить точную причину заболевания и назначить препараты, которые подойдут в каждом конкретном случае.
Лечение аллергии на коже: общие принципы
Лечение аллергии на коже начинается с комплексной диагностики. Обследование позволяет определить причины развития патологии и выявить предрасполагающие факторы. Если пусковым механизмом развития аллергической реакции служат профессиональные вредности, то лечение аллергии на коже предполагает смену профессии или уделение большего внимания средствам защиты (маски, резиновые перчатки). Если причиной послужили продукты или лекарственные средства — их исключают из употребления.
Любые контакты с аллергенами должны быть ограничены. Это золотое правило поможет предотвратить случаи обострения заболевания. Но на 100% вы не можете быть уверены в том, что аллерген случайно не попадет в продукты питания или не окажется в составе новой косметики. Поэтому в целях успешного лечения аллергии на коже желательно всегда держать под рукой антигистаминный препарат, например Цетрин®, чтобы вовремя снять симптомы аллергии и не допустить прогрессирования заболевания.
Лечение аллергии на коже при обострении может включать в себя местное назачение специальных мазей с кортикостероидами. Они обладают противовоспалительным эффектом, помогают снять отёк, зуд, высыпания на коже. Также могут быть рекомендованы специальные смягчающие средства для кожи, а при присоединении вторичной инфекции — противобактериальные или противогрибковые препараты.
Для успешного лечения аллергии на коже рекомендуется откорректировать рацион питания.
На период обострения заболевания обычно назначается неспецифическая гипоаллергенная диета.
Кроме того, для успешного лечения аллергии на коже необходимо придерживаться общих рекомендаций при аллергических заболеваниях кожи. Рекомендации.
И.М. Корсунская 1 , Е.В. Дворянкова 1 , К.Т. Плиева 1 , О.О. Мельниченко 1 , 2 , С.В. Панюкова 1 , 2
1 Центр теоретических проблем физикохимической фармакологии
2 Московский научнопрактический центр дерматовенерологии и косметологии
В статье рассмотрены вопросы патогенеза кожного зуда, возможные психоэмоциональные проблемы и соматические триггеры зуда. Описаны преимущества антигистаминных препаратов второго поколения, в частности цетиризина: помимо блокады H1-гистаминовых рецепторов препарат тормозит миграцию эозинофилов в очаге воспаления, подавляет кожный ответ на тромбоцит-активирующий фактор. Приведены результаты собственных исследований, показывающие эффективность цетиризина при дерматологических заболеваниях. А именно: максимальное снижение интенсивности зуда уже через 3 часа после применения в течение первых пяти дней терапии.
Кожа составляет около 15% от общей массы тела человека и является самым большим органом. Наиболее важная ее функция - защитная.
Состояние кожного покрова оказывает существенное влияние на самооценку человека и формирование межличностных отношений. Кожный зуд - неприятное субъективное ощущение, которое вызывает желание почесаться. Этот симптом в подавляющем большинстве случаев вызывает дискомфорт, психоэмоциональное напряжение и истощение. Кроме того, в результате расчесывания нарушается целостность кожного покрова. Следует отметить, что, несмотря на высокую распространенность симптома, он недостаточно изучен в связи с трудностями его адекватной оценки и отсутствием моделей для исследования.
Соматические триггеры зуда
Генерализованный зуд, возникающий без сопутствующих проявлений на коже, может быть обусловлен разными причинами - от ксероза кожи до эндокринологических патологий или карциномы. Именно поэтому в клинической практике не следует пренебрегать оценкой этого важного прогностического симптома.
К относительно доброкачественным этиологическим факторам относятся лекарственные аллергические реакции, сухость кожи, чесотка и первичные дерматологические заболевания. Чаще всего кожный зуд наблюдается при сухой коже. У пациентов старшего возраста он отмечается в 10-50% случаев [1]. Генерализованный зуд встречается у 13% пациентов с хронической почечной недостаточностью и у 70-90% находящихся на гемодиализе [2]. Заболевания печени, сопровождающиеся холестазом (первичный билиарный цирроз печени, холестаз, вызванный приемом пероральных контрацептивов, внутрипеченочный холестаз при беременности и др.), также часто становятся причиной кожного зуда [2].
Среди гематологических заболеваний, вызывающих зуд, можно назвать полицитемию, железодефицитные анемии, эндокринных - тиреотоксикоз и сахарный диабет [3].
Кожный зуд - частое клиническое проявление СПИДа и связанных с ним саркомы Капоши, оппортунистических инфекций. Так, зуд с высыпаниями на коже или без таковых наблюдается у 84% больных СПИДом, у 35,5% пациентов с саркомой Капоши, развившейся на фоне СПИДа. Ассоциированные со СПИДом оппортунистические инфекции сопровождаются зудом в 100% случаев [4].
Установлено, что кожный зуд может появиться при злокачественных заболеваниях. Например, при ходжкинской лимфоме зуд отмечается у 10-25% больных, характеризуется большой интенсивностью и ограниченной локализацией, чаще на нижней части ног. В некоторых случаях указанный симптом предшествует диагностике лимфомы и может служить показателем менее благоприятного прогноза заболевания, чем лихорадка или снижение массы тела [4]. Аденокарциномы и плоскоклеточный рак различных органов (желудка, поджелудочной железы, легких, толстой кишки, головного мозга, молочной железы, простаты) сопровождаются зудом на более обширных участках кожного покрова: на ногах, верхней части туловища и разгибательных поверхностях верхних конечностей. При этом наблюдается прямая зависимость между наличием зуда и активностью/рецидивом онкологического заболевания [4].
Вторичный зуд кожи, как правило, связан с приемом лекарственных препаратов, таких как производные опия (кокаин, морфин, буторфанол), фенотиазины, толбутамид, эритромицин, анаболические гормоны, эстрогены, прогестины, тестостерон, аспирин, хинидин и другие противомалярийные препараты, биопрепараты (моноклональные антитела), витамин B. Кроме того, известно, что зуд может быть субклиническим проявлением гиперчувствительности к любому лекарственному средству [5].
Поскольку зуд наблюдается не только при дерматологических патологиях, целесообразно проводить тщательное обследование пациента (рис. 1) и лечить пациентов с учетом выявленной патологии.
Рис. 1.Алгоритм диагностики кожного зуда
Механизмы развития и купирования зуда
Гипотезы механизмов развития зуда были сформулированы на основании исследования патофизиологии боли, поскольку боль и зуд объединяют общие молекулярные и нейрофизиологические механизмы.
Ощущение как зуда, так и боли является результатом активации сети свободных нервных окончаний в дермально-эпидермальной зоне. Пусковой механизм - влияние внутренних или внешних термических, механических, химических раздражителей или электростимуляция. Раздражение кожного нерва может быть опосредовано несколькими биологическими агентами, включая гистамин, вазоактивные пептиды, энкефалины, вещество Р, простагландины.
Считается, что иные, неанатомические факторы, такие как психоэмоциональный стресс, индивидуальное субъективное восприятие, наличие и интенсивность других ощущений и/или отвлекающих факторов, оказывают существенное влияние на степень чувствительности зуда на различных участках кожи.
Нервный импульс, который вызывает появление ощущения зуда, возникшего под воздействием какого-либо из перечисленных факторов, передается по той же нейронной связи, что и болевые импульсы: от периферических нервных окончаний в дорсальные рога спинного мозга, через переднюю комиссуру, по спиноталамическому тракту к контралатеральному ламинарному ядру таламуса. Предполагают, что таламокортикальный тракт третичных нейронов выступает в качестве «реле» для передачи импульса посредством интеграции ретикулярной активирующей системы таламуса в нескольких областях головного мозга. В ответ возникает желание расчесывать кожу, которое формируется в кортикоталамическом центре и реализуется в виде спинномозгового рефлекса. После почесывания кожный зуд вновь возникает спустя 15-25 минут. Однако в ряде случаев, особенно у пациентов с хроническими дерматозами, ощущение зуда после расчесывания не прекращается, что приводит к экскориации.
Несмотря на то что в настоящее время известно много этиологических и патогенетических факторов, способствующих возникновению зуда, их изучение продолжается и открываются все новые механизмы его развития.
Механизм, посредством которого зуд купируется при расчесывании, достоверно не установлен. Возможно, во время расчесывания формируются сенсорные импульсы, прерывающие нервную дугу, ответственную за возникновение ощущения.
Кроме расчесывания уменьшить зуд помогают вибрации, уколы в зудящую область, воздействие тепла, холода, ультрафиолетового излучения [3].
Фармакотерапия поллинозов состоит в использовании фармакологических средств, направленных на устранение основных симптомов ринита, конъюнктивита, бронхиальной астмы. В фармакотерапии АР в свою очередь используют следующие группы лекарственных препаратов: антигистаминные препараты (обратные агонисты Н1-рецепторов), глюкокортикостероиды, стабилизаторы мембран тучных клеток (кромоны), сосудосуживающие препараты (деконгестанты), реже - антихолинергические средства, антилейкотриеновые препараты, моноклональные антиIgЕ-антитела (табл. 2).
Лечение
Терапевтические методы лечения должны быть направлены прежде всего на устранение патогенетических факторов.
Пациентам показаны седативные препараты (особенно при интенсивном хроническом зуде), эмоленты (для уменьшения сухости кожи, являющейся как причиной, так и следствием зуда), топические отвлекающие средства (холодные примочки, ментол-содержащие средства и пр.), антигистаминные препараты, которые в подавляющем большинстве случаев являются препаратами первой линии.
Существуют два поколения антигистаминных препаратов: седативные (Супрастин, Тавегил, Диазолин, Димедрол, Фенкарол, Фенистил) и неседативные/слабо седативные (цетиризин, левоцетиризин, лоратадин, дезлоратадин, фексофенадин, эбастин, рупатадин).
Важно отметить, что, несмотря на необходимость приема седативных препаратов, антигистаминные препараты первого поколения (обладающие помимо антигистаминного седативным эффектом) лучше не использовать. Во-первых, сон при их применении нефизиологичный (препараты угнетают фазу быстрого сна). Во-вторых, множественные побочные эффекты, характерные для этой группы лекарственных средств, ограничивают возможность их применения у большой группы пациентов с сопутствующими заболеваниями. Поэтому в качестве седативных препаратов лучше использовать транквилизаторы, а при выборе антигистаминных препаратов предпочтение следует отдавать блокаторам второго поколения.
Особое место среди них занимает цетиризин.
Цетиризин
Цетиризин тормозит гистаминопосредованную раннюю фазу аллергической реакции, предотвращает различные физиологические и патофизиологические эффекты гистамина, такие как расширение и повышенная проницаемость капилляров (развитие отека, крапивницы, покраснение), стимулирование чувствительных нервных окончаний (зуд, боль) и сокращение гладких мышц органов дыхания и желудочно-кишечного тракта.
На поздней стадии аллергической реакции цетиризин не только ингибирует выделение гистамина, но и миграцию эозинофилов и других клеток, ослабляя таким образом позднюю аллергическую реакцию. Снижает экспрессию молекул адгезии, таких как молекула межклеточной адгезии 1-го типа (intercellular adhesion molecule-1 - ICAM-1) и молекула адгезии сосудистого эндотелия 1-го типа (vascular cellular adhesion molecule-1 - VCAM-1), которые являются маркерами аллергического воспаления.
Для цетиризина характерен низкий объем распределения по сравнению с другими антигистаминными препаратами - 0,5 л/кг. Это обеспечивает более высокие концентрации вещества во внеклеточном пространстве, где и находятся Н1-гистаминовые рецепторы. Таким образом обеспечиваются их полная занятость и наивысший противогистаминный эффект [11]. Еще одной особенностью препарата является высокая способность проникновения в кожу. Через 24 часа после приема однократной дозы цетиризина концентрация в коже оказывается равной или даже несколько превышает концентрацию в крови. Преимуществом цетиризина является стероид-спаринговый эффект: при одновременном назначении цетиризина и ингаляционных глюкокортикостероидов у больных бронхиальной астмой доза последних может быть снижена или не повышаться, несмотря на контакт с аллергеном.
Среди цетиризинов особое место занимает Цетрин. В исследовании Е.Е. Некрасовой и соавт. у пациентов с хронической крапивницей Цетрин показал наиболее высокую эффективность среди других дженериков цетиризина и лучшие результаты с точки зрения фармакоэкономики [12].
Опыт применения
Под нашим наблюдением находилось 75 пациентов в возрасте от 18 до 76 лет (34 мужчины и 41 женщина) с диагнозами «атопический дерматит», «аллергический дерматит», «хроническая экзема в стадии обострения», «красный плоский лишай», «токсидермия» (рис. 2).
Рис. 2. Распределение больных по нозологиям
Все больные получали топическую и системную терапию, включавшую антигистаминный препарат Цетрин (цетиризин) в дозе 10 мг один раз в сутки на ночь. Длительность терапии - от 14 до 21 дня в зависимости от диагноза. Эффективность купирования зуда пациенты оценивали по балльной системе: 0 баллов - отсутствие зуда, 1 балл - слабый зуд (присутствует, но не беспокоит), 2 балла - умеренный (беспокоит, но не мешает ежедневной активности и/или сну), 3 балла - тяжелый/интенсивный зуд (беспокоит и мешает ежедневной активности и/или сну).
Максимальное снижение интенсивности зуда наблюдалось уже через 3 часа от приема препарата в первые пять суток (рис. 3).
Рис. 3. Средняя субъективная оценка интенсивности зуда после применения препарата
В дальнейшем уменьшение зуда или его отсутствие отмечалось к 10-му дню терапии с одновременным уменьшением клинических проявлений заболеваний (рис. 4).
Рис. 4. Динамика клинических проявлений
Полученные результаты демонстрируют высокую эффективность Цетрина (цетиризина) в терапии хронических и острых дерматозов. Цетрин (цетиризин) отличается выраженным противозудным эффектом, а также уменьшает другие клинические проявления аллергодерматозов (инфильтрацию, эритему). Кроме того, в качестве симптоматической терапии препарат может применяться и при соматических заболеваниях.

Потница — это раздражение кожи, которое возникает из-за того, что у человека сильно выделяется пот и при этом он медленно испаряется. В результате потовые железы закупориваются — и начинается раздражение. Чаще всего такое заболевание встречается у детей, но и у взрослых оно тоже иногда наблюдается — поэтому о нем нужно знать.
Симптомы
Говоря о симптомах потницы, необходимо сразу затронуть такой момент, как виды раздражения, потому что у каждого типа свои проявления.
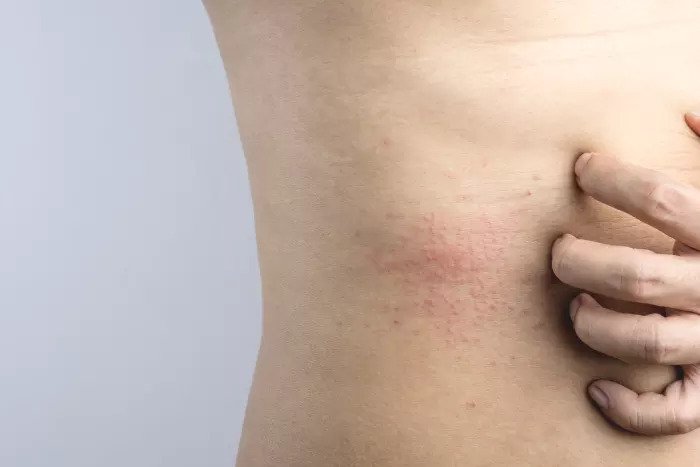
Наиболее простой и безопасной формой является кристаллическая потница. Она проявляется небольшими (до миллиметра) безболезненными высыпаниями — это мелкие пузырьки, которые расположены рядом друг с другом и могут сливаться. Локализуются такие высыпания на шее, лице, лбу, туловище, а также в местах сгиба ног, рук. Часто эта потница возникает ненадолго и быстро исчезает при соблюдении привычной гигиены.
Более опасен такой вид потницы, как красная (воспалительная). Ее признаки, следующие:
- Высыпания в виде более крупных пузырьков (до двух миллиметров) с красными воспаленными венчиками. В этих пузырьках наблюдается содержимое мутного вида.
- Зуд, который может быть довольно сильным и беспокоить пациента неприятными ощущениями.
- Мокрые корочки. Если они появились, это означает, что к обычной болезни у взрослого присоединилась бактериальная инфекция — то есть возникло осложнение.
Обычно красная разновидность недуга локализуется подмышками, на животе и коже между ягодицами, а также на сгибах локтя, предплечьях. У людей, страдающих ожирением, она часто появляется в паху. В отличие от предыдущего варианта, этот не проходит самостоятельно и всегда требует целенаправленного лечения.

Если течение красной потницы осложняется, может развиться так называемая папулезная форма с острым воспалением. Тут уже появляются не только зуд, но и симптомы интоксикации. Кожа болезненная, состояние больного сложное. Вылечить такое заболевание можно только специально подобранными медикаментами — в ряде случаев для этого требуется не один месяц.
Еще один вариант потницы у взрослых — апокринная. Она связана с работой специальных желез, которые находятся на ареоле соска, в области анального отверстия, подмышками, а также у женщин в области больших половых губ. В этих местах появляется мелкая сыпь, а также специфические скопления в области желез. Эти образования часто лопаются прямо внутри кожи и к ним присоединяется инфекционный процесс. В данном случае также требуется помощь специалистов.
Причины
Причины потницы у взрослых людей выглядят так:
- Гипергидроз. У людей с повышенной потливостью болезнь может приобретать хронический характер.
- Серьезные нарушения обмена веществ. Поскольку пот — это часть обменных реакций, некоторые заболевания могут повлиять на его выделение и испарение.
- Отдельные эндокринные патологии — например, сахарный диабет, гипертиреоз, гипотиреоз.
- Некоторые болезни нервной системы.
- Лихорадка, повышенная температура в течение длительного времени. В таком состоянии пот всегда активно выделяется, поэтому на коже может возникнуть сыпь.
- Ожирение или просто избыточный вес. При лишних килограммах люди, как правило, потеют гораздо сильнее, что тоже может привести к раздражению кожных покровов.
- Малоподвижность, постоянный контакт кожи с кроватью. Такая потница у взрослых встречается у лежачих больных или у людей, которые в силу определенных болезней мало ходят, но много лежат или сидят.
Все это причины, которые можно отнести к патологическим — то есть они уже сами по себе связаны с каким-то негативным состоянием организма или заболеванием. Но есть еще и так называемые провоцирующие факторы — их можно назвать внешними причинами. Сюда отнесем:
- Жаркий, сухой климат, способствующий сильному потоотделению, а также повышенная влажность с высокой температурой.
- Активные и постоянные занятия спортом, при которых человек много потеет и сам пот постоянно находится на коже.
- Работа, связанная с интенсивной физической нагрузкой или с нахождением в жарких помещениях. Например, люди сильно потеют, если работают на заводах возле раскаленных печей.
- Плохо подобранная обувь. Если она сильно пережимает стопу и не обеспечивает достаточное количество воздуха, может развиться потница на коже ног.
- Применение неправильной косметики: сильно плотных и питательных кремов, когда коже жарко. Например, сыпь на лице может появиться из-за того, что в летнюю жару женщина наносит очень плотный тональный крем.
- Несоблюдение всех правил гигиены, когда пот, смешанный с пылью и загрязнениями, подолгу остается на коже.
- Слишком частый и длительный загар, который может повредить кожные покровы и сделать их более восприимчивыми к любым негативным факторам.
Вызвать проблему может как одна причина, так и совокупность нескольких — все зависит от конкретного организма.
Диагностика
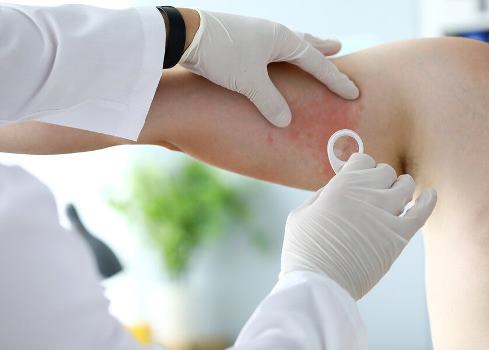
Как правило, диагностика потницы не требует сложных манипуляций — врач-дерматолог или терапевт может определить заболевание чисто визуально, по его внешним признакам. Но в ряде случаев нужно обследовать клетки пораженных участков, а также сдать общие анализы. Особенно это актуально при сложных случаях, когда вместе с первичной проблемой необходимо выявить вторичную инфекцию.
Лечение
Если речь о простой форме, лечение потницы будет заключаться в том, чтобы устранить негативный фактор (например, перегревание), соблюдать гигиену и обрабатывать пострадавшие участки кожи антисептическими средствами.
В сложных случаях пациентам выписывают антигистаминные препараты, антибиотики (не всегда), антибактериальные, противовоспалительные и подсушивающие средства.

Также в план лечения могут включаться:
- Разные методики лечения гипергидроза. Например, это лазерное лечение, инъекции ботулотоксина, операция на нервных волокнах, удаление потовых желез. Чем серьезнее операция, тем реже она применяется, поскольку важно, чтобы ее риски перекрывались полученным эффектом.
- Физиотерапия. Пациентам могут назначать рефлексо- и иглорефлексотерапию.
- Фитотерапия. В ряде ситуаций врач может предложить использовать отвары на основе разных полезных трав. Но это далеко не всегда обязательно, так как есть много уже готовых средств с более выраженным и быстрым эффектом.
Сложные случаи требуют обязательной консультации у врача, в такой ситуации самостоятельное лечение потницы у взрослых невозможно. Если у вас возникла подобная проблема, мы рекомендуем незамедлительно обратиться в АО «Медицина». В нашей клинике вы получите квалифицированную помощь опытных дерматологов и сможете избавиться от недуга настолько быстро, насколько это возможно.
Профилактика
Чтобы понять, какая профилактика нужна в данном случае, нужно обратиться к причинам потницы и исключить все негативные факторы. Важно поддерживать тело в оптимальной температуре, носить хорошую дышащую одежду, постоянно следить за здоровьем организма, поддерживать оптимальный вес. Обязательным условием является правильное и регулярное соблюдение личной гигиены.
Вопросы-ответы
Чешется ли потница?
В том случае, если к ней присоединяется дополнительная инфекция и речь идет уже об осложненном состоянии, могут наблюдаться зуд и неприятные ощущения.
Можно ли заразиться потницей?
Нет. Это заболевание не передается бытовым или другим путем.
Как избавиться от потницы?
Простая форма может пройти сама, а в остальных случаях требуется помощь специалистов, которые подберут специальные таблетки, мази и процедуры, необходимые конкретному пациенту.
Читайте также:

