Аллергический конъюнктивит при атопическом дерматите
Обновлено: 23.04.2024
Эпидемиологические исследования во всем мире свидетельствуют о глобальном увеличении частоты аллергических болезней. Актуальность проблемы аллергических заболеваний глаз возрастает по мере появления новых данных о роли аллергических реакций в патогенезе глазных поражений при самых различных заболеваниях глаз инфекционной и неинфекционной природы. В статье приведены схемы фармакотерапии наиболее распространенных клинических форм аллергического конъюнктивита.
Ключевые слова: аллергические заболевания глаз, поллинозный конъюнктивит, весенний катар, атопический кератоконъюнктивит
Аллергические конъюнктивиты поражают примерно 15% населения и являются частой проблемой в офтальмологии и общей медицинской практике 1 . Сезонными аллергическими конъюнктивитами страдают 21% британцев и 20% американцев 2 . По данным эпидемиологических исследований, риноконъюнктивиты наблюдаются в среднем у 16,5% россиян.
1 Friedlander M.H. Current ocular therapy / Ed. by F.T. Frannfelder, F.H. Roy, J. Randall. Philadelphia: WB. Saunders Comp., 2000. 323 p.
2 Bogacka E. Epidemiology of allergic eye diseases // Pol. Merkur. Lekarski. 2003. Vol. 14. № 84. Р. 714-715.
Лечение аллергических заболеваний глаз представляется трудной задачей из-за упорно рецидивирующего течения болезни и разнообразия клинических форм, обусловленных множеством этиологических факторов (табл. 1), а также тем, что поражение может захватить любой отдел органа зрения: кожные покровы век, конъюнктиву, роговицу, сосудистую оболочку глаза, сетчатку, зрительный нерв.
Таблица 1. Типы глазных аллергозов в зависимости от причинных факторов
| Неинфекционные глазные аллергозы | Инфекционные глазные аллергозы |
| Поллинозы | Вирусные |
| Весенний кератоконъюнктивит | Бактериальные |
| Атопический кератоконъюнктивит | Хламидийные |
| Лекарственная аллергия | Грибковые |
| Аллергия: бытовая, пищевая, химическая, косметическая, профессиональная | Паразитарные |
Препараты для лечения аллергических заболеваний глаз
В качестве базисной фармакотерапии применяются антигистаминные препараты и средства, тормозящие дегрануляцию тучных клеток.
Антигистаминные глазные капли, нередко дополнительно содержащие сосудосуживающий компонент, оказывают наиболее быстрый эффект. При остром аллергическом конъюнктивите такие капли блокируют Н1-рецепторы к гистамину, уменьшают реакцию тканей на гистамин и оказывают в течение нескольких минут противоаллергическое действие: уменьшают зуд и отек век, слезотечение, гиперемию и отек конъюнктивы. Из этой группы препаратов в России широко применяются французские глазные капли Сперсаллерг (антазолина гидрохлорид + тетризолина гидрохлорид) и отечественные Полинадим (дифенгидрамин + нафазолин). Глазные капли, тормозящие дегрануляцию тучных клеток (Кромогексал), содержат 2%-ный раствор кромогликата динатрия. Кромогликат препятствует высвобождению гистамина и других медиаторов из тучных клеток. Кромогликаты обладают профилактическим механизмом действия, терапевтический эффект развивается медленно, но он более длительный, чем таковой при применении антигистаминных глазных капель.
В последние годы используются глазные капли с двойным и тройным механизмом противоаллергического действия. Первые (к ним относится Опатанол (олопатадина гидрохлорид)) селективно блокируют Н1-рецепторы и стабилизируют тучные клетки конъюнктивы. Вторые (например, Задитен (кетотифена гидрофумарат)) обладают антигистаминной активностью, оказывают стабилизирующее действие на мембраны тучных клеток конъюнктивы и подавляют миграцию эозинофилов. К средствам противоаллергической терапии можно отнести также первые стабильные глазные капли, содержащие генно-инженерный интерферон альфа-2а и высокую концентрацию (0,001 г/мл) антигистаминного средства дифенгидрамина (препарат Офтальмоферон). В терапии аллергических заболеваний важно правильно выбрать дополнительные лекарственные средства: глюкокортикостероиды, нестероидные противовоспалительные препараты, иммуносупрессанты, слезозаместительные препараты и др.
Глюкокортикостероиды широко применяют местно (капельно, в виде субконъюнктивальных и парабульбарных инъекций), а также системно (внутрь и парентерально) для лечения аллергических поражений глаз. Глюкокортикостероиды играют существенную роль в лечении увеитов и склеритов, кератитов и конъюнктивитов. Как правило, эти препараты применяют в терапии аллергических заболеваний, протекающих в форме гиперчувствительности замедленного типа, при неотложных состояниях (анафилактический шок, астматический статус), реакциях отторжения роговичного трансплантата и аутоиммунных заболеваниях. В настоящее время используется большая группа синтетических глюкокортикостероидов: бетаметазон, дексаметазон, метилпреднизолон, преднизолон, триамцинолон. Доза гормонов, схема и метод введения зависят от тяжести и вида заболевания. Следует отметить, что даже при местном длительном гормональном лечении, помимо противовоспалительных и антиаллергических эффектов, нередко возникают и побочные – повышается внутриглазное давление, обостряются катаракта и офтальмогерпес. Кроме того, велика вероятность развития бактериальных конъюнктивитов и кератитов вследствие супрессии местного иммунитета.
Нестероидные противовоспалительные препараты (диклофенак, индометацин) характеризуются выраженным противовоспалительным действием и лишены побочных эффектов, аналогичных тем, которые возникают при применении глюкокортикостероидов. Названные препараты назначаются при комплексном лечении тяжелых инфекционных конъюнктивитов, язв роговицы, увеитов, а также тяжелых аллергических кератоконъюнктивитов.
Иммуносупрессанты могут применяться при аллергических поражениях глаз, резистентных к другим видам терапии, а также при аутоиммунных кератитах и увеитах. Как показали наши наблюдения, аллергические заболевания глаз часто сопровождаются нарушением слезопродукции. Именно поэтому мы рекомендуем с первого дня лечения добавлять к базовой терапии слезозаместительную терапию и продолжать ее длительное время. При инфекционно-аллергических и аллергических конъюнктивитах, осложненных бактериальной инфекцией, к противоаллергическим средствам добавляют антибактериальные препараты. Однако, как показали наши исследования с применением кожных тестов, у 30% больных с аллергическими конъюнктивитами выявляется повышенная чувствительность к консерванту, входящему в состав антибактериальных глазных капель.
В связи с этим в медицинской практике возрастает роль антисептических глазных капель с более широким по сравнению с антибиотиками спектром антимикробного действия. Некоторые из них не содержат консервантов, например французский препарат Витабакт (пиклоксидина дигидрохлорид) и отечественный Окомистин (мирамистин). Капли Окомистин предназначены для лечения и профилактики инфекционно-воспалительных заболеваний глаз. Препарат одновременно действует на вирусы, бактерии, грибы и простейшие. Окомистин – однокомпонентный препарат, не содержит консервантов и отличается хорошей переносимостью.
Схемы терапии аллергических конъюнктивитов
Рассмотрим схемы лечения наиболее распространенных аллергических конъюнктивитов в зависимости от клинической формы.
Поллинозный конъюнктивит
Это сезонное заболевание глаз вызывается пыльцой в период цветения трав, злаковых, деревьев. Время обострения тесно связано с календарем пыления растений в каждом климатическом регионе. Острое течение поллинозного конъюнктивита (нестерпимый зуд век, жжение глаз, светобоязнь, слезотечение с выраженным отеком и покраснением слизистой оболочки глаз) наблюдается только в 5,2% случаев. В области верхнего хряща отмечается сосочковая гипертрофия. Поллинозный конъюнктивит часто сочетается с ринитом, дерматитом, бронхиальной астмой.
Однако, по нашим наблюдениям, обычно аллергические конъюнктивиты, в том числе поллинозные, протекают в хронической форме (умеренное жжение под веками, незначительное отделяемое, периодически зуд век). Нередко многочисленные жалобы сочетаются с маловыраженной клинической картиной.
Выбор местной базисной терапии поллинозного конъюнктивита определяется течением заболевания: при хроническом течении рекомендуется Опатанол или Лекролин (кромогликат натрия) 2 раза в день, при остром – Полинадим или Офтальмоферон 2-3 раза в день (при тяжелом течении их целесообразно сочетать с Опатанолом).
В качестве дополнительной терапии при тяжелом течении поллинозного конъюнктивита следует применять пероральные антигистаминные препараты, а также капли Офтан ® Дексаметазон (дексаметазона натрия фосфат), Дексапос (дексаметазон-21-сульфобензоат натрия), Дикло-Ф (диклофенак натрия), Индоколлир (индометацин) 3 раза в день; при блефарите – мазь гидрокортизона на веки 2 раза в день; при нарушении слезной пленки – Дефислёз (гипромеллоза), Офтолик (повидон + поливиниловый спирт), Гипромелозу-П (гипромеллоза), Систейн (полидрония хлорид, полиэтиленголиколь и др.), Офтагель (карбомер 974Р) или Хило-Комод (гиалуронат натрия).
Для профилактики и/или лечения вторичной бактериальной инфекции рекомендуется Окомистин по 1-2 капли 3 раза в день.
Весенний кератоконъюнктивит (весенний катар)
Заболевание характеризуется выраженной сезонностью: начинается ранней весной (март – апрель), достигает максимума летом (июнь – август), регрессирует осенью (сентябрь – октябрь). Начинается с небольшого зуда в глазах, который прогрессивно нарастает и становится нестерпимым. Характерно значительное усиление зуда к вечеру. Мучительный зуд сопровождается нитевидным отделяемым. Толстые белые нити слизистого отделяемого способны образовывать спиралевидные скопления под верхним веком, что причиняет особое беспокойство больным. Наиболее характерный клинический признак – сосочковые разрастания на конъюнктиве хряща верхнего века (конъюнктивальная форма). Разрастания мелкие, уплощенные, иногда крупные, деформирующие веко. Реже сосочковые разрастания обнаруживаются вдоль лимба (лимбальная форма). Встречается и смешанная форма. Нередко поражается роговица (эпителиопатия, эрозия роговицы, кератит, язва роговицы, гиперкератоз).
В качестве средства базисной терапии при легком течении весеннего катара используется Лекролин, Кромогексал 3 раза в день в течение 3-4 недель, при тяжелом – Полинадим, Задитен или Опатанол 2 раза в день, препараты дексаметазона (Офтан Дексаметазон или Максидекс) 2-3 раза в день, Дикло-Ф или Индоколлир 2 раза в день.
Дополнительно могут назначаться антигистаминные препараты внутрь. При язве роговицы – Дикло-Ф или Индоколлир и репаративные средства – Баларпан (гликозаминогликаны сульфатированные) или Солкосерил гель глазной (депротеинизированный диализат из крови здоровых молочных телят) 2 раза в день. При нарушении слезопродукции – препараты искусственной слезы (Дефислёз, Офтолик, Гипромелоза-П, Систейн, Хило-Комод или Офтагель). В случае присоединения вторичной инфекции – Окомистин по 1-2 капли 3 раза в день.
Лекарственный аллергический конъюнктивит
Этот вид конъюнктивита аллергического генеза может возникать в острой форме уже после первого применения любого лекарства и даже сопровождаться тяжелыми симптомами общего заболевания. Однако чаще развивается хронический конъюнктивит при длительном применении лекарственного средства, причем аллергическая реакция может появиться и на основное лекарство, и на консервант. Прежде всего необходимо исключить аллерген (прекратить прием лекарственного средства, вызвавшего аллергическую реакцию). При остром лекарственном аллергическом конъюнктивите применяют Полинадим, Задитен или Опатанол 2-3 раза в день, при хроническом – Лекролин или Кромогексал. При необходимости можно добавить антигистаминные препараты внутрь.
В качестве дополнительной терапии рекомендовано местное применение глюкокортикостероидов – препаратов Офтан Дексаметазон или Максидекс, при нарушении слезной пленки назначают Хило-Комод, Дефислёз, Офтолик, Гипромелозу-П, Систейн.
Атопический кератоконъюнктивит (АКК)
АКК представляет собой двустороннее воспаление век, конъюнктивы и роговицы, четко связанное с атопическим дерматитом. Поражение кожи век может иметь вид экзематозного дерматита, характеризующегося сухой, воспаленной кожей с наличием чешуек. При АКК часто возникают дисфункция мейбомиевых желез, кератинизация, нарушение образования слезной пленки. Возможен отек конъюнктивы с типичной папиллярной реакцией, которая больше проявляется на конъюнктиве нижнего века. Клинические формы изменений роговицы при АКК по степени тяжести приведены в табл. 2. АКК представляет собой тяжелую офтальмопатологию, требующую комплексной терапии, обязательно включающей глюкокортикостероиды, в зависимости от клинического течения, характера осложнений.
Таблица 2. Клинические формы роговичной патологии при атопическом кератоконъюнктивите
| Степень тяжести | Роговичные проявления |
| Легкая | Лимбит Микроэрозии эпителия Эпителиальная кератопатия Поверхностный кератит |
| Тяжелая | Обширная кератопатия Стромальный кератит с неоваскуляризацией: • без изъязвления; • с изъязвлением Инфильтраты и язвы роговицы: • герпетические; • бактериальные (чаще стафилококковые) |
При легкой форме АКК рекомендуется закапывать глазные капли Лекролин или Кромогексал 3 раза в день, при тяжелой – Полинадим 2 раза в день в течение 7 дней, Задитен, Опатанол 2-3 раза в день. В случае присоединения вторичной герпетической инфекции назначаются Офтальмоферон 6 раз в день, мазь глазная Зовиракс (ацикловир) 3 раза в день, Валтрекс (валацикловира гидрохлорид) внутрь 500 мг 2 раза в сутки в течение 5 дней. При вторичной бактериальной инфекции – антимикробные препараты, содержащие левофлоксацин (Сигницеф, Офтаквикс), тобрамицин (Тобрекс) или Окомистин 3 раза в день, также может проводиться комплексная противовоспалительная и антибактериальная терапия – «дексаметазон + ципрофлоксацин» (Комбинил-Дуо) 3 раза в день или «дексаметазон + тобрамицин» (Тобразон) 3 раза в день.
Дополнительно могут назначаться антигистаминные препараты внутрь; местные глюкокортикостероиды – Офтан Дексаметазон или Максидекс 2-3 раза в день, нестероидные противовоспалительные препараты – Дикло-Ф или Индоколлир 2 раза в день. При язве роговицы показаны репаративные средства – Баларпан или Солкосерил 2 раза в день, при нарушении слезопродукции – искусственная слеза (Дефислёз, Офтолик, Гипромелоза-П, Систейн, Хило-Комод или Офтагель).
Инфекционный конъюнктивит, осложненный аллергической реакцией
Аллергия играет важную роль в клинической картине многих острых и хронических инфекционных заболеваний. Как показывает многолетний опыт отдела инфекционных и аллергических заболеваний глаз Московского НИИ глазных болезней им. Гельмгольца, аллергическая реакция – непременная составляющая клинической картины инфекционных конъюнктивитов, и для нее характерны острое или подострое начало, ухудшение в динамике заболевания на фоне лечения, слизисто-гнойное отделяемое, отек век, сужение глазной щели, единичные мелкие фолликулы, сосочковая гипертрофия верхнего века. Применение противоаллергических глазных препаратов следует рассматривать как патогенетическое лечение независимо от того, является ли аллергическая реакция проявлением глазной инфекции или реакцией тканей глаза на токсико-аллергическое воздействие предшествующей длительной терапии.
Возможно также применение пероральных антигистаминных препаратов, как и нестероидных противовоспалительных – Дикло-Ф или Индоколлира 2 раза в день. Как и в случае других форм аллергических конъюнктивитов, при инфекционном конъюнктивите, осложненном аллергической реакцией, дополнительно могут применяться репаративные средства (Баларпан или Солкосерил 2 раза в день) и препараты искусственной слезы (Дефислёз, Офтолик, Гипромелоза-П, Систейн, Хило-Комод или Офтагель).
Таким образом, лечение аллергических конъюнктивитов независимо от их этиологии, формы и степени тяжести должно быть комплексным и включать воздействие на все звенья патогенеза заболевания.
Current comprehensive treatment for allergic eye diseases
V.V. Pozdnyakova, Ye.S. Vakhova
Helmholtz Moscow Research Institute of Eye Diseases
Global epidemiological studies have demonstrated raising incidence of allergic disorders in all countries. Emerging data about the role of allergic reactions in the pathogenesis of varied infectious and non-infectious eye diseases determined special interest in the treatment of allergic eye diseases. Drug treatment schedules for the most common clinical forms of allergic conjunctivitis are presented.
Key words: allergic eye diseases, pollen conjunctivitis, spring conjunctivitis, atopic keratoconjunctivitis
Аллергический конъюнктивит – это реактивное воспаление конъюнктивы, вызванное иммунными реакциями в ответ на контакт с аллергеном. При аллергическом конъюнктивите развиваются гиперемия и отек слизистой глаза, зуд и отечность век, слезотечение, светобоязнь. Диагностика основывается на сборе аллергологического анамнеза, проведении кожных тестов, провокационных аллергических проб (конъюнктивальной, назальной, подъязычной), лабораторных исследований. В лечении аллергического конъюнктивита применяются антигистаминные препараты (внутрь и местно), топические кортикостероиды, специфическая иммунотерапия.
МКБ-10
Общие сведения
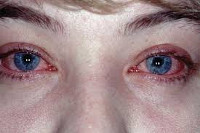
Аллергический конъюнктивит встречается примерно у 15% населения и является значимой проблемой современной офтальмологии и аллергологии. Аллергическое поражение органа зрения в 90% случаев сопровождается развитием конъюнктивита, реже – аллергического блефарита, дерматита век, аллергического кератита, увеита, ирита, ретинита, неврита. Аллергический конъюнктивит встречается у лиц обоих полов, преимущественно молодого возраста. Аллергический конъюнктивит часто сочетается с другими аллергозами - аллергическим ринитом, бронхиальной астмой, атопическим дерматитом.

Причины
Общим в этиологии всех форм аллергического конъюнктивита является повышенная чувствительность к различного рода факторам окружающей среды. В силу особенностей анатомического строения и расположения глаза наиболее подвержены контакту с экзогенными аллергенами. В зависимости от этиологии различают:
- Сезонный аллергический конъюнктивит. Поллинозный конъюнктивит (сенная лихорадка, пыльцевая аллергия), вызываемый пыльцевыми аллергенами во время цветения трав, деревьев, злаковых. Обострение поллинозного конъюнктивита связано с периодом цветения растений в том или ином регионе. Сезонный аллергический конъюнктивит у 7% больных обостряется весной (в конце апреля - конце мая), у 75% - летом (в начале июня – конце июля), у 6,3% - в межсезонье (в конце июля – середине сентября), что соответственно совпадает с опылением деревьев, луговых трав и сорных трав.
- Весенний конъюнктивит. Этиология весеннего конъюнктивита изучена мало. Заболевание обостряется весной - в начале лета и регрессирует осенью. Данная форма аллергического конъюнктивита обычно проходит самопроизвольно в пубертатный период, что позволяет предположить определенную роль эндокринного фактора в его развитии.
- Крупнопапиллярный конъюнктивит. Главным фактором развития считается ношение контактных линз и глазных протезов, длительный контакт слизистой с инородным телом глаза, наличие раздражающих конъюнктиву швов после экстракции катаракты или кератопластики, отложения кальция в роговице и т. д. При данной форме аллергического конъюнктивита воспалительная реакция сопровождается образованием на слизистой верхнего века крупных уплощенных сосочков.
- Лекарственный конъюнктивит развивается как местная аллергическая реакция в ответ на топическое (90,1%), реже системное (9,9%) применение лекарственных средств. Возникновению лекарственного аллергического конъюнктивита способствует самолечение, индивидуальная непереносимость компонентов препарата, политерапия - сочетание нескольких лекарственных средств без учета их взаимодействия. Чаще всего к лекарственному аллергическому конъюнктивиту приводит использование антибактериальных и противовирусных глазных капель и мазей.
- Хронический аллергический конъюнктивит. Составляет более 23% случаев всех аллергических болезней глаз. При минимальных клинических проявлениях течение хронического аллергического конъюнктивита отличается упорным характером. Непосредственными аллергенами в данном случае обычно выступают домашняя пыль, шерсть животных, сухой корм для рыб, перо, пух, пищевые продукты, парфюмерия, косметика и бытовая химия. Хронический аллергический конъюнктивит часто ассоциирован с экземой и бронхиальной астмой.
- Атопический кератоконъюнктивит. Является аллергическим заболеванием мультифакторной этиологии. Обычно развивается при системных иммунологических реакциях, поэтому часто протекает на фоне атопического дерматита, астмы, сенной лихорадки, крапивницы.
Патогенез
В основе патогенеза аллергического конъюнктивита лежит IgE-опосредованная реакция гиперчувствительности. Пусковым фактором аллергического конъюнктивита служит непосредственный контакт аллергена с конъюнктивой, приводящий к дегрануляции тучных клеток, активации лимфоцитов и эозинофилов и клиническому ответу с последующей воспалительно-аллергической реакцией. Высвобождаемые тучными клетками медиаторы (гистамин, серотонин, лейкотриены и др.) вызывают развитие характерных симптомов аллергического конъюнктивита.
Тяжесть течения аллергического конъюнктивита зависит от концентрации аллергена и реактивности организма. Скорость развития реакции гиперчувствительности при аллергическом конъюнктивите может быть немедленной (в течение 30 минут от момента контакта с аллергеном) и замедленной (через 24-48 и более часов). Такая классификация аллергических конъюнктивитов практически значима для выбора медикаментозной терапии.
Классификация
Аллергические поражения глаз могут протекать в форме поллинозного конъюнктивита, весеннего кератоконъюнктивита, крупнопапиллярного конъюнктивита, лекарственного конъюнктивита, хронического аллергического конъюнктивита, атопического кератоконъюнктивита. По течению аллергические конъюнктивиты могут быть острыми, подострыми или хроническими; по времени возникновения – сезонными или круглогодичными.
Симптомы аллергического конъюнктивита
При аллергии, как правило, поражаются оба глаза. Симптомы развиваются в сроки от нескольких минут до 1-2-х суток от момента воздействия аллергена. Аллергический конъюнктивит характеризуется сильным зудом глаз, жжением под веками, слезотечением, отечностью и гиперемией конъюнктивы; при тяжелом течении – развитием светобоязни, блефароспазма, птоза.
Зуд при аллергическом конъюнктивите выражен настолько интенсивно, что вынуждает пациента постоянно растирать глаза, что, в свою очередь, еще более усиливает остальные клинические проявления. На слизистой могут образовываться мелкие сосочки или фолликулы. Отделяемое из глаз обычно слизистое, прозрачное, иногда – вязкое, нитевидное. При наслоении инфекции в уголках глаз появляется гнойный секрет.
При некоторых формах аллергического конъюнктивита (весеннем и атопическом кератоконъюнктивите) происходит поражение роговицы. При лекарственной аллергии может наблюдаться поражения кожи век, роговицы, сетчатки, сосудистой оболочки, зрительного нерва. Острый лекарственный конъюнктивит иногда усугубляется анафилактическим шоком, отеком Квинке, острой крапивницей, системным капилляротоксикозом.
При хроническом аллергическом конъюнктивите симптоматика выражена скудно: характерны жалобы на периодический зуд век, жжение глаз, покраснение век, слезотечение, умеренное количество отделяемого. О хроническом аллергическом конъюнктивите говорят, если заболевание длится 6-12 месяцев.
Диагностика
В диагностике и лечении аллергического конъюнктивита важно согласованное взаимодействие лечащего офтальмолога и аллерголога-иммунолога. Если в анамнезе прослеживается четкая связь конъюнктивита с воздействием внешнего аллергена, диагноз, как правило, не вызывает сомнений. Для подтверждения диагноза проводится:
- Офтальмологический осмотр. Выявляет изменения конъюнктивы (отек, гиперемию, гиперплазию сосочков и т. д.). Микроскопическое исследование конъюнктивального соскоба при аллергическом конъюнктивите позволяет обнаружить эозинофилы (от 10% и выше). В крови типично повышение IgE более 100-150 МЕ.
- Аллергологическое обследование. Для установления причины аллергического конъюнктивита проводятся пробы: элиминационная, когда на фоне клинических проявлений исключается контакт с предполагаемым аллергеном, и экспозиционная, заключающаяся в повторном воздействии данным аллергеном после стихания симптоматики. После стихания острых аллергических проявлений конъюнктивита выполняют кожно-аллергические пробы (аппликационную, скарификационную, электрофорезную, прик-тест). В период ремиссии прибегают к проведению провокационных проб - конъюнктивальной, подъязычной и назальной.
- Лабораторное обследование. При хроническом аллергическом конъюнктивите показано исследование ресниц на демодекс. При подозрении на инфекционное поражение глаз проводится бактериологическое исследование мазка с конъюнктивы на микрофлору.
Лечение аллергического конъюнктивита
К основным принципам лечения аллергических конъюнктивитов относятся: элиминация (исключение) аллергена, проведение местной и системной десенсибилизирующей терапии, симптоматической лекарственной терапии, специфической иммунотерапии, профилактика вторичных инфекций и осложнений. При крупнопапиллярном конъюнктивите необходимо прекращение ношения контактных линз, глазных протезов, снятие послеоперационных швов или удаление инородного тела.
При аллергическом конъюнктивите назначаются прием антигистаминных препаратов внутрь (кларитин, кетотифен и др.) и применение противоаллергических глазных капель (левокабастин, азеластин, олопатадин) 2-4 раза в день. Также показано местное использование в виде капель производных кромоглициевой кислоты (стабилизаторов тучных клеток). При развитии синдрома сухого глаза назначаются слезозаменители; при поражении роговицы - глазные капли с декспантенолом и витаминами.
Тяжелые формы аллергических конъюнктивитов могут потребовать назначения топических кортикостероидов (глазные капли или мази с дексаметазоном, гидрокортизоном), топических НПВП (глазные капли с диклофенаком). Упорно рецидивирующие аллергические конъюнктивиты являются основанием для проведения специфической иммунотерапии.
Прогноз и профилактика
В большинстве случаев, при установлении и элиминации аллергена, прогноз аллергического конъюнктивита благоприятный. При отсутствии лечения возможно присоединение инфекции с развитием вторичного герпетического или бактериального кератита, снижение остроты зрения. С целью профилактики аллергического конъюнктивита по возможности следует исключить контакт с известными аллергенами. При сезонных формах аллергического конъюнктивита необходимо проведение превентивных курсов десенсибилизирующей терапии. Пациенты, страдающие аллергическим конъюнктивитом, должны наблюдаться у офтальмолога и аллерголога.
Аллергический конъюнктивит у детей – это воспалительный процесс в конъюнктивальной оболочке глаза, являющийся реакций на тот или иной антиген, сенсибилизирующий организм. Развитие аллергического конъюнктивита у детей сопровождается местной отечность, зудом и покраснением глаз, слезотечением, светобоязнью. Диагностика аллергического конъюнктивита у детей проводится детским офтальмологом и аллергологом; включает микроскопическое исследование слезной жидкости, общего IgE, ОАК, постановку кожных проб. Терапия аллергического конъюнктивита у детей требует устранения контакта с аллергеном, назначения антигистаминных препаратов в виде глазных капель и внутрь, проведения специфической иммунотерапии.
МКБ-10
Общие сведения
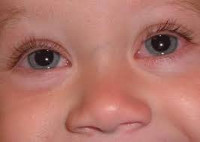
Аллергический конъюнктивит у детей – частое заболевание в современной педиатрии, которое служит предметом изучения детской офтальмологии и аллергологии. Аллергический конъюнктивит характеризуется воспалением слизистой оболочки, покрывающей склеру и внутреннюю поверхность века, обусловленным гиперчувствительностью организма к какому-либо аллергену. В большинстве случаев манифестация аллергического конъюнктивита у детей приходится на возраст 3-4 лет. Среди детей школьного возраста аллергический конъюнктивит встречается в 3-5% случаев. Аллергический конъюнктивит у детей обычно сопутствует другим аллергическим проявлениям: аллергическому риниту, поллинозу, атопическому дерматиту, бронхиальной астме и др.

Причины
В основе аллергического конъюнктивита у детей лежит повышенная индивидуальная чувствительность к тем или иным факторам внешней среды – аллергенам. Такими экзогенными факторами могут выступать аллергены: бытовые (домашняя и библиотечная пыль, клещи, перо подушек, бытовая химия), пыльцевые (пыльца цветущих деревьев и трав), эпидермальные (перхоть и шерсть животных, корм для домашних животных), пищевые (продукты питания - цитрусовые, шоколад, мед, ягоды и др.), лекарственные (медикаменты).
В некоторых случаях причиной развития аллергического конъюнктивита у детей становятся инородные тела глаза, а также аллергены бактериального, вирусного, грибкового и паразитарного происхождения. Установлено, что аллергические заболевания глаз у детей раннего возраста чаще обусловлены генетическими и социально-бытовыми факторами, а у детей старшего возраста – предшествующей бытовой, пищевой, эпидермальной сенсибилизацией, выраженность которой во многом определяет тяжесть течения аллергического конъюнктивита.
Классификация
С учетом этиопатогенетических механизмов различают следующие формы аллергического конъюнктивита у детей: сенной (поллинозный), крупнососочковый (гиперпапиллярный), лекарственный, туберкулезно-аллергический, инфекционно-аллергический и весенний катар.
- Поллинозный конъюнктивит у детей является аллергическим заболеванием глаз, обусловленным пыльцой трав, злаков, деревьев. Имеет сезонную зависимость, возникает во время цветения тех растений, к пыльце которых сенсибилизирован организм. При сенной лихорадке поллинозный конъюнктивит у детей сочетается с крапивницей, астмоидным бронхитом, атопическим или контактным дерматитом, отеком Квинке, диспепсическими расстройствами, головными болями.
- Весенний конъюнктивит. Чаще возникает у мальчиков в возрасте 5-12 лет. Весенний конъюнктивит у детей имеет упорное хроническое течение; обострения случаются преимущественно в солнечное время года. Весенний катар может протекать в конъюнктивальной, лимбальной и смешанной форме.
- Гиперпапиллярный конъюнктивит. Возникновение гиперпапиллярного конъюнктивита связано с контактным раздражением конъюнктивы инородными телами (контактными линзами, глазными протезами, швами). На конъюнктиве верхнего века при осмотре выявляются гигантские сосочки (от 1 и более мм).
- Лекарственный аллергический конъюнктивит у детей развивается на фоне использования различных глазных капель. Аллергия может возникнуть как на основное действующее вещество, так и на используемые в каплях консерванты; особенно часто аллергический конъюнктивит у детей возникает при инстилляции антибактериальных глазных капель и анестетиков.
- Инфекционно-аллергические конъюнктивиты у детей связаны с сенсибилизацией организма к микробным аллергенам: бактериальным, вирусным, грибковым экзотоксинам. При этом сам возбудитель в конъюнктиве глаза не обнаруживается.
- Туберкулезно-аллергическоепоражение глаз протекает по типу кератоконъюнктивита, с одновременным поражением конъюнктивы и роговицы. Данная форма аллергоза является следствием аллергической реакции на циркулирующие в крови продукты жизнедеятельности микобактерий туберкулеза.
Симптомы
Обычно симптомы аллергического конъюнктивита у ребенка развиваются в течение нескольких минут или одних суток после взаимодействия с аллергеном. При этом в реактивное воспаление вовлекаются сразу оба глаза. Веки ребенка опухают, конъюнктива становится гиперемированной и отечной, возникает слезотечение, а при тяжелом конъюнктивите – светобоязнь.
Ведущим субъективным симптомом аллергического конъюнктивита у детей является интенсивный зуд, что заставляет ребенка постоянно расчесывать глаза, еще больше усиливая все проявления заболевания. В конъюнктивальной полости постоянно скапливается слизистое прозрачное (иногда липкое или пленчатое) отделяемое. Гнойные выделения при неосложненном аллергическом конъюнктивите у детей обычно отсутствуют, а возникают лишь при присоединении инфекционного компонента.
Аллергический конъюнктивит у детей может протекать остро (с быстрым началом и скорым окончанием) или хронически (длительно, вяло, с периодическими обострениями). Характер течения определяется причинно-значимым аллергеном и частотой контакта с ним.
Диагностика
Диагностику аллергического конъюнктивита у детей проводят детский офтальмолог и аллерголог-иммунолог. К достоверным диагностическим критериям аллергического конъюнктивита у детей относятся: наличие аллергологического анамнеза, связь возникновения заболевания с определенными внешними факторами (цветением, контактом с животными, употреблением определенных пищевых продуктов и т. д.), характерные клинические симптомы.
Для подтверждения диагноза проводится микроскопическое исследование слезной жидкости, где при аллергическом конъюнктивите у детей, обнаруживается свыше 10% эозинофилов. При аллергическом характере заболевания также выявляется повышенный по сравнению с возрастной нормой уровень общего IgE, эозинофилия. При наличии гнойного секрета проводится бактериологическое исследование отделяемого из конъюнктивальной полости. Проявление системных аллергической реакции обусловливает необходимость обследования ЖКТ ребенка, проведения анализа кала на яйца гельминтов, соскоба на энтеробиоз.
Выявить непосредственную причину аллергического конъюнктивита у детей позволяет постановка кожных аллергопроб и анализ крови на специфические IgE. Дифференциальная диагностика аллергического конъюнктивита у детей проводится с демодекозом, грибковым, бактериальным, аутоиммунным конъюнктивитом.
Лечение аллергического конъюнктивита у детей
Непременным условием успешной терапии служат элиминационные мероприятия, предполагающие исключение контакта с аллергеном. Патогенетическую основу лечения аллергического конъюнктивита у детей составляют антигистаминные препараты в виде таблетированных препаратов и инстилляций глазных капель в возрастных дозировках и концентрациях. При упорном течении заболевания назначаются топические НПВП и кортикостероиды.
Возможно проведение аллергенспецифической терапии, которая наиболее эффективна именно у детей. Она предполагает введение небольших доз аллергена в возрастающих концентрациях, что сопровождается постепенным привыканием к данному аллергену, уменьшением или исчезновением симптомов аллергического конъюнктивита у детей.
Прогноз и профилактика
При несвоевременной диагностике аллергического конъюнктивита у детей в воспалительный процесс может вовлекаться роговица и другие ткани глаза, что чревато снижением остроты зрения и развитием трудно поддающихся лечению форм заболеваний глаз (кератита, язвы роговицы). Выявление и элиминация аллергена, а также проведение специфической иммунотерапии позволяет предотвратить рецидивы аллергии. Специфическая профилактика аллергического конъюнктивита у детей не разработана. Следует уделять внимание укреплению общего иммунитета ребенка, проводить превентивные курсы десенсибилизирующей терапии в сезоны обострения заболевания, избегать контактов с известными аллергенами.
3. Диагностика и лечение различных клинико-иммунологических форм аллергических конъюнктивитов у детей: Автореферат диссертации/ Симонова М.С. - 2003.
4. Лечение аллергического конъюнктивита у детей/Ксензова Л.Д. //Вопросы современной педиатрии.- 2008.
Поллиноз - группа сезонных заболеваний, причиной которых является аллергия к аллергенам пыльцы растений.
В разных странах мира поллинозами страдает от 0,2 до 39% населения. Чаще всего болеют лица от 10 до 40 лет, у детей до 3 лет заболевание поллинозом встречается редко, до 14 лет в 2 раза чаще заболевают мальчики, а возрасте от 15 до 50 лет - лица женского пола. Среди горожан заболеваемость в 4-6 раз выше, чем у сельских жителей.
Распространенность пыльцевой аллергии зависит от природно-климатических, экологических и этнографических особенностей.
Пыльца растений имеет сложный антигенный состав и может содержать от 5 до 10 аллергенных компонентов. При этом антигенные белки могут содержаться не только в пыльце, но и в других частях (семена, листья, стебли, плоды) растения. Это обусловливает непереносимость пациентами с поллинозом препаратов растительного происхождения.
Аллергенной активностью обладает пыльца ветроопыляемых (анемофильных) растений. Пыльца энтомофильных (опыляемых насекомыми) растений выделяется в значительно меньших количествах, зерна пыльцы имеют больший размер и практически отсутствуют в воздухе в сезон пыления.
Этиология поллиноза в каждой климатической зоне зависит от произрастающих там растений. В России к растениям, пыльца которых наиболее часто вызывает аллергию, относятся:
Отмечается три пика подъема содержания пыльцы в воздухе: это вторая половина апреля - май (цветение деревьев), июнь - июль (цветение луговых трав), август - сентябрь (цветение сорных трав, полыни, амброзии).
Растения способны вырабатывать очень значительные количества пыльцы. Например, одно растение амброзии выделяет за сутки до 1 млн зерен пыльцы. При цветении деревьев могут образовываться целые облака, при оседании которых пыльцу можно собирать вручную. Выброс ветроопыляемой пыльцы происходит ранним утром, однако ее концентрация в воздухе обычно становится максимальной днем или ранним вечером. Это обусловлено высокой циркуляцией воздуха именно в эти часы суток. В сухую погоду даже под действием слабого ветра концентрация пыльцы в городах может быть очень высокой. Аллергенные свойства пыльцы могут сохраняться в течение многих часов. При дожде пыльца почти полностью исчезает из воздуха.
В основе патогенеза поллиноза лежит иммунопатологическая реакция I типа. При поступлении аллергенов пыльцы в организм начинают вырабатываться специфические иммуноглобулины IgE, которые образуют с аллергеном пыльцы комплекс на мембране тучных клеток, что приводит к ее дестабилизации и высвобождению медиаторов аллергического воспаления (гистамина, серотонина, лейкотриенов, простагландинов, цитокинов и др.). Высвободившиеся медиаторы вызывают повышение проницаемости сосудов, гиперсекрецию слизи, сокращение гладкой мускулатуры, в результате у пациента развиваются острые симптомы аллергии: слезотечение, чихание, ринорея, кашель, ангиоотек, крапивница, бронхоспазм.
Клинические проявления поллиноза могут выражаться симптоматикой со стороны дыхательной системы, кожи, желудочно-кишечного тракта.
Наиболее частым проявлением поллиноза является аллергический ринит. Аллергический ринит характеризуется затруднением носового дыхания, чиханием, зудом в носу, водянистыми выделениями из носа, «аллергическим салютом». Длительно сохраняющаяся обструкция носовых ходов может привести к характерному выражению лица с приподнятой верхней губой, неправильному прикусу и готическому твердому небу. В большом числе случаев аллергический ринит сочетается с аллергическим конъюнктивитом. Аллергический конъюнктивит проявляется зудом в глазах, слезотечением, гиперемией конъюнктив. В тяжелых случаях может развиться блефароспазм, кератит.
Бронхиальная астма как изолированное проявление пыльцевой аллергии у детей встречается редко и, как правило, сочетается с аллергическим ринитом, иногда с кожными манифестациями. Бронхиальная астма при поллинозе имеет типичную симптоматику в виде кашля, одышки, свистящего дыхания, приступов удушья.
Таблица.
Перекрестная реактивность пыльцы и продуктов растительного происхождения (Горячкина Л.А., 2004)
| Пыльца | Сезонность | Продукты |
| Лещина, ольха, яблоня | Вторая половина апреля - май | Березовый сок, яблоки, груши, черешня, сливы, персики, морковь, киви, вишня, маслины, оливки, орехи (фундук, грецкие, миндаль), зелень и специи, помидоры, огурцы. |
| Тимофеевка, овсянниица, ежа, и др. | Июнь - июль | Пищевые злаки: овес, пшеница, ячмень, кукуруза, арахис, бобовые, крупяные каши и макаронные изделия; хлеб и хлебобулочные изделия или другие продукты из злаков или продукты, в состав которых входит их мука. |
| Полынь, лебеда, амброзия, подсолнечник и др. | Август - сентябрь | Подсолнечное масло и халва, семечки, цикорий, цитрусовые, бахчевые культуры (дыня, арбуз); зелень и специи (сельдерей, укроп, тмин, петрушка, кари, перец, анис, мускатный орех, корица, имбирь и кориандр), морковь, чеснок, бананы, свекла, шпинат, горчица. |
Кожные проявления аллергии к пыльце встречаются в виде крапивницы, ангиоотека, атопического дерматита.
Поражение ЖКТ при поллинозе или оральный аллергический синдром характеризуется зудом, отеком языка, неба, глотки, чувством стеснения в горле. В некоторых случаях пациенты предъявляют жалобы на боли в эпигастральной области. Симптомы развиваются после употребления продуктов растительного происхождения, обладающих перекрестной реактивностью. В основе перекрестной реактивности лежит высокая степень гомологии белков (PR-10 протеинов, профилинов), входящих в состав как пыльцы, так и продуктов (плодов, семян).
Перекрестная реактивность пыльцы деревьев, злаковых и сорных трав представлена в таблице.
При диагностике поллиноза большое значение имеют данные анамнеза. Для поллиноза характерна сезонность, обострения развиваются в одно и то же время года. Выезд пациента за пределы региона приводит к быстрому купированию клинических манифестаций. Следует отметить, что оральный аллергический синдром может проявляться не только в момент цветения, но и в течение всего года после каждого употребления продукта, обладающего перекрестной реактивностью.
Для точного определения аллергена, вызвавшего реакцию у пациента, проводится аллергологическое обследование, включающее кожные скарификационные тесты. Кожные тесты проводятся всегда вне сезона поллинации, в период ремиссии других аллергических заболеваний. При наличии противопоказаний к кожному аллерготестированию выполняется определение концентрации специфических IgE к аллергенам пыльцы.
Терапия поллиноза включает следующие составляющие:
К мероприятиям, направленным на элиминацию аллергенов пыльцы, относятся:
Помимо указанных мероприятий пациенты с поллинозом должны исключить на период цветения продукты с перекрестной реактивностью, избегать приема препаратов на растительной основе. В период пыления растений противопоказано проведение вакцинации и плановых оперативных вмешательств.
Как указывалось выше, в основе патогенеза аллергии к пыльце лежит иммунопатологическая реакция I типа. Одним из ключевых эффекторных медиаторов данного типа гиперчувствительности является гистамин. Соответственно, основными средствами, используемыми для фармакотерапии поллиноза, являются антигистаминные препараты.
Традиционно выделяют 2 поколения антигистаминных препаратов. Препараты 1-го поколения обладают выраженным противозудным, противоотечным, антиспастическим действием. Наиболее значимой особенностью фармакокинетики антигистаминных препаратов 1-го поколения является способность проникать через гематоэнцефалический барьер, что обусловливает такое побочное действие, как седативный эффект, который может варьировать от легкой сонливости до глубокого сна. Кроме того, проявлениями действия Н1-антагонистов на центральную нервную систему могут быть нарушения координации, головокружение, чувство вялости, снижение способности координировать внимание. К другим побочным эффектам антигистаминных препаратов 1-го поколения относится повышение аппетита, расстройства со стороны желудочно-кишечного тракта (тошнота, рвота, понос, потеря аппетита).
В этой связи были разработаны антигистаминные препараты 2-го поколения. Препараты данной группы с трудом проходят через гематоэнцефалический барьер и, следовательно, не вызывают побочных эффектов со стороны ЦНС. Кроме того, антигистаминные препараты 2-го поколения отличаются высокой специфичностью к Н1-рецепторам, имеют длительный период полураспада, что позволяет принимать препарат 1 раз в сутки.
Антигистаминные препараты 2-го поколения (цетиризин, лоратадин, дезлоратадин, левоцетиризин и др.) назначаются за 2 недели до начала и прием продолжают в течение всего периода пыления.
При наличии у пациента бронхиальной астмы помимо антигистаминных препаратов назначаются препараты базисной терапии.
В случае развития обострения назначается терапия в зависимости от органа-мишени согласно общепринятым подходам.
Патогенетическим методом лечения поллиноза является специфическая иммунотерапия аллергенами пыльцы (АСИТ). Перед проведением АСИТ необходимо получить подтверждение роли конкретных пыльцевых аллергенов в развитии заболевания. АСИТ аллергенами пыльцы проводится только в фазе ремиссии заболевания перед сезоном цветения.
СПИСОК ЛИТЕРАТУРЫ
1. Паттерсон Р., Греммер Л., Гринбергер П. Аллергические болезни. Диагностика и лечение. Москва, 2000, ГЕОТАР-Медицина, 768 с.
2. Горячкина Л.А., Передкова Е.В., Бжедугова Е.Р. Лечение поллинозов // Лечащий врач, 2004, № 3, с. 22.
3. Kondo Y., Urisu A. Oral allergy syndrome // Allergology International, 2009; 58: 485-491.
4. Варламов Е.Е., Пампура А.Н. Использование антигистаминных препаратов в детской практике // Российский аллергологический журнал, 2014, № 4, с. 35-38.
5. Pampura A.N., Papadopoulos N.G., Spicak V, Kurzawa R. Evidence for clinical safety, efficacy, and parent and physician perceptions of Levocetirizine for the treatment of children with allergic disease // Int. Arch. Allergy Immunol., 2011, vol. 155, p. 367-378.
6. Scadding G.K. Optimal management of allergic rhinitis. Arch. Dis. Child, 2015; 100: 576-582.
Для характеристики кожного поражения в виде папулезно-везикуальных высыпаний, гиперемии, инфильтрации, сухости, шелушения, лихенификации чаще используются термины «атопический дерматит» и «нейродермит». По клиническому течению атопический дермат
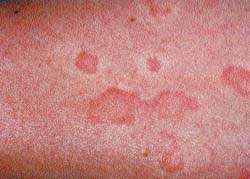 |
Диффузный атопический дерматит отличается от ограниченного более распространенным процессом. Иногда процесс принимает генерализованный характер. Наряду с нерезко ограниченными буровато-красными участками инфильтрированной и лихенизированной кожи, которые могут охватывать обширные поверхности, отмечаются отдельные плоские блестящие узелки, множественные экскориации. Кожа больных диффузным атопическим дерматитом отличается сухостью. У некоторых больных наблюдается везикуляция и мокнутие. При этом в клинической картине заболевания преобладают, наряду с инфильтрацией и лихенизацией, отечность кожи, папулы, везикулы, эрозии и эритема островоспалительного характера. Больных беспокоит непрекращающийся зуд. На участках разрешившихся высыпаний остается временная гиперпигментация кожи. При диффузном атопическом дерматите отмечается хронически рецидивирующее течение с частыми и длительными обострениями. Очень часто у больных атопическим дерматитом наблюдаются респираторные проявления атопии: бронхиальная астма, риноконъюнктивит.
| Наряду с атопическим дерматитом, или нейродермитом, который хорошо известен дерматологам, встречается тяжелый, генерализованный атопический дерматит, который протекает с постоянными явлениями экзематизации и пиодермии. Для него характерно сочетание с атопическими заболеваниями респираторного тракта в виде аллергических риносинуситов, конъюнктивитов и атопической бронхиальной астмы. Тяжелое течение заболевания нередко приводит к инвалидности. Лечение этих больных представляется крайне затруднительным, что обусловлено часто встречающейся лекарственной непереносимостью |
Одна из особенностей течения атопического дерматита — гнойная кожная инфекция, проявляющаяся в виде пиодермии, для которой характерны мелкие пустулезные высыпания, носящие поверхностный характер. Типичным для этих больных является герпес симплекс, который может локализоваться на коже лица, рук, ягодиц, на слизистых оболочках и способен мигрировать на новые участки. Предрасположенность больных атопическим дерматитом к стафилодермии, герпетической инфекции считается клиническим признаком недостаточности иммунитета. Конъюнктивит при атопическом дерматите иногда носит сезонный характер и является проявлением поллиноза, хотя в большинстве случаев он наблюдается круглогодично. При посеве содержимого с конъюнктивы часто идентифицируется золотистый стафилококк.
Таким образом, можно выделить синдром, который характеризуется сочетанием тяжелого генерализованного атопического дерматита с чередованием распространенной экзематизации и пиодермии и респираторных проявлений атопии. При этом отмечается чрезвычайно высокий уровень IgE, сенсибилизация почти ко всем атопическим аллергенам. Сочетание аллергических IgE опосредованных реакций и иммунодефицита, клинически проявляющегося в рецидивирующей пиодермии, герпетической инфекции и подтвержденного результатами иммунологического исследования, является одним из патогенетических механизмов развития этого синдрома. Особая тяжесть заболевания, молодой возраст больных, неэффективность традиционных методов терапии позволили выделить это заболевание и назвать его тяжелым атопическим синдромом (Ю. А. Порошина, Е. С. Феденко, В. Д. Прокопенко, 1985 год).
К сожалению, традиционные методы терапии недостаточно эффективны при лечении тяжелого атопического синдрома. Глюкокортикостероиды, обладающие выраженным противовоспалительным, антиаллергическим действием, нередко приводят к стероидозависимости и вызывают ряд тяжелых осложнений в виде обострений очагов инфекции и пиодермии. Обострение пиодермии вызывает необходимость антибактериальной терапии, которая, как правило, обостряет атопический дерматит или осложняется в связи с наличием у больного лекарственной непереносимости. В связи с неэффективностью традиционной терапии в Институте иммунологии МЗ РФ разработаны и проводятся методы экстракорпоральной иммунофармакотерапии (ЭИФТ, плазмоцитоферез с диуцифероном, преднизолоном и др. препаратами).
За период 1995–1997 гг. в Клинике неврозов обследовано 2686 больных, обратившихся к аллергологу по поводу различных зудящих высыпаний на коже. Из них у 612 был выявлен атопический дерматит (205 мужчин и 405 женщин в возрасте от 16 до 35 лет, средний возраст — 22–25 лет).
Ограниченный атопический дерматит наблюдался у 319 пациентов, распространенный – у 205, а у 88 был выявлен тяжелый атопический синдром. Диагноз ставился на основании клинического, аллергологического и иммунологического обследования.
Всем больным проводилось общеклиническое, в том числе функциональное, лабораторное инструментальное обследование, консультации специалистов (ЛОР, гастроэнтеролог, окулист и др.).
Кроме тщательно собранного аллергологического, фармакологического и пищевого анамнеза по специально разработанной схеме, аллергологическое обследование производилось со стандартными отечественными наборами бытовых, пыльцевых, эпидермальных и пищевых аллергенов и включало кожные тесты — уколом или скарификационные (у больных с выраженным поражением кожи в области предплечий тесты выполнялись на спине), провокационные назальные и конъюнктивальные тесты, а также тест торможения естественной эмиграцией лейкоцитов (ТТЕЭЛ) in vivo по Адо А. Д. с медикаментами.
Иммунологическое обследование предусматривало определение общего и специфических IgE в сыворотке крови и исследование показателей первичного иммунного статуса: количества лейкоцитов, лимфоцитов, Т- и В-лимфоцитов, Т-хелперов и Т-супрессоров, иммуноглобулинов класса А, М, G, а также нейтрофильного фагоцитоза.
Клинически кожные проявления характеризовались наличием папулезно-везикулярных высыпаний, местами с геморрагическими корочками на поверхности, выраженной сухостью, распространенной эритемой, лихинизацией. В локтевых сгибах и подколенных областях отмечались очаги яркой гиперемии, отечности и экcсудации. Субъективно беспокоил мучительный зуд. У 28 из 88 больных тяжелым атопическим синдромом наблюдалась пиодермия – поверхностные пустулы с гнойным отделяемым. Пиодермия носила распространенный характер у 9 больных, ограниченный у 19, сочеталась с фурункулезом у 5 больных. 82 человека страдали рецидивирующим герпес симплекс.
Таблица 1. Респираторные проявления атопии у 365 больных атопическим дерматитом
Кроме проявлений атопического дерматита и пиодермии, у многих пациентов (365) имелись респираторные проявления атопии, которые представлены в таблице 1.
Большинство больных (427) страдали сопутствующими заболеваниями желудочно-кишечного тракта (хронический гастрит, язвенная болезнь желудка и 12-перстной кишки, дискинезия желчных путей и толстой кишки, дисбактериоз кишечника и др.).
У 362 пациентов выявлена патология ЛОР-органов (хронический гайморит, полипозный этмоидит, хронический тонзиллит, хронический субатрофический фарингит).
Как видно из таблицы 1, у значительного числа больных (41%) атопическим дерматитом был выявлен поллиноз. У половины пациентов (49,1%) отмечались респираторные проявления бытовой аллергии.
При аллергологическом обследовании 612 человек, страдающих атопическим дерматитом, у 428 пациентов была выявлена сенсибилизация к небактериальным аллергенам. В таблице 2 представлены результаты аллергологического обследования этих пациентов по данным кожных (prick и скарификационных), назальных и конъюнктивальных тестов, а также по определению специфических IgE в сыворотке крови.
Как видно из таблицы 2, наибольшее число положительных тестов было получено с бытовыми и пыльцевыми аллергенами, что, как говорилось выше, обусловлено наличием не только кожных, но и респираторных проявлений атопии.
Таблица 2. Результаты аллергологического обследования 428 больных атопическим дерматитом
105 больным, у которых в анамнезе имелись указания на медикаментозную непереносимость, проводился ТТЕЭЛ с лекарственными средствами. У 38 человек он оказался положительным.
Клиническое течение распространенного атопического дерматита и тяжелого атопического синдрома с рецидивами пиодермии и герпеса при наличии хронических очагов инфекции (хронический гайморо-этмоидит, хронический тонзиллит, дисбактериоз кишечника и пр.) позволило предположить, что у этой категории больных имеется сочетание аллергии и иммунодефицита. При иммунологическом обследовании были выявлены следующие изменения гуморального и клеточного иммунитета: снижение количества лимфоцитов периферической крови за счет уменьшения популяций Т-клеток, снижение нейтрофильного фагоцитоза. Отмечено увеличение продукции иммуноглобулинов класса А, М, и особенно IgE. У всех обследованных больных было зафиксировано значительное повышение уровня общего IgE, иногда в 10–30 раз по сравнению с уровнем у здоровых людей.
Наряду с термином атопический дерматит, отражающим аллергическую природу данного заболевания, по-прежнему широко используется (особенно дерматологами) более старое определение – нейродермит. Такое название было дано недаром, так как практически у всех больных обострение кожного процесса вызывается эмоционально-стрессовыми факторами, психотравмирующей ситуацией. В свою очередь, постоянный зуд, беспокоящий больного, вызывает раздражительность, вспыльчивость, приводит к бессоннице.
Пример
Больная Ч. 1972 года рождения находилась в клинике на лечении с 18.02.93 по 29.04.93 по поводу невротической депрессии, выраженного астено-депрессивного синдрома.
Сопутствующий диагноз: атопический дерматит, распространенная форма в стадии обострения (при выписке ремиссия). Поллиноз. Аллергический риноконъюнктивит. Сенсибилизация к пыльце деревьев. Пищевая аллергия к орехам, яблокам, моркови. Хронический гастрит со сниженной секреторной функцией. Дискинезия толстой кишки.
Жалобы на постоянный зуд кожи, высыпания, раздражительность, вспыльчивость, плаксивость, нарушение сна, головные боли, повышенную утомляемость, снижение настроения.
Из анамнеза: бабушка страдала экземой. У тети бронхиальная астма. Родилась первым ребенком, в срок. Со слов матери, беременность и роды протекали без осложнений. С пяти месяцев находилась на искусственном вскармливании – почти сразу появилась детская экзема. В пять лет диагностирован нейродермит. Наблюдалась дерматологами. Были длительные периоды относительного благополучия, когда оставался ограниченный дерматит (в области локтевых суставов, кистей). Летом всегда улучшение, обострение в сентябре—октябре. С 1992 года в мае появились явления ринита. Отмечалось обострение дерматита после употребления в пищу орехов, шоколада, яиц, цитрусовых. В августе 1993 года отек Квинке после употребления яблок, после этого яблоки не ела. С детства отмечено резкое обострение дерматита на фоне стрессовых ситуаций. Последнее ухудшение около года на фоне психотравмирующей ситуации в семье (развод с мужем). Распространились кожные высыпания, беспокоит постоянный зуд, из-за этого нарушился сон. За год похудела на 7 кг. Принимала супрастин и димедромл с незначительным эффектом. Местное лечение, назначенное дерматологом (названия мазей больная не знает), давало только кратковременное улучшение.
При поступлении: общее состояние удовлетворительное. Кожа сухая, на фоне участков гиперемии множественные расчесы, мелкопапулезные, везикулярные рассеянные высыпания, корочки. В области шеи, локтевых суставов, запястий выраженная лихенификация. Отеков нет. Явлений ринита, конъюнктивита нет. Слизистая полости рта и зева не изменена. В легких везикулярное дыхание, хрипов нет. Тоны сердца ясные, ритмичные, АД – 110/70. Пульс 88 в минуту, удовлетворительных свойств. Живот мягкий, безболезненный во всех отделах. Печень не увеличена. Дизурии нет. Стул не регулярный, склонность к запорам. Астенизирована. Настроение снижено. Фиксирована на своем состоянии и на психотравмирующей ситуации в семье.
Результаты клинико-лабораторного обследования: кл. ан. крови – HB-124, Л-5,0; п.1, с.46, э.12, л.36, м.5, соэ-8 мм/час. Биохим. ан. крови: общий белок 80,0; мочевина 4,4; креатинин 89,1, холестерин 6,1; бета-липопротеиды 6,1; билирубин общ. 14,8; АЛТ–0,25; АСТ-0,34; глюкоза 4,7; серомукоид 0,10. СРБ – отрицат., р-ция Вассермана отрицат.
Ан. мочи – без особенностей.
ЭКГ: без патологии.
Рентгенография ППН – прозрачность пазух не нарушена.
ЭГДС: гастрит, дуодено-гастральный рефлюкс.
Конс. ЛОР: здорова.
Конс. гинеколога: здорова
Конс. гастроэнтеролога: хронический гастрит со сниженной секреторной фукцией. Дискинезия толстой кишки.
Конс. невропатолога: вегето-сосудистая дисфункция по гипотоническому типу.
Иммунный статус: Л:5,0; Лф-36%, — 1,9; фагоцитоз 74%, Тлф-61%-1,1; Влф 5%-0,09; IgА 230, IgM 110, IgG 1400, IgG- общ. больше 1000.
Аллергологическое обследование: скарификационные тесты положительные с аллергенами из пыльцы березы +++, ольхи +++, орешника +++, дуба ++, ясеня ++, тополя +, с эпидермальными и бытовыми аллергенами – отрицательные. Сертификационные тесты с пищевыми пассивными аллергенами – орехи (грецкий, фундук, миндаль, арахис), морковь, яблоки (старкин, гольден) — положительные. Тестирование проводилось на спине.
Лечение: индивидуальная гипоаллергенная диета, в/в капельно дексона 8 мг на физ. р-ре, два дня; в/в кап. дексона 4 мг. На физ. р-ре – 3 дна, всего 28 мг; в/в кап. Аскорбиновая кислота 5,0 на физ. р-ре 5 дней; задитен 1 т. х 2 раза, фестал 1 т. х 3 раза во время еды, интал 2 кап. х 3 раза (растворенный в воде) за 20 мин. до еды, активированный уголь 1 т. х 3 раза через 1, 5 часа после еды; в/в кап. тавегил 2,0 на физ. р-ре – 2 дня, тавегил 2,0 в/м на ночь – 5 дней, ретаболил 1 т. на ночь, местная обработка кожи мазью целестодерм и мазью Унна, физиотерапия, (электросон, УФО), иглорефлексотерапия, комплексная психотерапия, лечебная релаксационная гимнастика, групповые и индивидуальные занятия с психологом. ГБО – 5 сеансов.
В результате проведенного лечения отмечена выраженная положительная динамика: высыпания на коже полностью исчезли, остается лихенификация в области локтевых сгибов и запястий, зуд почти не беспокоит. Нормализовался сон. Стала спокойнее, бодрее, активнее. Улучшилось настроение.
Читайте также:

