Аллергический дерматит при гриппе
Обновлено: 26.04.2024
Атопический дерматит (еще его называют диффузный нейродермит) – это хроническое воспалительное заболевание кожи аллергической природы, главным симптомом которого является сильный зуд. Предрасположенность к диффузному нейродермиту, а также к другим атопическим заболеваниям ( бронхиальная астма , поллинозы , аллергический ринит) передается генетически. Поэтому обычно у человека, которому ставят подобный диагноз, обязательно найдется родственник с одним из перечисленных заболеваний. У большинства пациентов заболевание начинается в возрасте до 12 лет. В зрелом возрасте атопический дерматит манифестирует очень редко.
В отсутствие лечения заболевание протекает годами, с периодическими ремиссиями и обострениями и причиняет пациенту массу беспокойств.
Причины заболевания
Причиной развития аллергической реакции в коже при атопическом дерматите является гиперреактивность организма в ответ на взаимодействие с различными веществами. Эти вещества являются для организма больного аллергенами. В качестве аллергена может выступать пыльца растений, домашняя пыль, шерсть животных, различные пищевые продукты, бытовая химия и др. Выделяют воздушный, контактный и пищевой путь проникновения аллергена в организм.
Симптомы атопического дерматита
Для атопического дерматита характерно рецидивирующее течение с периодами обострений, которые возникают при повторном взаимодействии с аллергеном (например, при употреблении определенных продуктов в пищу или при контакте с животным). На частоту обострений влияют также сезон года (обострения чаще возникают в осенное-зимний период), эмоциональные нагрузки и другие факторы.
Главным симптомом заболевания является сухость и зуд кожи. Обострения сопровождаются распространенным отеком и покраснением кожи, появлением красных пятен с расплывчатыми границами, бляшек. В результате расчесывания на коже появляются эрозии, сопровождающиеся мокнутием. В случае занесения в кожу инфекции в местах поражения появляются гнойнички. Излюбленной локализацией атопического дерматита являются сгибательные поверхности суставов, передние и боковые поверхности шеи, лоб, виски, запястья, тыльная поверхность кистей и стоп.
Диагностика атопического дерматита
Диагноз атопический дерматит ставит врач-аллерголог на основании клинической картины и расспроса больного. В некоторых случаях пациенту назначают анализ на уровень иммуноглобулина Е (IgE) в сыворотке крови. Повышенное содержание этого иммуноглобулина говорит о склонности организма к аллергическим реакциям.
Для выявления конкретного аллергена, вызывающего обострения заболевания проводят кожные аллергические пробы. Во время этого исследования на кожу пациента в области предплечья наносят различные аллергены в небольших дозах. При положительной реакции на месте внедрения аллергена развивается покраснение или волдырь.
Что можете сделать Вы
Кожа человека с атопическим дерматитом «всегда готова» ответить на очередной контакт аллергической реакцией. Для того чтобы предотвратить обострения, следует избегать контакта с известными аллергенами. Поэтому в лечении атопического дерматита важное место занимает соблюдение назначенной диеты и поддержание чистоты в доме. Кроме того, следует помнить, что постоянное расчесывание кожи только усиливает аллергическую реакцию и способствует присоединению инфекции.
Не допускайте сухости кожи: принимайте ванны, пользуйтесь мылом как можно реже, регулярно смазывайте кожу увлажняющим лосьоном. Старайтесь не носить синтетическую и шерстяную одежду на голом теле (эти материалы усиливают зуд). Вам лучше подойдут свободная хлопковая одежда и белье.
Лечение и профилактика
Чем поможет врач
Основу терапии атопического дерматита составляют противоаллергические средства. В зависимости от тяжести течения это могут быть как мази для наружного применения, содержащие антигистаминные средства или глюкокортикостероиды, так и пероральные антигистаминные препараты.
В последние годы для лечения атопического дерматита также применяется аллерген-специфическая иммунотерапия (СИТ). Этот метод лечения состоит во введении в организм пациента возрастающих доз экстракта того аллергена, к которому у больного выявлена повышенная чувствительность. В результате такого лечения происходит постепенное повышение устойчивости организма к воздействию данного аллергена.
Альтернатива гормональным препаратам в лечении атопического дерматита
Кортикостероиды могут вызывать атрофию кожи, особенно на лице, а применение местных антибиотиков чревато формированием устойчивости бактерий и развитием аллергии. Поэтому специалисты - дерматологи часто рекомендуют негормональный препарат на основе активированного пиритиона цинка - крем Скин-кап. Его использование для наружного лечения атопического дерматита и диатеза возможно начиная с 1 года, а побочные действия, характерные для гормональных препаратов и местных антибиотиков отсутствуют. При этом противовоспалительный эффект препарата не уступает гормональным препаратам, а антибактериальное и противогрибковое действие позволяет нормализовать микрофлору кожи, снизить риск присоединения инфекции. Несомненно, назначение препарата возможно только после консультации с врачом.
Острые респираторные заболевания (ОРЗ) - достаточно частая патология, встречающаяся у детей всех возрастных групп. В России ежегодно регистрируется около 70 тыс. случаев ОРЗ на 100 тыс. детского населения. Максимальная частота острых респираторных инфекций отмечается в возрасте от 6 мес до 6 лет, среди этой группы наиболее высокий уровень заболеваемости ОРЗ отмечается у детей дошкольного возраста, посещающих организованные коллективы.
Высокая частота инфекционной респираторной патологии у детей связана с особенностями развития иммунной системы, значительной контагиозностью вирусов, нестойким иммунитетом к ряду возбудителей и др. Иммунная система у детей в возрастном интервале, на который приходится наибольшее число случаев ОРЗ, характеризуется максимальным риском развития неадекватных или парадоксальных реакций при встрече с антигеном.
Во второй половине 1-го года жизни происходит утрата пассивного иммунитета, полученного от матери. Способность к формированию собственного активного иммунитета у ребенка развивается постепенно и на большинство антигенов в этот период появляется первичный иммунный ответ с синтезом антител класса IgМ (или IgK), не оставляющий иммунологической памяти. Недостаточность местной защиты слизистых оболочек связана с дефицитом секреторного IgA. В связи с этим чувствительность ребенка к ОРЗ в данный период очень высока. На 2-м году жизни происходит значительное расширение контактов ребенка с окружающим миром и возбудителями инфекций. Иммунный ответ ребенка на инфекционные антигены остается неполноценным: сохраняется первичный характер иммунного ответа (в основном синтез IgМ-антител), что связано с физиологической недостаточностью синтеза IgG. Функциональная активность Т-хелперов в крови нарастает, но сохраняется их дефицит, что проявляется слабостью клеточного звена иммунитета. Недостаток Т-хелперов обусловливает также неадекватную дифференцировку В-лимфоцитов, и при антигенной нагрузке синтезируются преимущественно антитела класса IgK (или IgМ). Местная защита слизистых оболочек все еще остается несовершенной из-за низкого уровня секреторного IgA. Сохраняется высокая чувствительность ребенка к респираторным инфекциям. К 6 годам уровни IgM и IgG в крови ребенка приближаются к таковым взрослого человека, но уровень IgA все еще остается более низким, с чем связана низкая местная защита слизистых оболочек. Однако содержание IgK достигает максимального уровня по сравнению с его концентрацией в другие возрастные периоды. Эти особенности способствуют развитию аллергических реакций у детей этого возраста, сохраняя чувствительность и к респираторным инфекциям.
Высокий риск развития атопических реакций у детей первых лет жизни связан с преобладанием у них дифференцировки Th0 по типу Th2, контролирующих синтез IgK и повышенную секрецию гистамина базофилами и тучными клетками. Низкий уровень секреторного IgA на слизистых оболочках у детей способствует беспрепятственному проникновению аллергенов через слизистые оболочки респираторного и желудочно-кишечного тракта. Возрастные иммунологические особенности предрасполагают к реализации атопического диатеза у детей раннего возраста.
Дети, страдающие атопическими заболеваниями, достоверно чаще болеют острыми респираторными вирусными инфекциями (ОРВИ). У 50% часто болеющих детей определяются повышение уровня IgE и сенсибилизация к ряду аллергенов. Показано, что у больных атопическим дерматитом имеются дисбаланс Th1/Th2-лимфоцитов, нарушение фагоцитоза, других неспецифических факторов иммунитета. Недостаток Т-хелперов приводит к неадекватной реакции В-лимфоцитов и при повышенной антигенной нагрузке вызывает синтез IgK- и IgМ-антител, но не секреторных IgA. Превалирование у часто болеющих детей первичного иммунного ответа обусловливает сниженную способность к синтезу интерферона-γ, что ослабляет противовирусную защиту.
Респираторные возбудители, вторгаясь в слизистую оболочку дыхательных путей, вызывают развитие воспаления, проявляющегося клинической картиной ринита, синусита, фарингита, отита, ларинготрахеита (у детей раннего возраста часто осложняется стенозом гортани), бронхита (у детей, имеющих аллергические заболевания, отмечается склонность к возникновению обструктивных форм). На первом (триггерном) этапе эффективными способами снижения остроты воспаления являются предотвращение колонизации слизистой оболочки патогенной микрофлорой и ограничение ее размножения. Этому способствует орошение слизистой оболочки носа солевыми растворами типа "Маример", "Аква Марис", "Салин" и др. Своевременно проведенные мероприятия сохраняют способность эпителиоцитов слизистой оболочки к продукции защитной слизи, мукоцилиарному клиренсу и существенно сокращают объем повреждений. На последующих этапах происходят образование биологически активных веществ и миграция в слизистую оболочку клеток воспаления, что сопровождается вазодилатацией, увеличением проницаемости сосудов и экссудацией. Это приводит к отеку, гиперсекреции слизи в респираторном тракте. Применение противовоспалительных препаратов в этот период способствует предотвращению дальнейшего запуска синтеза адгезионных молекул, хемокинов и других цитокинов.
Основными направлениями в лечении респираторных инфекций являются этиотропная и патогенетическая терапия. Лечение должно быть комплексным и учитывать индивидуальные особенности ребенка. Этиотропная терапия включает препараты, обладающие противовирусной активностью, и антибактериальные средства при бактериальных осложнениях. Можно использовать препараты Виферон, Гриппферон, Амиксин, Арбидол, Кагоцел, Ингарон, Анаферон детский, Рибомунил, Альгирем.
Патогенетическая терапия включает назначение противовоспалительных средств. В педиатрической практике достаточно широко используется противовоспалительный препарат с комплексным механизмом действия, направленным на подавление инфекционного и неинфекционного воспаления с преимущественным воздействием на слизистую оболочку дыхательного тракта, Эреспал (фенспирида гидрохлорид).
Терапевтический эффект Эреспала обусловлен снижением активности фосфолипазы А2 в результате нарушения транспорта ионов кальция в клетку. Вызванные изменения замедляют скорость образования арахидоновой кислоты, и, как следствие, снижается образование простагландинов, лейкотриенов и тромбоксана - основных факторов, инициирующих сосудистую фазу воспаления. Фенспирид способствует уменьшению степени воспалительного отека тканей и секреторной активности бокаловидных клеток слизистых оболочек. Одновременно Эреспал подавляет синтез гистамина, провоспалительных цитокинов, преимущественно фактора некроза опухоли-ɑ, и уровень активности адренорецепторов, которые стимулируют секрецию вязкой слизи. В результате уменьшается выраженность II фазы воспаления - фазы клеточной инфильтрации. Эффект достигается в том числе за счет уменьшения образования факторов хемотаксиса, включая интерлейкин-8, что значительно снижает альтерацию эпителия респираторного тракта. Препарат обладает преимущественным действием на уровне респираторного тракта, воздействуя на все фазы воспалительного процесса, при минимальном системном эффекте.
Под влиянием Эреспала наблюдаются снижение отека и количества выделяемой вязкой мокроты, что связано с уменьшением образования и выделения секрета (муколитическим и отхаркивающим действием фенспирид не обладает), улучшение мукоцилиарного транспорта, уменьшение степени обструкции дыхательных путей, повышение эффективности кашля.
Отсутствие возрастных ограничений и высокий терапевтический эффект позволяют рассматривать Эреспал в качестве препарата выбора противовоспалительной терапии острых инфекций респираторного тракта у детей. Его хорошая переносимость и клиническая эффективность доказана в ходе европейского многоцентрового исследования у 232 детей первых 6 лет жизни с респираторными заболеваниями разной этиологии, в том числе вирусной и аллергической. В масштабном многоцентровом исследовании, проведенном в 2000 г., приняли участие пациенты и врачи Воронежского пульмонологического центра. Наши собственные исследования и результаты анализа в 9 регионах России 2582 случаев лечения инфекционно-воспалительных респираторных заболеваний у детей в возрасте от первых недель до 16 лет с использованием Эреспала позволили установить целесообразность его применения в качестве противовоспалительной терапии. Острая инфекция верхних отделов респираторного тракта была установлена у 79% детей, острый бронхит - у 20,5%. Легкая степень тяжести ОРЗ отмечена у 1/3 пациентов, тяжелая - у 2%. У остальных детей наблюдалась средняя степень тяжести ОРЗ. Эреспал начинали использовать в стандартной дозе у преобладающего большинства детей на 1-3 сутки болезни. Монотерапию Эреспалом проводили у 33% больных, в сочетании с местным препаратом с антибактериальным противовоспалительным действием (Биопарокс) - у 47%, в сочетании с системными антибиотиками - у 20% детей. Эффективность Эреспала как отличная оценена у 42%, хорошая - у 46% детей. Дети легко переносили лечение, частота нежелательных реакций при монотерапии составила 0,12% (аллергическая сыпь, тошнота, диарея). Использование монотерапии Эреспалом показало его высокую эффективность при острых инфекционно-воспалительных заболеваниях респираторного тракта, особенно при назначении его в первые дни болезни. Фенспирид может быть назначен и как дополнительный противовоспалительный препарат наряду с антибиотиками местного и системного действия.
Лечение ОРВИ у детей с атопическим дерматитом сопряжено с дополнительными трудностями, так как инфекции, как правило, вызывают обострение аллергического процесса, часто протекают с осложнениями в виде обструктивного синдрома на фоне характерных иммунологических нарушений, отита, синусита, не все медикаментозные препараты переносятся ребенком. Учитывая описанный выше комплексный механизм действия Эреспала, целью нашего исследования явилось изучение его влияния на течение ОРВИ и клинические проявления атопического дерматита у детей.
Эреспал использовался при лечении 39 детей с острым бронхитом, имеющих атопический дерматит в стадии неполной ремиссии. Возраст больных составил от 2 до 7 лет. Оценка выраженности симптомов в динамике осуществлялась по балльной системе (от 0 до 5 баллов по возрастающей). Основанием для включения в исследование являлось наличие у больного выраженного кашля разного характера, интоксикации, физикальных изменений в легких.
Пациенты, имеющие клиническую картину острого бронхита, были разделены на две группы: в 1-ю вошли дети с легким течением атопического дерматита (22 человека), во 2-ю - со среднетяжелым (17 детей). Для объективной оценки степени тяжести течения заболевания и эффективности проводимой терапии у детей с атопическим дерматитом мы использовали коэффициент SCORAD. У детей 1-й группы индекс SCORAD составил от 0 до 10 (среднее значение 7,5), 2-й - от 10 до 18 (среднее значение 14,8).
В анамнезе у всех детей имело место ухудшение течения атопического дерматита на фоне ОРВИ. До начала лечения и в процессе проводимой терапии всем больным назначали комплексные общелабораторные исследования, включающие общий анализ крови, клинический анализ мочи, биохимический анализ крови, ультразвуковое исследование брюшной полости, а также другие исследования и консультации специалистов (по необходимости).
Все дети получали Эреспал (суточная доза препарата составляла 4-6 мг/кг в 2 приема) и базисную терапию атопического дерматита в виде Зиртека в возрастной дозировке. Наружная терапия не проводилась. Продолжительность курса терапии Эреспалом составляла в обеих группах 7-10 дней.
В контрольную группу были включены дети с аналогичными клинико-лабораторными и анамнестическими данными: 20 человек с легким течением атопического дерматита (среднее значение индекса SCORAD 7,3) и 18 пациентов со среднетяжелым течением заболевания (среднее значение индекса SCORAD 14,5). Лечение в контрольной группе включало назначение противовирусных препаратов, отхаркивающих средств, Зиртека в возрастных дозировках, симптоматической терапии по показаниям.
В процессе лечения оценивали динамику основных клинических симптомов атопического дерматита у наблюдаемых больных (эритемы, отека, папул, лихенификации, шелушения, зуда и сухости кожи). Статистически значимой динамики клинических признаков атопического дерматита у детей, получавших Эреспал, в обеих подгруппах не установлено, усиления кожных проявлений не наблюдалось ни у одного ребенка. У 10 детей отмечена тенденция к улучшению состояния кожи на фоне приема Эреспала. Побочных явлений при применении Эреспала не выявлено. В контрольной группе у 82% детей со среднетяжелым течением атопического дерматита выявлено усиление клинических проявлений (к 10 дню лечения среднее значение индекса SCORAD составило 20,7), в подгруппе с легким течением заболевания - у 69% больных (среднее значение индекса SCORAD через 10 дней - 13,4).
Таким образом, полученные нами результаты исследования позволяют считать применение Эреспала (фенспирида) у детей с ОРВИ, протекающей на фоне атопического дерматита, целесообразным в качестве противовоспалительной терапии. Это повышает эффективность лечения детей и позволяет значительно уменьшить частоту обострений атопического дерматита на фоне респираторной вирусной патологии.
Литература:
1. Зайцева О.В. Современные подходы к лечению острых респираторных инфекций у детей. Возможности системной противовоспалительной терапии. Вопр. совр. педиатр. 2008; 7:93-8.
2. Малахов А.Б., Кондюрина Е.Г, Ревякина В.А. и др. Современные аспекты профилактики респираторных инфекцийу детей сатопией.Леч. врач. 2007; 7:91-3.
3. Намазова Л.С., Ботвиньева В.В., Вознесенская НИ. Современные возможности иммунотерапии часто болеющих детей с аллергией. Педиатр. фармакол. 2007; 4 (1).
4. Самсыгина ГА, Фитилев С.Б., Левин АМ. Результаты многоцентрового исследования эффективности фенспирида гидрохлорида (Эреспал) при лечении острой респираторной инфекции у детей. Педиатрия. 2002; 2: 81-5.
5. Самсыгина ГА, Коваль Г.С. Часто болеющие дети: проблемы диагностики, патогенеза и терапии. Леч. врач. 2009; 1:10-5.
6. Середа Е.В., Геппе НА., Почивалов А.В. и др. Фенспирид (Эреспал) в терапии бронхитов у детей. Пособие для педиатра. М., 2001.
7. Таточенко В.К Профилактика ОРВИ у детей с аллергией. Справ. педиатра. 2008; 10: 21-5.
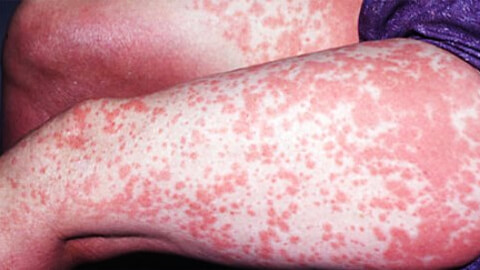
Аллергия, нетипичная реакция иммунитета на контакт с аллергенами, имеет разные варианты проявления. На коже она протекает в виде аллергического дерматита - неприятного заболевания с характерными симптомами: воспалительным процессом в слоях эпидермиса, зудом, отеком, покраснением пораженных участков.
Воспалительные процессы, локализующиеся на кожных покровах, называют дерматитом. В ряде случаев, его причиной является аллергическая реакция. В зависимости от характера симптомов, места локализации и других факторов, выделяют группу заболеваний, объединенных общим названием аллергический дерматит.
Причины заболевания
При контакте с внешними раздражителями биологического или небиологического происхождения, иммунная система запускает сложную защитную реакцию, при которой выделяется повышенное количество веществ – медиаторов воспаления. Этот процесс может затрагивать кожные покровы, провоцируя накожную аллергическую реакцию.
Развитие болезненных симптомов при этом в большей степени зависит от уровня чувствительности иммунитета к раздражителям, а не от количества самого аллергена. Также имеет значение общее состояние здоровья больного и возраст.
Самая распространенная причина возникновения аллергического дерматита – это прямой контакт кожных покровов с веществами-раздражителями. Также аллергены могут попасть в организм через органы дыхания или желудочно-кишечный тракт.
Выделяют следующие группы аллергенов:
- биологические (шерсть и слюна животных, пыльца и сок растений);
- физические (холод, воздействие ультрафиолета);
- химические (химикаты, бытовая химия, лекарства, косметические средства);
- пищевые (вещества, входящие в состав продуктов питания).
Развитие аллергической реакции организма всегда индивидуально и непрогнозируемо, не имеет инфекционного патогенеза. Поэтому аллергическим дерматитом невозможно заразиться даже при прямом контакте с пораженными участками кожи больного.
Симптомы и признаки аллергического дерматита
Аллергический дерматит – это воспалительное заболевание кожи с общими симптомами покраснения, зуда, жжения и появления сыпи. На острой стадии заболевания возможно появление мокнущих ран и пузырьков. Возможно общее снижение самочувствия с развитием общей слабости и повышением температуры тела. С уверенностью говорить об аллергическом характере недуга можно при наличии таких специфических признаков:
- замедленный тип развития аллергической реакции (симптомы развиваются по истечении некоторого срока после контакта с раздражителем);
- специфичность (в роли аллергена выступает конкретное вещество);
- интенсивность реакции, не зависящая от количества аллергена, с которым произошел контакт;
- проявление аллергической реакции осуществляться также вне зоны участков, контактировавших с раздражающим фактором.
Если заболевание принимает хроническую форму, кожа на пораженных участках становится уплотненной, шершавой с наличием рубцов и язв.
Стадии заболевания
У аллергического дерматита выделяют три основные стадии:
- Острая.
- Подострая.
- Хроническая.
Острая фаза возникает за короткий промежуток времени – иногда сразу же после контакта с аллергеном, иногда в течение 1-2 дней. Для этой фазы характерно появление болезненных симптомов – покраснений, отека, сыпи, пузырьков.
На подострой стадии воспалительный процесс утихает, но кожные покровы начинают шелушиться.
Если упущено время и не подобрана эффективная терапия, заболевание переходит в хроническую форму, которая характеризуются периодическими обострениями и утолщением кожи на пораженных участках.
Острая форма аллергического дерматита имеет три этапа развития:
- эритематозный;
- везикулезный;
- некрозный.
Эритематозный этап сопровождается появлением покраснений. На везикулезном этапе появляются везикулы – маленькие пузырьки, наполненные серозной или кровянистой жидкостью, на месте которых в дальнейшем образовываются эрозии и корочки. Некротический этап характеризуется омертвением пораженных участков эпидермиса с последующим развитием язв и рубцеванием тканей.
Виды аллергического дерматита
Токсидермия
Токсидермия или токсико-аллергический дерматит – это острое воспалительное заболевание кожи, которое провоцируется опосредованным, а не прямым контактом с аллергеном – через ЖКТ, при дыхании или инъекционным способом. Заболевание может развиться на фоне сбоев работы различных органов, при онкологии, когда в результате дисфункции выделяются токсины.
Течение болезни сопровождается болезненными симптомами в виде появления покраснений, пузырьков, папул и волдырей на поверхности эпидермиса и слизистых оболочек. На пораженных участках больной может испытывать зуд, также ощущается общая слабость, может повышаться температура тела.
Сроки инкубационного периода заболевания достигают 10-20 дней, поэтому определение причины, как и выбор терапии, затруднены.
Атопический дерматит
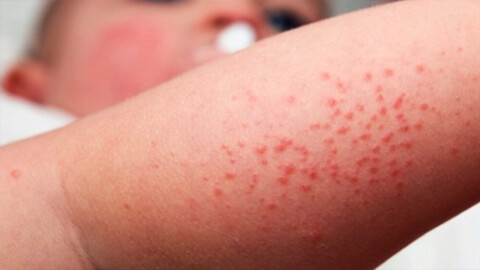
Атопический дерматит – наследственное хроническое аллергическое заболевание неинфекционного характера, причины развития которого в настоящее время не изучены до конца. Атопический дерматит развивается в раннем детстве, рецидивы в той или иной форме могут беспокоить больного в течение жизни. Течение болезни характеризуется сменой фаз обострений и ремиссий. К типичным симптомам относят сухость кожных покровов, сильный зуд и раздражение пораженных участков. Из-за сильных расчесываний может происходить вторичное инфицирование, которое усугубляет течение болезни и ухудшает состояние пациента. Атопический дерматит доставляет сильный физический и психологический дискомфорт больному.
К причинам развития этого заболевания помимо наследственных факторов, относят неблагоприятную экологическую обстановку, некачественные продукты питания, контактирование с увеличивающимся количеством аллергенов, стрессы. Решающую роль играет состояние иммунной системы ребенка и матери во время беременности. Опасность развития атопического дерматита у ребенка повышена в том случае, если у беременной матери наблюдался токсикоз, велся прием медикаментов.
Атопический дерматит развивается у детей в первые 6 месяцев жизни. К подростковому возрасту большинству удается «перерасти» заболевание, но около четверти пациентов приходится бороться с недугом всю жизнь. Важным этапом борьбы с этим неприятным заболеванием является соблюдение диеты, исключающей продукты, вызывающие пищевую непереносимость (например, содержащие лактозу и глютен) и дополнительный прием витаминов и микроэлементов.
Крапивница
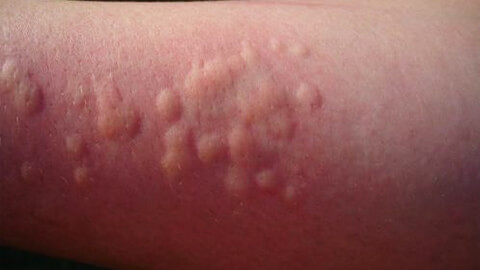
Крапивница – это один из симптомов проявления аллергической реакции, который в представлении большинства обывателей, является самостоятельным заболеванием. Для крапивницы характерно появление сыпи, напоминающей ожоги от листьев крапивы. Как правило, появление сыпи сопровождается сильным зудом, который вызывает нестерпимое желание расчесывать пораженные участки.
Крапивница может быть симптомом широкого круга заболеваний – от обычной аллергии до аутоиммунных болезней. Чаще крапивница развивается у женщин, из-за чего считается, что заболевание связано с гормональными перестройками в организме. Это действительно так, но проблема несколько шире. Крапивница, являясь аллергическим симптомом, не что иное, чем один из признаков сбоя в работе иммунной системы. Изменение гормонального фона само по себе несет дополнительную нагрузку на весь организм и на иммунитет в том числе. Соответственно, появление сыпи будет чаще беспокоить женщин со сниженным иммунным статусом, а не всех подряд.
Также крапивница может быть симптомом наличия вирусной или бактериальной инфекции в организме, реакцией на холод или свет, механическое воздействие. Высыпания, похожие на крапивную сыпь, могут появляться при лейкозе. Тяжелая форма крапивницы способна привести к развитию отека Квинке и требует незамедлительного лечения, поскольку чревата смертельным исходом.
Крапивная лихорадка поражает кожу больного на несколько дней, но в ряде случаев может развиться хроническая форма заболевания. В детском возрасте крапивница чаще развивается у малышей с атопическим дерматитом.
Диагностика
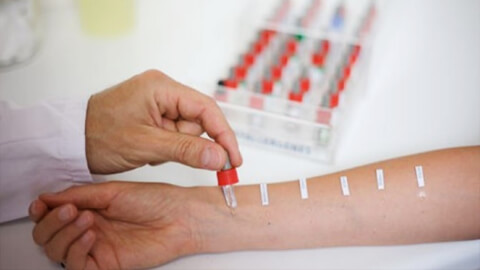
При постановке диагноза помимо общего сбора анамнеза назначают проведение кожных проб для установки аллергена. Существует два основных вида проб:
- аппликационные, при которых небольшое количество раздражителя наносят непосредственно на кожу;
- скарификационные – для них скальпелем делаются насечки на эпидермисе (в области предплечья), после чего наносится аллерген.
Наличие положительного результата – появление отека и покраснений, дает основание говорить об аллергическом происхождении дерматита.
Для полноты клинической картины также проводятся лабораторные исследования крови – анализы на аллергены, а также общий и биохимический, для исключения отклонений в функционировании почек и печени.
Лечение
Лечение аллергического дерматита у взрослых и детей должно осуществляться по двум направлениям: облегчение симптоматики и мероприятия по укреплению иммунитета для снижения риска развития рецидивов.
Для снятия симптомов применяются антигистаминные препараты и местные средства – мази, гели, примочки. Такие лекарственные средства купируют проявления аллергической реакции – отеки, зуд, покраснение. Однако стоит помнить, что эффективность терапии данными средствами зависит от того, насколько быстро они начали применяться. Антигистаминные препараты не являются панацеей и всего лишь снимают неприятные проявления заболевания, не предохраняя от рецидивов.
Помимо лекарств, применяются местные средства для ускорения заживления поврежденных участков эпидермиса. В случае, если терапия антигистаминными препаратами недостаточна, назначаются глюкокортикостероидные мази, например, Гидрокортизон или Преднизолон, имеющие в составе гормональные компоненты. При вторичном инфицировании пораженных участков могут быть назначены мази с антибиотиком, например, Тетрациклиновая или Эритромициновая. Также их можно применять для профилактики развития воспаления.
Поскольку аллергический дерматит – это заболевание, связанное с иммунным статусом организма, важную роль в предотвращении рецидивов и развитии хронической формы недуга, играют мероприятия по укреплению иммунитета. Особенно важно соблюдение сбалансированной диеты, исключающей продукты – аллергены (цитрусовые, мед, морепродукты, шоколад и другие). Следует употреблять в пищу натуральные продукты, не содержащие химических веществ (консервантов, усилителей вкуса) и достаточное количество чистой питьевой воды – до 2 литров в день.
Также при склонности к аллергическим реакциям, в том числе накожным, следует исключить полностью или максимально минимизировать употребление глютена (продуктов на основе пшеничной муки) и лактозы (молочные продукты), которые негативно отражаются на функционировании иммунной системы и ЖКТ, тесно связанных друг с другом.
Также следует контролировать грибковую флору, не допуская ее чрезмерного разрастания в организме. На повышенное количество представителей этой условно-патогенной флоры и ее активную жизнедеятельность, иммунитет может реагировать аллергией, например, крапивной сыпью.
Также следует исключать контакты с веществами аллергенами, иметь при себе антигистаминные препараты, чтобы купировать симптоматику аллергического дерматита на ранней стадии. Состояние кожи пациентов улучшается при регулярном употреблении препаратов омега-жирных кислот и витамина д3.
При соблюдении данных рекомендаций можно успешно контролировать проявление аллергического дерматита и предупреждать его развитие.
Вирусный дерматит представляет собой специфическое поражение кожных покровов, появляющееся в результате различных инфекционных заболеваний.

Оставьте заявку на
Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.

Вирусный дерматит представляет собой специфическое поражение кожных покровов, появляющееся в результате различных инфекционных заболеваний. Вирусная форма дерматита является больше симптоматическим фактором при заболеваниях, нежели самостоятельной болезнью.
Группа дерматитов объединяет воспалительные заболевания кожи различного характера. Классифицируют дерматиты в зависимости от причин возникновения и локализации поражения. Здоровая кожа человека обладает защитными функциями, но при длительных воздействиях агрессивных веществ или при снижении иммунитета защитные свойства кожи снижаются, и возникают дерматиты.
Определение причины возникновения болезни у детей часто затруднено. Главная (но не конкретизуемая) причина — появление инфекционных агентов в организме детей. В современной медицине принято выделять следующие причины вирусной формы дерматита:
• Инфекционные и вирусные заболевания, которые свойственны для детей — ветряная оспа (ветрянка), скарлатина, корь или краснуха;
• Осложнения, возникающие впоследствии проведенных хирургических вмешательств;
• Попадание в открытые ранки гноеродных микроорганизмов (те самые стрептококки и стафилококки).
В основе патогенеза дерматитов лежит воздействие экзогенных и эндогенных факторов. К экзогенным относят внешние причины, а к эндогенным – внутренние.
Внешними причинами являются механические воздействия:
• Трение и длительное сдавливание, что приводит к трещинам, потертостям и отечности;
• Физическое воздействие высоких и низких температур;
• Ультрафиолетовое, радиоактивное и рентгеновское излучение тоже являются провоцирующими дерматит факторами.
Причиной дерматитов из-за контакта с химическими веществами являются:
• Соли тяжелых металлов;
• Кислоты, щелочи, бытовая химия;
• Боевые отравляющие вещества;
• Некоторые растения, грибы;
• Бактерии и вирусы тоже вызывают местное воспаление дермы.
Основными причинами атопических дерматитов является:
• Нарушение питания в младенческом возрасте;
• Нарушение питания беременных;
• Наличие отягощенного аллергическими заболеваниями анамнеза и нервно-психические расстройства;
• Хронические заболевания желудочно-кишечного тракта, обусловлены низкой ферментативной активностью, дискинезиями и дисбактериозами входят в группу риска.
Основные принципы лечения вирусного дерматита

При необходимости назначают детоксикационную терапию – активированный уголь, гидролизный лигнин, внутривенные инъекции тиосульфата натрия.
Но при внутривенной детоксикационной терапии, особенно если дерматит аллергического характера, нужно предварительно проводить пробы на чувствительность к препаратам. Препараты, содержащие кальций, снижают сенсибилизацию организма, но при наличии в анамнезе бронхиальной астмы от таких препаратов лучше отказаться.
Местное лечение дерматитов заключается в применении гормональных мазей. Если дерматит мокнущий, с наличием везикул, то обработка антисептиками и настоями ромашки, коры дуба оказывают подсушивающий эффект, влажно-высыхающие повязки с антисептиками и мазями дают хороший результат при лечении мокнущих контактных дерматитов.
Термин диатез родители используют обычно для описания кожных покраснений, пятен и других высыпаний на коже ребенка. В профессиональной среде такие изменения на коже называют аллергическим дерматитом (т.е. воспалением кожи аллергического характера).
А термином «диатез»обозначают предрасположенность к некоторым болезням или неадекватным реакциям на обычные раздражители.
Аллергический дерматит в детском возрасте встречается достаточно часто, что объясняется целым рядом факторов. После рождения в организме ребенка происходят очень серьезные перестройки. Они затрагивают большинство жизненных систем, в том числе и иммунную. Из теплой, уютной и безопасной мамы малыш попадает в агрессивную среду, которая ежедневно пытается атаковать его различными аллергенами. Постепенно происходит обучение организма, он привыкает и формируется правильный иммунный ответ, который впоследствии защищает человека на протяжении всей жизни. Но пока все эти изменения не закончатся, дети необычайно подвержены аллергическим заболеваниям . Мама съедает кусочек персика или клубники – а у грудного ребенка, который питается ее молоком, появляется сыпь, то же может возникнуть при введении некоторых видов прикорма. А уж что начинается, когда дети пробуют апельсин или мандарин… Аллергии на лекарство, на прививку, на укус комара или пчелы, на цветение растений - с какой-то из этих ситуаций сталкивается обычно каждая мама.
Причины развития аллергического дерматита
Следует понимать, что кожные проявления детского диатеза не являются болезнью кожи. Это лишь кожное проявление аллергической реакции. В силу незрелости иммунной и пищеварительной системы, недостаточности детоксицирующей функции печени некоторые попадающие в организм вещества не усваиваются. Они не могут быть полностью переварены в кишечнике или не могут быть нейтрализованы печенью. Эти вещества, в результате определенных превращений, приобретают свойства антигенов и вызывают выработку антител. Комплексы антиген-антитело провоцируют появление сыпи.
Существует три пути попадания аллергена в организм ребенка:
- во время еды или питья — пищевая аллергия;
- при непосредственном воздействии на кожу — контактная аллергия;
- в процессе дыхания — респираторная аллергия.
Симптомы
Симптомы диатеза (аллергического дерматита) разнообразны — участки покраснения кожи, сыпь в виде красных точек, пятен и пятнышек, нередко зуд, шелушение и сухость кожи, трещинки, язвы и язвочки.
Осложнения
К осложнениям аллергического дерматита относят инфицирование кожи вследствие проникновения бактерий в ранки в местах расчесов кожи.
Что можете сделать Вы?
Прежде всего, следует убедиться, что причиной сыпи является аллергическое заболевание. Для этого необходимо вызвать педиатра, который исключит возможные инфекции и болезни кожи.
В случае пищевой аллергии, следует на длительный срок отказаться от приема в пищу аллергена (если он известен), а также от всех продуктов, являющихся высоковероятным источником аллергии (цитрусовые, как, впрочем, и любые другие экзотические овощи-фрукты, клубнику, шоколад). Если аллергия развилась во время введения прикорма, постарайтесь придерживаться следующих правил: следует вводить не более 1 нового продукта в 1-2 недели. Если ребенок негативно отреагировал на новый продукт, вы будете точно знать на какой, надо отменить вводимый продукт, недельку дать ребенку отдохнуть и начинать введение другого продукта. Прикорм, вызвавший негативную реакцию, можно попробовать снова месяца через два. Новую еду лучше предлагать ребенку в конце кормления, по возможности смешивая со старой (знакомой ребенку) пищей, начиная с четверти чайной ложки и постепенно увеличивая дозу.
Контактная аллергия может возникать на компоненты моющих средств, ткань, из которой сшита одежда, или материал, из которого произведены игрушки. Используйте только специальные детские порошки или детское мыло. После стирки последнее полоскание лучше осуществлять в воде, в которой нет хлора — или в фильтрованной, или в кипяченой. При купании даже детские мыло и шампунь используют не чаще одного, максимум двух раз в неделю, т. к. любые мыла нейтрализуют защитную жировую пленку, которой покрыта кожа.
Аллергический дерматит вследствие вдыхания частиц домашней пыли, различных аэрозолей, кормов для животных, средств от насекомых возникает у малышей не менее часто. Но подобная аллергия требует от родителей серьезных, а иногда и жестких мер. Отказ от любимых домашних животных и безупречная чистота в доме - порой единственный выход из сложившейся ситуации. Следует знать, что снижение уровня аллергенов животного происхождения в жилых помещениях начинается только через месяц – два после выселения домашних любимцев из квартиры.
Помните, что использование любых лекарственных препаратов у ребенка с детским диатезом требует особой осторожности. Старайтесь не применять никакие лекарственные средства без назначения врача. Помните также, что средства в форме сиропов содержат разнообразные добавки (красители, ароматизаторы), способные вызвать или усилить аллергию.
Лечение
Что может сделать врач
Подтвердив аллергическую природу высыпаний, врач назначит адекватную диету. Для купирования симптомов диатеза и снижения зуда детям назначают антигистаминные средства, в т.ч. наружного применения, а в более тяжелых случаях - глюкокортикостероиды. Если природа аллергической реакции не ясна, и состояние остается без улучшений в течение длительного времени, вам могут посоветовать проведение кожных аллергических пробы. Выявив конкретные аллергены и исключив их из рациона ребенка, можно значительно помочь ему. В некоторых случаях назначают также анализ кала на дисбактериоз кишечника. Детям с рецидивирующими тяжелыми аллергическими реакциями может понадобиться аллерген специфическая иммунотерапия (СИТ).
Профилактика аллергического дерматита
Профилактика диатеза включает длительное грудное вскармливание и соблюдение кормящей женщиной режима питания, правильное введение прикорма, грамотное кормление ребенка и своевременное выявление дисбактериоза кишечника. Аллергический дерматит, как правило, явление временное. По мере роста ребенка совершенствуются функции печени и кишечника, иммунная система. Существует даже такой термин «перерасти аллергию».
Читайте также: