Абсцесс при фурункуле у детей
Обновлено: 18.04.2024
Абсцесс – ограниченное капсулой скопление гноя, возникающее при острой или хронической очаговой инфекции и приводящее к тканевой деструкции в очаге (нередко с перифокальным отеком).
Абсцессы кожи и подкожной клетчатки: фурункул, карбункул. Staphylococcus aureus.
Фурункул – острое гнойно-некротическое воспаление волосяного фолликула и окружающих его тканей. В дальнейшем воспаление переходит на сальную железу и окружающую соединительную ткань. Наиболее часто наблюдается на участках кожи, подвергающихся загрязнению (предплечья, тыл кисти) и трению (задняя поверхность шеи, поясница, ягодичная область, бедра). Вызывается чаще Staphylococcus aureus, реже Staphylococcus pyogenes albus.
Фурункулез – множественное поражение фурункулами.
Карбункул – острое гнойно-некротическое воспаление нескольких волосяных фолликулов и сальных желез с образованием обширного некроза кожи и подкожной клетчатки. Карбункул чаще развивается на задней поверхности шеи, межлопаточной и лопаточной областях, на пояснице, ягодицах, реже на конечностях. Возбудители – Staphylococcus aureus или стафило-стрептококковая инфекция, реже стрептококк.
Код протокола: 09-101е "Абсцесс кожи, фурункул и карбункул других локализаций. Другие уточненные инфекции кожи и подкожной клетчатки"
Период протекания
Длительность лечения составляет 9 дней.
Факторы и группы риска
Истощение, гиповитаминоз, тяжелые общие заболевания, болезни обмена веществ (сахарный диабет, ожирение), загрязнение кожи и микротравмы.
Диагностика
Критерии диагностики
При фурункуле – болезненный конусовидный инфильтрат с формирующимся гнойным стержнем, на вершине инфильтрата отмечается небольшое скопление гноя с черной точкой (некроз) в центре. Пустула обычно прорывается и подсыхает, а на 3-7 сутки инфильтрат гнойно расплавляется и некротизированные ткани в виде стержня вместе с остатками волоса выделяются с гноем.
При карбункуле - вначале появляется небольшой воспалительный инфильтрат с поверхностной пустулой, который быстро увеличивается в размере. Напряжение тканей приводит к возникновению резких болей при пальпации, а также распирающей, рвущей, самостоятельной боли. Кожа в области инфильтрата приобретает базовый оттенок, напряжена, отечна. Эпидермис над очагом некроза прорывается в нескольких местах, образуется несколько отверстий ("сито"), из которых выделяется густой зеленовато-серый гной. В отверстиях видны некротизированные ткани. Отдельные отверстия сливаются, образуя большой дефект в коже, через который вытекает много гноя и отторгаются некротические ткани. Температура повышается до 40 С, отмечается значительная интоксикация (тошнота и рвота, потеря аппетита, сильная головная боль, бессонница, изредка бред и бессознательное состояние).
Лечение
При фурункуле операция выполняется редко. Однако при плохом отторжении гнойно-некротического стержня кожа рассекается острым скальпелем. Рассекать фурункул нельзя, так как гнойная инфекция может распространиться на окружающие ткани. Категорически запрещается выдавливать содержимое фурункула и делать массаж в области очага воспаления.
При карбункуле если консервативное лечение не эффективно, показанием для операции является нарастание интоксикации. Операция проводится под наркозом и заключается в крестообразном рассечении карбункула через всю толщу некроза до жизнеспособных тканей с иссечением некротических тканей и вскрытием затеков. Повязки с гипертоническим раствором натрия хлорида, мазью Вишневского или другим антисептиком.
Для вскрытия абсцесса выбирают самый короткий путь с учетом анатомических образований. Можно вначале пунктировать абсцесс, а затем по игле рассечь ткани. Удалив гной, разрез расширяют и иссекают некротические ткани. Полость обрабатывают растворами антисептиков и дренируют марлевыми тампонами с антисептиками, протеолитическими ферментами, антибиотиками, а также резиновыми дренажами. При плохом дренировании из основного разреза делают контрапертуру. Первые 2-3 дня рану перевязывают ежедневно и, когда она очистится от гноя и некротических тканей, переходят на редкие мазевые повязки. В некоторых случаях можно иссечь абсцесс в пределах здоровых тканей и наложить первичные швы с активной аспирацией из раны, что ускоряет ее заживление и позволяет добиться хорошего косметического эффекта.
Обосновано применение витаминов, обладающих противовоспалительным и иммуномодулирующим действием, улучшающих обмен веществ: аскорбиновая кислота 5% -2,0 в/м №10-15, поливит по 1 др. х 3 раза в день, 10 дней.
Антибиотики с учетом чувствительности микрофлоры:
- феноксиметилпенициллин – 0,25 г 4 раза/сут (при стрептококковой инфекции);
- амоксициллин/клавуланат – 0,375-0,625 г 3 раза/сут.;
- цефалексин 0,5-1,0 г 4 раза/сут.;
- цефуроксим аксетил – 0,5 г 2 раза/сут во время еды;
- эритромицин 0,5 г 4 раза/сут.;
- оксациллин 1-2 г 4-6 раз/сут. в/в, в/м;
- цефазолин 1-2 г 3 раза/сут. в/в, в/м;
- фузидиевая кислота 0,5-1 г 3 раза/сут. внутрь;
- цефтриаксон 1, 0 г 1 раз/сут. в/м.
- итраконазол оральный раствор 400 мг\сут – 7 дней (профилактика кандидоза).
Местно - 2% мазь или крем на основе мупироцина, 2% мазь или крем на основе натриевой соли фузидиевой кислоты.
Учитывая упорное течение заболевания, развитие воспалительного процесса в дерме и сенсибилизацию организма назначаются десенсибилизирующие средства: тиосульфат натрия 30% - 10,0 в/в ежедневно №10-15.
При гнойничковых заболеваниях имеет место нарушение периферического кровообращения и обмена веществ, в связи с чем назначается никотиновая кислота 1% 1,0 в/м №10-15 (улучшает углеводный обмен, микроциркуляцию, оказывает сосудорасширяющее действие и улучшает регенеративные свойства ткани). Назначаются препараты способные адсорбировать токсины: активированный уголь – 6 таб. утром натощак 10 дней.
Для уменьшения возбудимости ЦНС применяют успокаивающие средства – настойка пустырника по 20 кап. х 3 раза в день в течение месяца.
Учитывая, что в патогенезе существенное значение имеют иммуннодефицитные состояния, снижение реактивности организма назначают иммуномодуляторы – метилурацил 500 мг х 3 раза в день - 10 дней; метронидазол по 250 мг х 3 раза в день - 10 дней. С целью коррекции поражений поджелудочной железы, печени и желчевыводящих путей, при нарушении факторов неспецифической защиты и наличии сопутствующей патологии назначается панкреатин по 1 капс. х 4 раза в день, 10 дней.
С целью улучшения реологических свойств крови и микроциркуляции - декстран 400 мл в/в 1 р. в день, курсовая доза 800 мл. Наружно назначают бактерицидные, антисептические препараты – мази с антибиотиками, растворы анилиновых красителей (метиленовый синий, калия перманганат, перекись водорода), противовоспалительные - для улучшения трофики кожи.
Перечень основных медикаментов:
1. *Аскорбиновая кислота раствор для инъекций 5%, 10% в ампуле 2 мл, 5 мл
2. Феноксиметилпенициллин 500 мг табл.
3. *Амоксициллин+клавулановая кислота таблетка 625 мг; раствор для инъекций 600 мг во флаконе
4. *Цефалексин 250 мг, 500 мг табл., капс.; суспензия и сироп 125 мг, 250 мг/5 мл
5. *Цефуроксим 250 мг, 500 мг табл.; порошок для приготовления инъекционного раствора во флаконе 750 мг
6. *Эритромицин 250 мг, 500 мг табл; пероральная суспензия 250 мг/5 мл
7. *Цефазолин порошок для приготовления инъекционного раствора 1000 мг
8. *Цефтриаксон порошок для приготовления инъекционного раствора 250 мг, 500 мг, 1000 мг во флаконе
9. *Итраконазол оральный раствор 150 мл – 10 мг\мл
10. *Натрия тиосульфат раствор для инъекций 30% 5 мл, 10 мл в ампуле
11. *Никотиновая кислота 50 мг табл.; раствор в ампуле 1% 1 мл
12. *Активированный уголь 250 мг табл.
13. Настойка пустырника 30 мл, 50 мл фл.
14. *Метилурацил 10% мазь
15. *Метронидазол 250 мг табл; раствор для инфузий 0,5 во флаконе 100 мл
16. *Панкреатин таблетка, капсула с содержанием липазы не менее 4 500 ЕД
17. *Декстран раствор для инфузий во флаконе 200 мл, 400 мл
18. *Метиленовый синий раствор спиртовый 1% во флаконе 10 мл
19. *Калия перманганат водный раствор 1:10 000
20. *Перекись водорода раствор 3% во флаконе 25 мл, 40 мл
Критерии перевода на следующий этап: заживление операционной раны.
* – препараты, входящие в список основных жизненно важных лекарственных средств
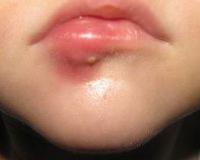
Фурункул у ребенка — это острое гнойно-некротическое воспаление волосяного фолликула и окружающих тканей. Причины патологии — инфицирование бактериями (стафилококками, стрептококками) на фоне снижения иммунитета, кожных повреждений, хронических состояний. Заболевание протекает в 3 стадии: покраснение и инфильтрация, формирование некротического стержня и гнойное расплавление, отторжение омертвевших тканей и рубцевание дефекта. Диагностика включает осмотр ребенка, дерматоскопию, исследование крови, бакпосев отделяемого. Лечение проводится местными препаратами, по показаниям дополняется иммунокоррекцией, системными антибиотиками, хирургическим вмешательством.
МКБ-10
Общие сведения
Фурункулы — самое распространенное гнойное поражение кожи в детской хирургии, частота встречаемости которого остается стабильной на протяжении многих лет. Оно развивается в любом возрасте, зачастую наблюдается у подростков с проблемной кожей лица или хроническими метаболическими расстройствами. Воспаление в 65% случаев локализовано на лице, причем самой опасной считается зона носогубного треугольника. Особенности патологии у детей: склонность к быстрому распространению процесса на соседние ткани и высокий риск осложнений.

Причины
Основной возбудитель заболевания — золотистый стафилококк, который составляет до 90% всех случаев этиологии фурункулов, выявляемых у детей. Реже патология вызвана белым стафилококком или инфекциями стрептококковой группы. В норме у ребенка присутствует стафилококковая флора на коже, но под действием неблагоприятных факторов равновесие сдвигается в сторону патогенных видов этих микроорганизмов. Образованию фурункулов способствуют следующие причины:
- Повреждения кожи. Микротрещины, царапины и расчесы служат входными воротами для золотистого стафилококка, что имеет особое значение у детей, которые хуже соблюдают правила гигиены, чем взрослые. Развитие фурункула провоцируют дерматологические болезни: экзема, атопический дерматит, паховая эпидермофития.
- Снижение иммунитета. Активация патогенной флоры происходит при угнетении защитных сил организма, что может быть обусловлено как временными факторами (перенесенное ОРВИ, операция или травма), так и врожденными формами иммунодефицитов.
- Сахарный диабет. Нарушения обмена углеводов у детей и подростков — основные причины формирования рецидивирующих и множественных фурункулов. Это связано со снижением естественной реактивности и изменением физико-химических свойств кожного покрова.
- Хронические инфекции. Фурункулы у ребенка развиваются при наличии в организме персистирующего инфекционного очага, что наблюдается при туберкулезе, хроническом пиелонефрите, синусите или бронхите. Гнойники слухового прохода могут формироваться вследствие мацерации кожи воспалительным экссудатом при наружном или среднем отите.
Патогенез
Независимо от причины, в начале заболевания гнойное воспаление возникает в устье волосяного фолликула (остиофолликулит). В месте поражения формируется небольшая пустула, которая содержит лейкоциты, фибриновые отложения и патогенные микроорганизмы. Далее бактерии распространяются по всей фолликулярной полости, вызывая тотальное воспаление, образование инфильтрата и некроз окружающих мягких тканей.
Следующая стадия — расплавление зоны некроза и формирование большого гнойного очага вокруг волосяного фолликула. Спустя несколько дней покрышка фурункула истончается, поэтому гнойное содержимое вместе с некротическим стержнем выходит наружу. Образовавшийся дефект тканей замещается соединительной тканью. При этом у ребенка формируется рубец различной величины, что зависит от размера фурункула, особенностей кожной регенерации.
Симптомы фурункула у ребенка
У детей развитие фурункула включает 3 последовательные стадии: инфильтрацию, некроз и нагноение, заживление. На начальном этапе на коже появляется небольшой гнойный прыщ, который окружен венчиком покраснения. Ребенка беспокоят зуд и покалывание в зоне поражения, но болевых ощущений у него нет. К концу 2-х суток образуется выступающий над поверхностью кожи красный инфильтрат, при прикосновении к которому чувствуется боль.
Постепенно в центре покраснения выделяется желтое пятно с темной точкой некроза, что указывает на формирование стержня с переходом фурункула во вторую стадию. Она длится в течение 3-7 дней, после чего пустула вскрывается, и гнойно-некротические массы выделяются наружу. Затем начинается 3 стадия — отечность и покраснение постепенно уменьшаются, рана подсыхает и затягивается с формированием белесого рубца.
При небольших единичных гнойниках общее состояние остается удовлетворительным. Крупные фурункулы на лице и множественные высыпания (фурункулез) — причины появления системных симптомов: недомогания, ухудшения аппетита, повышения температуры тела. Если гнойник расположен в носу или наружном слуховом проходе, ребенок жалуется на невыносимую боль.
Осложнения
У детей гнойные процессы быстрее распространяется по подкожной клетчатке, поэтому даже небольшие фурункулы могут спровоцировать обширное воспаление и возникновение флегмоны. Наиболее тяжелое течение болезни характерно для гнойников, расположенных на лице, поскольку по хорошо развитой венозной и лимфатической сети микроорганизмы могут распространяться на венозные синусы твердой мозговой оболочки, вызывая у ребенка менингит.
У подростков прогрессирующий тромбоз вен и сепсис зачастую связаны с насильственными попытками «выдавить» гнойник, который сначала принимают за обычное угревое высыпание. При любой локализации фурункула возможны лимфангиты, регионарные лимфадениты. При множественных гнойниках в разных анатомических зонах тела говорят о фурункулезе.
Диагностика
Обследованием занимается детский дерматолог, а при серьезном и обширном поражении в области лица требуется участие хирурга или ЛОР-хирурга. Постановка диагноза не представляет трудностей, проводится при стандартном физикальном осмотре и дерматоскопии. Для уточнения диагноза и выяснения причины (при фурункулезе и рецидивирующих вариантах) назначаются:
- Микробиологический анализ. Микроскопия отделяемого фурункула и бакпосев требуются для установления вида возбудителя, чтобы подобрать адекватное лечение. Процедура обязательно рекомендуется детям с иммунодефицитами и частыми рецидивами болезни, поскольку у них гнойники могут быть вызваны атипичной флорой.
- Анализы крови. Проводится стандартная гемограмма и биохимическое исследование, чтобы выявить признаки хронического воспалительного процесса или другие отклонения работы организма. Выполняется анализ крови на сахар, при необходимости ребенку делают глюкозотолерантный тест. Больным с фурункулезом показана расширенная иммунологическая диагностика.
- Визуализационные методы. Для выявления причины частого появления фурункулов у ребенка делают ультразвуковое сканирование органов брюшной полости и почек, риноскопию и фарингоскопию, рентгенографию органов грудной клетки. В сомнительных случаях необходима консультация гастроэнтеролога, пульмонолога, эндокринолога, других специалистов.
Лечение фурункула у ребенка
Консервативная терапия
Детей с небольшими фурункулами можно лечить в амбулаторных условиях, обязательной госпитализации подлежат пациенты с гнойниками, расположенными на лице, в области крупных суставов. При отсутствии осложнений врачи ограничиваются местной терапией кожного поражения, которая подбирается дифференцировано с учетом стадии заболевания:
- На инфильтративной стадии очаг смазывают спиртовыми растворами и йодной настойкой, используют сухое тепло, накладывают влажно-высыхающие повязки с мазями, ускоряющими созревание гнойника.
- При переходе в стадию гнойно-некротического расплавления назначают антибактериальные мази, повязки, пропитанные протеолитическими ферментами, регулярную обработку раны антисептиками для более быстрого очищения полости фурункула.
- На стадии заживления для профилактики осложнений продолжают применять местные противомикробные средства в комбинации с мазевыми составами, улучшающими регенерацию поврежденных тканей.
Фурункулы лица требуют системной интенсивной терапии. Чтобы предотвратить распространение микроорганизмов на мозговые сосуды, ребенку перорально или внутривенно назначаются антибиотики. При признаках внутричерепных осложнений рекомендовано интракаротидное введение препаратов. В подобных случаях показан строгий постельный режим, ребенку запрещают жевать и разговаривать.
Для предупреждения обострений при хроническом рецидивирующем фурункулезе необходимо устранить причины заболевания. Для этого применяют иммуномодулирующую терапию. Она направлена на улучшение работы фагоцитарного звена иммунитета, стимуляцию выработки иммуноглобулинов и повышение их связывающей способности. Для повышения иммунитета также эффективны аппаратные методы: ВЛОК и УФОК, аутогемотерапия.
Хирургическое лечение
Показаниями к неотложному оперативному вмешательству являются местные осложнения фурункулов у ребенка — абсцессы, флегмоны. Хирургическая помощь необходима для вскрытия и дренирования участка гнойного воспаления, чтобы ускорить заживление и не допустить системного распространения инфекции. Лечение осложнившегося фурункула проводится по общим принципам гнойной хирургии, в послеоперационном периоде продолжают местную терапию антибиотиками и ранозаживляющими средствами.
Прогноз и профилактика
Неосложненные фурункулы заживают за несколько недель, оставляя практически незаметный рубец. Менее благоприятный прогноз при рецидивирующем течении фурункулеза с обострениями чаще 1-2 раз в год. При развитии тромбофлебита и внутричерепных осложнений без экстренной терапии летальность достигает 9%. С профилактической целью необходимо соблюдать гигиену кожи, обеспечить коррекцию хронических болезней и иммунных нарушений.
1. Структура и особенности течения фурункула лица в детском возрасте/ Р.О. Фалчари// Актуальные проблемы экспериментальной и клинической медицины. — 2017.
4. Принципы диагностики и лечения хронического рецидивирующего фурункулеза/ Н.Х. Сетдикова, К.С. Манько, Т.В. Латышева// Лечащий врач. — 2005.
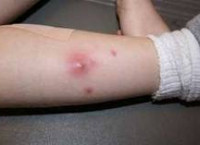
Абсцесс мягких тканей — это расположенная в мышцах или подкожной жировой клетчатке, отграниченная от окружающих тканей и заполненная гнойным содержимым полость. Характеризуется наличием отека, гиперемии, болезненности кожи и симптома флюктуации в зоне поражения. Сопровождается общесоматическими изменениями: головной болью, гипертермией, недомоганием, расстройством сна. Обследование включает осмотр, УЗИ, рентгенографию, диагностическую пункцию абсцесса и бактериологическое исследование его содержимого. После формирования абсцесса производится его вскрытие с последующим послеоперационным дренированием и промыванием растворами антисептиков.
МКБ-10


Общие сведения
Абсцесс мягких тканей отличается от других гнойно-воспалительных заболеваний наличием инфильтративной капсулы (пиогенной мембраны). Капсула ограничивает абсцесс от близлежащих анатомических структур и препятствует распространению гнойного процесса. Однако накопление значительного количества гнойного экссудата, увеличение абсцесса и истончение его капсулы могут привести к прорыву с выходом гнойного содержимого в окружающую клетчатку или межмышечные пространства и развитием разлитого гнойного воспаления — флегмоны.

Причины
Абсцесс мягких тканей обусловлен попаданием в ткани гноеродных микроорганизмов. Примерно в четверти случаев патология вызвана стафилококковой инфекцией. Возбудителями также могут являться стрептококки, кишечная палочка, протей, синегнойная палочка, клостридии и пр. патогенные микроорганизмы. Зачастую отмечается полимикробная этиология. При костном туберкулезе может наблюдаться «холодный» абсцесс, вызванный микобактериями. Основные причины заболевания:
- Травматические повреждения. Проникновение гноеродных микроорганизмов чаще происходит при нарушении целостности кожного покрова в результате ранений, травм, микротравм, ожогов, отморожений, открытых переломов.
- Отдаленные очаги инфекции. Абсцесс мягких тканей может возникать при распространении микроорганизмов лимфогенным и гематогенным путем из имеющихся в организме гнойных очагов, например, фурункула, карбункула, пиодермии и пр.
- Врачебные манипуляции. Инфицирование может произойти ятрогенным путем при проведении инъекции инфицированной иглой.
- Разъедающие жидкости. В редких случаях наблюдается асептический абсцесс, возникающий в результате попадания в ткани вызывающих их некроз жидкостей (керосин, бензин и др.).
Факторы риска
По наблюдениям специалистов в сфере гнойной хирургии, благоприятствующим фоном является:
- наличие в организме очага хронической инфекции (синусит, хронический тонзиллит, фарингит);
- длительно протекающее заболевание желудочно-кишечного тракта (гастроэнтерит, энтерит, колит);
- расстройства периферического кровообращения (при атеросклерозе, варикозе, посттромбофлебитической болезни);
- обменные нарушения (ожирение, гипотиреоз, авитаминоз).
Особенно значимую роль в развитии и прогрессировании гнойного процесса играет сахарный диабет с выраженной ангиопатией.

КТ живота и таза. Ограниченное гиподенсное скопление жидкости в толще левой подвздошно-поясничной мышцы (псоас-абсцесс).
Симптомы
Абсцесс мягких тканей характеризуется наличием местных и общесоматических симптомов. К местным признакам относится болезненность, припухлость и покраснение участка кожи, расположенного над абсцессом. Надавливание в пораженной области вызывает усиление боли. При поверхностном расположении местная симптоматика отчетливо выражена. Через несколько дней появляется симптом флюктуации, свидетельствующий о скоплении жидкого содержимого внутри воспалительного очага.
При глубоко расположенном абсцессе местные симптомы не так заметны, флюктуация отсутствует, на первый план выходят изменения в общем состоянии больного. Общесоматические признаки неспецифичны. Пациенты отмечают повышенную утомляемость, периодическую головную боль, разбитость, нарушение сна, подъем температуры тела, которая может достигать 39-40° С и сопровождаться ознобом.
Осложнения
Возможно распространение гнойного процесса с развитием сепсиса, представляющего угрозу для жизни больного. Другими осложнениями абсцесса являются:
- флегмоны мягких тканей, распространяющиеся по межмышечным и клетчаточным пространствам;
- гнойное расплавление стенки близлежащего крупного сосуда с возникновением кровотечения;
- вовлечение в процесс нервного ствола с формированием неврита;
- распространение процесса на твердые структуры с развитием остеомиелита близлежащей кости.
Диагностика
В ходе консультации гнойный хирург обращает внимание на наличие в анамнезе указания на появление воспалительных симптомов после перенесенной травмы, ранения или инъекции. Для выявления фоновых заболеваний по показаниям привлекают терапевта и других специалистов. План обследования включает следующие диагностические процедуры:
- Объективный осмотр. Поверхностно расположенный абсцесс мягких тканей легко выявляется при осмотре пораженной области. Определяется локальная резкая болезненность, отек, гиперемия и гипертермия, в ряде случаев выявляется флюктуация.
- Дополнительные исследования. Глубокие абсцессы требуют назначения УЗИ мягких тканей и диагностической пункции. Полученный материал подвергают бактериологическому исследованию для определения чувствительности гноеродной микрофлоры к антибиотикам. При подозрении на «холодный» абсцесс производят рентгенологическое обследование пораженной области и ПЦР-диагностику туберкулеза.

Лечение абсцесса мягких тканей
Основной метод лечения – оперативный. Тактика определяется локализацией, объемом и стадией гнойного процесса, наличием или отсутствием осложнений. При небольших поверхностных абсцессах возможно амбулаторное наблюдение. Госпитализация необходима при рецидивировании, наличии осложнений и тяжелых фоновых заболеваний, выявлении анаэробной инфекции, высоком риске распространения гнойного воспаления при расположении абсцесса на лице, вблизи крупных сосудов и нервов.
Консервативная терапия
В начальной стадии рекомендованы консервативные мероприятия: противовоспалительные средства и УВЧ. В последующем медикаментозную терапию применяют в дополнение к хирургическому лечению. Назначают антибиотики широкого спектра действия, после получения результатов бакисследования схему корректируют с учетом чувствительности возбудителя. При генерализации инфекции необходимо проведение массивной антибактериальной терапии, дезинтоксикационных, инфузионных и симптоматических лечебных мероприятий.
Хирургическое лечение
Сформировавшийся абсцесс мягких тканей подлежит обязательному оперативному лечению. Вскрытие и дренирование обычно проводится хирургом в амбулаторной операционной. В хирургии в настоящее время применяется открытое и закрытое оперативное лечение абсцесса. Закрытое вмешательство производится через небольшой разрез, включает кюретаж стенок и аспирацию содержимого абсцесса, использование двупросветной трубки для дренирования, активную аспирацию и промывание полости после операции.
Открытый способ лечения предусматривает опорожнение и промывание абсцесса антисептиком после его широкого рассечения, дренирование при помощи широких полосок, ежедневный послеоперационный туалет полости абсцесса и перевязки. Швы не накладывают. После санации очага и формирования грануляций применяют мазевые повязки. Рана заживает вторичным натяжением.
Прогноз и профилактика
При своевременном адекватном лечении прогноз благоприятный. Позднее обращение за медицинской помощью может стать причиной развития опасных осложнений. Предупреждение образования абсцесса заключается в соблюдении правил асептики и техники выполнения инъекций, применении только одноразовых шприцев и игл, своевременном лечении гнойных процессов различной локализации, повышении неспецифической резистентности организма, адекватной тщательной первичной обработке ран при травматических повреждениях.
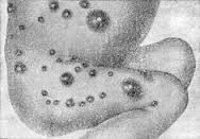
Псевдофурункулез (множественные абсцессы у детей) — гнойное поражение потовых желез, развивающееся при проникновении в них стафилококков или других возбудителей. Инфекционный процесс при псевдофурункулезе захватывает не только протоки потовых желез, а и их клубочки. Характерно появление в подкожной клетчатке плотных узелков, кожа над которыми имеет здоровый вид. Постепенно узелки увеличиваются и размягчаются, затем происходит их вскрытие. Диагностика псевдофурункулеза основана на результатах дерматологического осмотра и бактериологического исследования отделяемого узлов. Лечение проводится в стационаре с применением антибиотиков, детоксицирующих растворов, иммунокорректоров и местных средств.
Общие сведения
Псевдофурункулезом болеют в основном новорожденные и дети до года. К заболеванию псевдофурункулезом предрасположены ослабленные дети с гипотрофией, рахитом, нарушениями иммунитета, анемией, гиповитаминозами. У взрослых заболевание встречается крайне редко. Название «псевдофурункулез» болезнь получила благодаря схожей с фурункулезом симптоматике. При этом у элементов псевдофурункулеза отсутствуют характерные для фурункулов некротические стержни. Второе название — псевдофурункулез Фингера — по имени ученого, исследовавшего это заболевание.
Клиническая дерматология относит псевдофурункулез к группе гнойно-воспалительных заболеваний кожи — пиодермиям. Наиболее часто инфекционным агентом при псевдофурункулезе выступает золотистый стафилококк. В ряде случаев высевается протей, гемолитический стафилококк, кишечная палочка и др. флора. Инфицированию потовых желез способствует неправильный уход за грудничком, грязное белье и одежда, повышенная потливость, перегревание, диарея, инфекционные заболевания.

Симптомы псевдофурункулеза
В некоторых случаях инфекционный процесс поражает только устья выводных протоков потовых желез с развитием перипорита. При этом на коже образуются небольшие поверхностные пустулы, после разрешения которых остаются корочки, со временем отпадающие без образования рубцов или гиперпигментаций.
Однако чаще происходит полное поражение потовых желез. Появляются подкожные узелки, отличающиеся плотной консистенцией. В начале развития псевдофурункулеза кожа над узелками имеет здоровый вид. Постепенно узелки увеличиваются в размерах, достигая диаметра лесного (иногда грецкого) ореха. Кожа над ними приобретает красно-синюшний цвет. Происходит размягчение узлов с характерным симптомом флюктуации при их прощупывании. Кожа на верхушках таких узлов истончается и прорывается с истечением гнойного содержимого желто-зеленого цвета. Заживление происходит с образованием рубца.
Обычно при псевдофурункулезе отмечается поражение тех участков кожи, которые непосредственно прикасаются к постели. Это спина, бедра, ягодицы, затылок и волосистая часть головы. Появление десяти и более узлов псевдофурункулеза говорит о генерализованном процессе, при котором возможны изменения в общем состоянии ребенка: повышение температуры, интоксикация, снижение аппетита.
У истощенных и ослабленных детей псевдофурункулез имеет генерализованный характер и рецидивирующее течение с появлением новых элементов через 10-20 дней. У таких детей псевдофурункулез может осложниться развитием конъюнктивита, отита, гайморита, флегмоны, пневмонии. В тяжелых случаях возможен гнойный менингит, остеомиелит, сепсис.
Диагностика псевдофурункулеза
Диагностику заболевания проводит дерматолог. Врач полагается на характерные клинические проявления заболевания и возраст пациента. Дерматологический осмотр выявляет типичную картину псевдофурункулеза: симптом флюктуации при пальпации самых крупных узлов и отсутствие видимых изменений кожи над другими элементами. Определение вида возбудителя проводят путем бакпосева отделяемого узлов.
Дифференциальный диагноз псевдофурункулеза проводится с фурункулезом, гидраденитом, скрофулодермой (колликвативным туберкулезом). Для фурункулеза характерно наличие некротического стержня в центре фурункула, что не наблюдается при псевдофурункулезе. Гидраденит обычно не встречается у детей грудного возраста и имеет типичную локализацию (подмышечные впадины, паховая область). Скрофулодермой редко заболевают дети до года. Для нее типично медленное развитие процесса, вскрытие узлов с образованием свищевых ходов и изъязвлений, мостикообразное рубцевание.
Лечение и профилактика псевдофурункулеза
Псевдофурункулез требует стационарного лечения. Обязательно проведение антибиотикотерапии (гентамицин, пенициллин, цефотаксим, цефазолин) с учетом данных антибиотикограммы. Для профилактики дисбактериоза наряду с антибиотиками назначают пробиотики. При симптомах интоксикации проводят капельное введение декстрана, альбумина, солевых растворов или нативной плазмы. Применяют витаминотерапию, общеукрепляющие средства и иммунные препараты: стафилококковый анатоксин, гамма-глобулин, антистафилококковую плазму.
В местной терапии используют растворы анилиновых красителей, мази с антибиотиками, «Левомеколь», ихтиоловую мазь. Кожу вокруг узлов обрабатывают камфорным спиртом. Проводят УВЧ-терапию. В некоторых случаях при псевдофурункулезе может потребоваться хирургическое вскрытие и дренирование флюктуирующих узлов.
Профилактика псевдофурункулеза заключается в регулярной смене пеленок, их проглаживании после стирки, соблюдении гигиенических правил в уходе за грудничком, избегании перегрева ребенка, правильном вскармливании.
Абсцесс – ограниченное капсулой скопление гноя, возникающее при острой или хронической очаговой инфекции и приводящее к тканевой деструкции в очаге (нередко с перифокальным отеком). Абсцессы кожи и подкожной клетчатки: фурункул, карбункул. Чаще всего возбудителем является Staphylococcus aureus.
Фурункул – острое гнойно-некротическое воспаление волосяного фолликула и окружающих его тканей. В дальнейшем воспаление переходит на сальную железу и окружающую соединительную ткань. Наиболее часто наблюдается на участках кожи, подвергающихся загрязнению (предплечья, тыл кисти) и трению (задняя поверхность шеи, поясница, ягодичная область, бедра). Вызывается чаще Staphylococcus aureus, реже Staphylococcus pyogenes albus.
Фурункулез – это хроническое заболевание, при котором на различных участках кожи возникают множественные фурункулы.
Карбункул – острое гнойно-некротическое воспаление нескольких волосяных фолликулов и сальных желез с образованием обширного некроза кожи и подкожной клетчатки. Карбункул чаще развивается на задней поверхности шеи, межлопаточной и лопаточной областях, на пояснице, ягодицах, реже на конечностях. Возбудители – Staphylococcus aureus или стафилострептококковая инфекция, реже стрептококк.
ВВОДНАЯ ЧАСТЬ
Код(ы) МКБ-10:
| МКБ-10 | |
| Код | Название |
| L 02 | Абсцесс кожи, фурункул и карбункул |
Дата разработки/пересмотра протокола: 2014 год (пересмотр 2018 г.)
Сокращения, используемые в протоколе:
| УЗИ | – | ультразвуковое исследование |
| ЭКГ | – | электрокардиография |
| СОЭ | – | скорость оседания эритроцитов |
| ПМСП | – | первичная медико-санитарная помощь |
| АО | – | акционерное общество |
Пользователи протокола: хирурги, врачи/фельдшеры скорой медицинской помощи.
Категория пациентов: взрослые.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортных или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты, которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая фармацевтическая практика. |
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ
Жалобы:
Жалобы на болезненную припухлость и покраснение кожи, чувство жара, распирания в очаге поражения.
Наиболее частая локализация – места, подвергающиеся загрязнению (лицо) и трению (задняя поверхность шеи, поясница, ягодицы, задняя поверхность бедер)
- повышение общей температуры тела;
- тошнота и рвота;
- потеря аппетита;
- сильная головная боль;
- бессонница;
- локальная боль и температура.
Инкубационный период от 3 до 5 дней.
Абсцесс:
─ в начальной стадии определяется разлитой болезненный инфильтрат горячей на ощупь гиперемированной кожи и подкожной клетчатки;
─ через 3 - 4 дня в центре его появляется флюктуация, кожа в центре инфильтрата становится более тонкая и темная, а границы его – более четкие;
─ на 4 - 7 сутки происходит вскрытие абсцесса, как правило, в центре участка флюктуации и отторжение жидкого гноя. При этом болезненность уменьшается, гиперемия приобретает синюшные или буроватые оттенки, а инфильтрат – четкие границы (формируется пиогенная мембрана);
─ после заживления остается втянутый рубец.
Фурункул:
─ стадия серозного инфильтрата - на 1 – 2 сутки заболевания формируется болезненный конусовидный инфильтрат на фоне интенсивной гиперемии 1 – 2 см в диаметре с нечеткими границами;
─ гнойно-некротическая стадия – на 3 – 4 сутки на вершине инфильтрата появляется пустула с некротической вершиной («некротический стержень») в центре;
─ стадия отторжения некротического стержня – на 4-6 сутки происходит гнойное расплавление инфильтрата и некротизированные ткани в виде стержня отторгаются, оставляя после себя кратерообразную рану. Боли, отек и гиперемия уменьшаются. Кожа вокруг раны приобретает синюшные или буроватые оттенки.
─ после заживления на месте фурункула остается втянутый рубец.
Карбункул – в целом стадийность кожного процесса аналогична таковой при фурункуле, однако при карбункуле инфильтрат крупнее за счет формирования нескольких сгруппированных гнойно-некротических стержней. После их отторжения остается обширная медленно заживающая язва неправильной формы с неровным дном. Рубец на месте язвы крупный грубый втянутый, имеет «мозаичный» вид.
· Волосы и ногти не поражены.
· Общие симптомы – лихорадка, лимфаденопатия.
· Осложнения: лимфаденит, тромбоз венозных синусов твердой мозговой оболочки, менингит, сепсис
Физикальное обследование:
Фурункул: болезненный конусовидный инфильтрат с формирующимся гнойным стержнем, на вершине инфильтрата отмечается небольшое скопление гноя с черной точкой (некроз) в центре. Пустула обычно прорывается и подсыхает, а на 3-7 сутки инфильтрат гнойно расплавляется и некротизированные ткани в виде стержня вместе с остатками волоса выделяются с гноем.
Карбункул: вначале появляется небольшой воспалительный инфильтрат с поверхностной пустулой, который быстро увеличивается в размере. Напряжение тканей приводит к возникновению резких болей при пальпации, а также распирающей, рвущей, самостоятельной боли. Кожа в области инфильтрата приобретает базовый оттенок,напряжена, отечна. Эпидермис над очагом некроза прорывается в нескольких местах, образуется несколько отверстий ("сито"), из которых выделяется густой зеленовато-серый гной. В отверстиях видны некротизированные ткани. Отдельные отверстия сливаются, образуя большой дефект в коже, через который вытекает много гноя и отторгаются некротические ткани.
Абсцесс: на коже заметно образование, заполненное жидким содержимым. Отмечается флуктуация. Кожа гиперемирована, выражен отек и болезненность. Могут отмечаться увеличение регионарных лимфатических узлов.
Читайте также:

