Может быть при аппендиците сыпь
Обновлено: 19.05.2024
Аппендицит – острое воспаление слепой кишки, поражающее ее червеобразный отросток (аппендикс). Этот анатомический орган не является рудиментом, как считалось раньше. Он несет иммунную функцию и участвует в формировании кишечной микробиоты, поэтому недавняя «мода» на профилактическую аппендэктомию не имела под собой реальной клинической почвы. Тем не менее при воспалении аппендикса с ним необходимо расставаться хирургическим путем.
Заболевание имеет инфекционное происхождение, развивается быстро и требует неотложной хирургической помощи. Острый аппендицит находится в группе 7 нозологических форм, объединенных в симптомокомплекс «Острый живот», занимая в его структуре долю в 27,7% [1]. Частота встречаемости острого аппендицита в Европе составляет 12 случаев на 100 человек, ежегодно в России проводится более 220000 операций, а летальность составляет 0,13% [2].
Аппендицит может случиться с человеком любого возраста и пола, ранее преимущественно у лиц от 10 до 19 лет, но в последние годы заболеваемость аппендицитом увеличилась в возрастной группе от 30 до 69 лет [1].
Острый аппендицит может быть катаральным (простым, без осложнений), гангренозным, флегмонозным, с эмпиемой аппендикса, первичным или вторичным.
Причины аппендицита
Воспалительный процесс обычно связан с наличием инфекции, преимущественно бактериального происхождения.
- каловые камни;
- снижение пассажа по кишечнику с застоем кала;
- глисты;
- новообразования;
- тромбоз аппендикулярной артерии.
Симптомы аппендицита
- рвота и тошнота, в основном, в первые часы болезни;
- боли в животе;
- сухость во рту, обложенный язык;
- отсутствие аппетита;
- принятие позы эмбриона (свернувшись «калачиком» на больном боку);
- отставание правой стороны живота при дыхании;
- боль в правой нижней части живота при поднимании прямой ноги вверх из положения на левом боку;
- боль при нажатии между пупком и подвздошной костью;
- боль при отпускании ладони после надавливания на живот.
- справа вниз от пупка;
- правое подреберье;
- ближе к срединной линии справа от пупка;
- в правой нижней части живота, ближе к мочевому пузырю;
- иногда боль отдает в правый тазобедренный сустав и правое бедро;
- изредка при аппендиците болит слева от пупка или в области желудка.
Наибольшую проблему представляют атипичные формы аппендицита. Около трети случаев протекают без традиционных признаков аппендицита, маскирующегося под иные заболевания, что особенно актуально для женщин фертильного возраста. Могут присоединяться расстройства мочеиспускания, заболевания желчного пузыря, понос, очень высокая температура тела, гинекологические заболевания.
- разрыв червеобразного отростка;
- аппендикулярный инфильтрат или абсцесс (нагноение червеобразного отростка);
- забрюшинная флегмона (нагноение в забрюшинном пространстве);
- перитонит (воспаление брюшины);
- пилефлебит (воспаление вен слепой кишки);
- сепсис (заражение крови).
Отсутствие лечения также приводит к летальному исходу, сам по себе аппендицит пройти не может. Увеличивает риск смерти и позднее обращение. В Санкт-Петербурге, например, в первые сутки обращаются к врачу лишь 67% больных с аппендицитом [1].
Аппендицит у детей
Наибольшая заболеваемость приходится на возраст от 9 до 12 лет, а в целом острый аппендицит случается у 3-6 из 1000 детей [3]. Аппендицит у детей старше 3 лет протекает практически так же, как и у взрослых.
- длительная локализация боли в эпигастрии, затем – по всем отделам живота;
- запор или многократный понос;
- многократная рвота;
- беспокойство, плач, отсутствие аппетита;
- лихорадка до 39 °С;
- небольшое вздутие живота, постоянное напряжение мышц брюшной стенки.
Диагностика аппендицита
- В первую очередь требуется консультация хирурга в первый час госпитализации. Используют специальные диагностические шкалы (AAS, Альварадо, RIPASA).
- При аппендиците у женщин нужна консультация гинеколога.
- При дизурии – консультация уролога.
- УЗИ брюшной полости.
- КТ брюшной полости (беременным при аппендиците вместо КТ делают УЗИ или МРТ).
- Диагностическая лапароскопия – малоинвазивное вмешательство, при котором через небольшой надрез лапароскопом осматривается брюшная полость. Обнаружив признаки аппендицита, переходят к лапароскопической аппендэктомии.
Анализы при аппендиците
-
(показывает признаки воспаления в виде увеличения СОЭ, С-реактивного белка, лейкоцитоза, нейтрофилеза). (для дифференциального диагноза). (в том числе панкреатической) – этот фермент позволяет выявить воспаление органов брюшной полости. . .
Лечение аппендицита
В подавляющем большинстве случаев при остром аппендиците необходима операция. Лишь при аппендикулярном инфильтрате и иногда при беременности начинают с консервативной терапии, то есть внутривенного введения антибиотиков (амоксиклав или цефотаксим с метронидазолом, тигециклин, эртапенем) в течение 2-х суток.
Перед операцией проводят медикаментозную подготовку (устраняют водно-электролитные нарушения, проводят антибиотикотерапию, снимают интоксикацию и боль, проводят профилактику тромбоза).
Удаление аппендицита – аппендэктомия – выполняется как полостная или лапароскопическая операция.
- большом весе;
- возрасте старше 50 лет;
- онкологических заболеваниях;
- инфаркте и инсульте в анамнезе;
- варикозной болезни;
- СКВ и эритремии;
- послеродовом периоде;
- травмах;
- приеме гормональных контрацептивов.
Восстановление после удаления аппендицита
При неосложненном аппендиците восстановление происходит быстро, осложнения предполагают больший срок госпитализации и более длительный период послеоперационной реабилитации.
Факторы, способствующие раннему восстановлению: ранняя диагностика и своевременная операция, отсутствие сопутствующих заболеваний, молодой возраст, отсутствие осложнений.
Факторы риска: поздняя госпитализация, ожирение, пожилой и старческий возраст, перитонит, сепсис, множественные сопутствующие заболевания.
Аппендицит может начаться в самый неподходящий момент: во время похода или круиза в открытом море. Главное при этом - вовремя узнать болезнь и обратиться за помощью к врачу.
Что это такое?
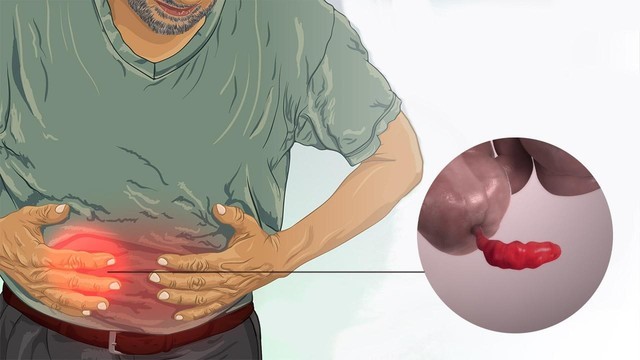
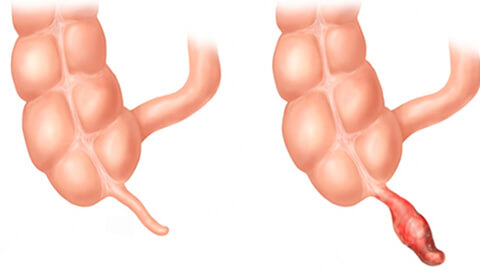
Аппендицит – это острое воспаление придатка слепой кишки, также известного как аппендикс (рис. 1).
Аппендицит всегда заявляет о себе неожиданно. Это не тот случай, когда острым проявлениям болезни предшествует так называемый продромальный период. Если болит аппендикс, пациенту может понадобиться экстренная помощь.
Среди острых хирургических заболеваний брюшной полости аппендицит занимает почетное первое место – 89% от общего числа. Чаще всего он встречается у молодых людей в возрасте 15-30 лет, причем женщины больше подвержены этой патологии. Однако это не означает, что взрослые и пожилые люди не страдают от этого заболевания – он может возникнуть и в 50, и даже в 70 лет. Пусть подобные случаи редки, все же они встречаются, а опасность для здоровья при этом намного выше, ведь чем человек старше, тем больше у него сопутствующих заболеваний, тормозящих процесс выздоровления.
Причины
На сегодняшний день специалисты не могут с полной уверенностью утверждать, что именно является пусковым механизмом воспаления аппендикса.
Принято считать, что главной причиной воспаления аппендикса является закупорка его просвета, в результате чего происходит скопление слизи и ее последующее инфицирование.
Роль наследственной предрасположенности к аппендициту пока изучена недостаточно хорошо. Однако уже сейчас некоторые отечественные и зарубежные специалисты, основываясь на своих клинических наблюдениях, выдвигают предположение, что генетические факторы все же могут способствовать развитию аппендицита. Кроме того, существуют такие врожденные особенности, как изгибы или сужение червеобразного отростка — они могут вызывать застойные явления и воспалительные процессы.
Существуют и менее популярные, но все же принятые к рассмотрению в широких научных кругах теории, затрагивающие возможные причины аппендицита:
- Сосудистая. Есть предположение, что системные васкулиты и другие заболевания сосудов, приводящие к нарушению кровоснабжения слепой кишки, могут стать причиной воспаления червеобразного отростка.
- Эндокринная. Слизистая оболочка толстого кишечника содержит т.н. энтерохромаффинные клетки, которые выделяют вещества, способствующие воспалительным процессам. Именно в аппендиксе таких клеток очень много, поэтому теория считается жизнеспособной.
- Инфекционная. Многие ученые полагают, что инфекционные заболевания (например, амёбиаз или брюшной тиф) способны вызывать воспаление аппендикса. Правда, пока никто не может внятно объяснить, какие именно бактерии можно отнести к специфическим возбудителям аппендицита.
Виды болезни
Чаще всего аппендицит имеет острое течение. Некоторые ученые настаивают на возможности развития хронического аппендицита у пациентов, ранее не переносивших острую форму болезни, однако это утверждение до сих пор остается предметом споров в научных кругах.
Таким образом, клиническая классификация включает следующие виды аппендицита:
- Острый неосложненный.
- Острый осложненный (об осложнениях читайте в следующем разделе статьи).
- Хронический.
Острый аппендицит, в свою очередь, принято классифицировать по характеру патологических изменений в тканях, определяемых при гистологическом исследовании.
Такая классификация называется клинико-морфологической и разделяет острую форму аппендицита на следующие виды:
- Катаральный. Наиболее распространенный и при этом наименее опасный вид аппендицита, при котором воспаляется только слизистая оболочка червеобразного отростка. Приступ начинается с разлитой боли в верхней части живота, которая через несколько часов смещается в правую подвздошную область. Живот не напряжен и принимает участие в дыхательных движениях. Температура может быть нормальной, но чаще отмечается повышение примерно до 37,5 С о .
- Гнойный (флегмонозный). Очаги гнойного воспаления охватывают весь аппендикс, при этом он существенно увеличивается в размерах, отмечается отек стенок кишечника. Может возникнуть воспаление брюшины (перитонит). Основной признак — боли в правой подвздошной области с постоянно усиливающейся интенсивностью. Язык обложен, отмечается рвота (иногда — многократная). Мышцы живота умеренно напряжены.
- Гангренозный. Отмечается обширный некроз стенок аппендикса, а его цвет становится черно-зеленым. Клиническая картина напоминает флегмонозный аппендицит, но интенсивность боли обычно меньше, поскольку многие нервные окончания в аппендиксе к этому времени отмирает. Пульс слабого наполнения, часто наблюдается озноб.
- Перфоративный. В стенке червеобразного отростка образуется прободное отверстие, что чревато попаданием гнойного содержимого в брюшную полость. Интенсивные боли спустя несколько часов ослабевают, но вскоре возобновляются, причем уже по всему животу. Отмечается жар, тошнота, но сам больной почти не предъявляет жалоб. Это объясняется эйфорией на фоне выраженной общей интоксикации. Мышцы живота напряжены и не принимают участия в дыхательных движениях.
Чем опасен аппендицит: осложнения
Отсутствие своевременной медицинской помощи может привести к перфорации (разрыву стенки) аппендикса и развитию опасных для жизни осложнений:
- перитонит (воспаление брюшины),
- гнойное воспаление тканей — абсцессы (поддиафрагмальные, межкишечные, забрюшинные, периапендикулярные, печеночные),
- пилефлебит (воспаление и тромбоз воротной вены),
- сепсис (распространение инфекции по всему организму).
Все перечисленные состояния сопровождаются тяжелой клинической картиной: невыносимая боль в животе, высокая температура, рвота, спутанное сознание. При отсутствии неотложной медицинской помощи наступает смерть.
Симптомы аппендицита
Для острого аппендицита характерно острое начало. Обычно симптомы появляются ночью или ранним утром, при этом клиническая картина разворачивается стремительно. Первый признак — появление разлитой тянущей боли в верхней части живота (эпигастральная область). По мере усиления болевые ощущения становятся резкими и пульсирующими, перемещаясь при этом в нижнюю правую часть живота. К общим симптомам «острого живота» относят (рис. 2):
- повышение температуры (обычно до 37,5 С о , но при осложненных формах отмечается повышение до 40 С о ),
- тошнота и рвота,
- сухость во рту,
- отсутствие аппетита,
- нарушения стула (возможны как запоры, так и диарея),
- учащенное сердцебиение,
- сероватый налет на языке,
- вздутие живота и метеоризм.
У аппендицита существует несколько специфических симптомов, которые позволяют отличить его от других заболеваний:
- симптом Бартомье-Михельсона – боль при пальпации слепой кишки усиливается, если пациент лежит на левом боку,
- симптом Воскресенского – врач кончиками пальцев делает быстрое и легкое скользящее движение сверху вниз по направлению к правой подвздошной области, при этом боль усиливается в конечной точке движения,
- симптом Долинова – усиление болевых ощущений в правой нижней части живота при его втягивании,
- симптом Волковича-Кохера – сначала боль возникает в верхней части живота, а спустя несколько часов перемещается в правую подвздошную область,
- симптом Крымова-Думбадзе – усиление болевых ощущений при пальпации пупочного кольца,
- симптом Раздольского (Менделя-Раздольского) – перкуссия брюшной стенки сопровождается усилением боли в правой подвздошной области,
- симптом Ситковского – возникновение или усиление болей в правой нижней части живота, если пациент лежит на левом боку,
- симптом Ровзинга – возникновение или усиление интенсивности болевых ощущений в правой нижней части живота при сдавлении сигмовидной кишки и толчкообразном давлении на нисходящий отдел ободочной кишки.
Рак аппендикса обычно не вызывает никаких симптомов, пока болезнь не перейдет в запущенную стадию. Большая опухоль может провоцировать вздутие живота. Боль может появиться, если рак перейдет на ткани брюшной полости.
Злокачественная опухоль может развиться и одновременно с острым аппендицитом. Обычно ее обнаруживают после удаления аппендикса. Рак также могут найти случайно при плановом осмотре или диагностических процедурах, нацеленных на выявление других патологий. Диагностика рака включает биопсию, УЗИ и МРТ.
Среди факторов риска для развития рака аппендикса:
- курение,
- наличие гастрита и некоторых других заболеваний ЖКТ,
- случаи рака аппендикса у родственников,
- возраст (риск развития рака увеличивается с годами).
С какой стороны болит?
Как правило, боли при аппендиците локализуются в нижней правой части живота, поскольку именно там находится аппендикс — между пупком и правой подвздошной костью (рис. 3).
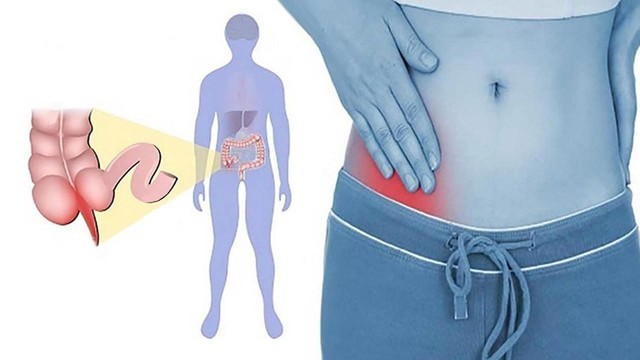
Рисунок 3. Боль при аппендиците обычно сильнее всего в месте воспаления — внизу живота с правой стороны. Источник: СС0 Public Domain
Однако в редких случаях боль отмечается с левой стороны. Причин у этого феномена сразу несколько:
- Излишняя подвижность ободочной кишки.
- Иррадиация. Аппендицит известен тем, что при надавливании на живот боль может отдавать в любую часть живота (в том числе – влево).
- Зеркальное расположение внутренних органов (то есть органы, которые в норме должны находиться справа, располагаются с левой стороны, и наоборот).
Характер боли
В начале боль при аппендиците может быть разлитая, тянущая. Позднее, по мере развития болезни, она становится резкой и пульсирующей. В редких случаях боль появляется внезапно, одновременно с приступами не приносящей облегчения рвоты и скачками температуры.
Как отличить от других заболеваний?
Боль, возникшая из-за воспаления аппендикса, обычно становится сильнее во время кашля и чихания, при движении и дыхании. Существует также характерное для аппендицита явление, которое получило название «симптом Образцова» — усиление болевых ощущений, когда больной в положении стоя поднимает правую ногу.
Характерная особенность аппендицита, позволяющая отличить его от других заболеваний брюшной полости – боль стихает, если принять позу лежа на боку с подтянутыми к животу коленями.
Диагностика
Диагностические мероприятия начинаются с пальпации. При надавливании на живот справа и резком убирании руки боль усиливается – это называют симптомом Щеткина-Блюмберга.
- Анализ крови (о наличии аппендицита говорит повышенное содержание лейкоцитов и незрелых нейтрофилов).
- Анализ мочи (проводят, чтобы убедиться, что причина боли — не заболевание мочевыделительной системы).
- Ультразвуковое исследование брюшной полости.
- Компьютерная томография.
- Рентгенография.
В сомнительных случаях врач может назначить диагностическую лапароскопию: через надрез в брюшной стенке вводится эндоскоп, при помощи которого производится прямой осмотр аппендикса. Эту процедуру относят к диагностическим операциям, но точность исследования стремится к 100%.
Лечение
Как правило, аппендицит лечится хирургически — при подтверждении диагноза аппендикс удаляют.
Неотложная помощь
Если все симптомы указывают на аппендицит, не нужно предпринимать самостоятельных попыток облегчить состояние, единственно верное решение — вызов скорой медицинской помощи. Тепловые процедуры строго противопоказаны (то есть грелку прикладывать нельзя).
Важно! При подозрении на острый аппендицит нужно срочно звонить в скорую помощь по номеру 103. Если приступ начался вдали от города, можно позвонить в единую службу спасения по номеру 112.
До приезда бригады скорой помощи нельзя принимать обезболивающие препараты. Больному придется запастись терпением, поскольку обезболивание может изменить клиническую картину и затруднит диагностику. Запрещено принимать пищу (в редких случаях при аппендиците может усиливаться аппетит), не рекомендуют даже пить. Если мучает сильная жажда, можно сделать пару небольших глотков воды, но не более.
Важно! Больной не должен передвигаться самостоятельно – любая физическая нагрузка может спровоцировать разрыв аппендикса.
Как проходит операция
Стандартная операция по удалению аппендикса проходит под общим наркозом и длится в среднем 40-50 минут. При классической аппендэктомии делается надрез 6-8 см в правой подвздошной области, ткани раздвигают при помощи специальных инструментов. Хирург извлекает наружу часть слепой кишки и удаляет аппендикс, после чего ушивает сосуды и ткани.
При лапароскопическом удалении аппендикса производят проколы брюшной стенки . В одно отверстие врач вводит эндоскоп, который помогает ему контролировать ход операции. В два других отверстия вводятся хирургические инструменты (рис. 4).
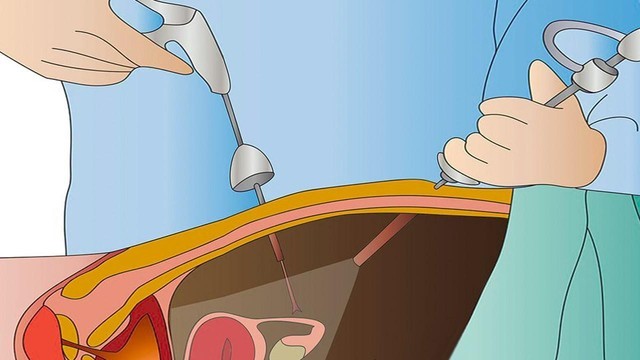
Рисунок 4. Лапароскопическое удаление аппендикса травмирует ткани в наименьшей степени. Источник: СС0 Public Domain
В случае разрыва аппендикса и развития перитонита необходима более сложная операция – срединная лапаротомия (длина разреза – примерно 10 см) с санацией брюшной полости, осуществляемой при помощи дренажных приспособлений. В послеоперационном периоде больному необходимо пройти курс антибиотиков широкого спектра действия.
Медикаментозная терапия
Отечественные специалисты считают медикаментозное лечение аппендицита малоэффективным. В Европе подход несколько отличается: при обострении аппендицита врач сначала назначает курс антибиотиков, и только если он не помог, больного отправляют на операцию. Российские хирурги считают такой подход неоправданно рискованным, поскольку промедление с оперативным удалением аппендикса может привести к развитию осложнений и даже — летальному исходу.
Профилактика
Чтобы снизить вероятность острого аппендицита, следует придерживаться следующих правил:
- включать в рацион достаточное количество клетчатки для профилактики запоров и гнилостных процессов в кишечнике,
- избегать бесконтрольного употребления антибиотиков, чтобы не допустить развития дисбактериоза,
- повышать иммунитет: вести активный образ жизни, избегать вредных привычек, регулярно принимать витаминные комплексы,
Раньше за рубежом практиковалась профилактическая аппендэктомия – американские врачи удаляли детям аппендиксы с таким же рвением, как советские врачи вырезали детям гланды при малейших признаках простуды. Однако сейчас от этой практики отказались, поскольку после профилактической аппендэктомии дети страдали от регулярных расстройств пищеварения и были подвержены частым простудам из-за ослабления иммунитета.
Заключение
Таким образом, для профилактики аппендицита важно употреблять достаточное количество клетчатки, повышать защитные силы организма и избегать вредных привычек. Как правило, воспаление червеобразного отростка развивается стремительно, поэтому при подозрении на аппендицит следует без промедления вызвать бригаду скорой помощи. При своевременном обращении к врачу прогноз благоприятный.
Аппендицит — воспаление червеобразного отростка (аппендикса). Эта патология является одной из самых распространенных среди заболеваний органов желудочно-кишечного тракта. По статистике аппендицит развивается у 5-10% всех жителей планеты.
Медики не могут предсказать вероятность его возникновения у конкретного пациента, поэтому в профилактических диагностических исследованиях нет особого смысла. Данная патология способна внезапно развиться у человека любого возраста и пола (за исключением детей, которым еще не исполнилось года — у них аппендицита не бывает), хотя у женщин она встречается чуть чаще. Наиболее «уязвимая» возрастная категория пациентов — от 5 до 40 лет. До 5 и после 40 лет заболевание развивается гораздо реже. До 20 лет патология чаще возникает у мужчин, а после 20 — у женщин.
Аппендицит опасен тем, что развивается стремительно и может вызывать серьезные осложнения (в некоторых случаях опасные для жизни). Поэтому при подозрении на данное заболевание надо безотлагательно обращаться к врачу.
Червеобразный отросток — это придаток слепой кишки, полый внутри и не имеющий сквозного прохода. В среднем его длина достигает 5-15 см, в диаметре он обычно не превышает сантиметра. Но встречаются и более короткие (до 3 см) и длинные (свыше 20 см) аппендиксы. Червеобразный отросток отходит от заднебоковой стенки слепой кишки. Однако его локализация относительно остальных органов может быть разным. Встречаются следующие варианты расположения:
- Стандартное. Червеобразный отросток находится в правой подвздошной области (в передней части бокового отдела, между нижними ребрами и тазовыми костями). Это наиболее «удачное» с диагностической точки зрения расположение: в данном случае аппендицит выявляется быстро и без особых сложностей. Стандартная локализация червеобразного отростка наблюдается в 70-80% случаев.
- Тазовое (нисходящее). Такое расположение аппендикса встречается чаще у женщин, чем у мужчин. Червеобразный отросток находится в полости малого таза.
- Подпеченочное (восходящее). Верхушка червеобразного отростка «смотрит» на подпеченочное углубление.
- Латеральное. Аппендикс располагается в правом боковом околоободочном канале.
- Медиальное. Червеобразный отросток прилегает к тонкой кишке.
- Переднее. Аппендикс расположен на передней поверхности слепой кишки.
- Левостороннее. Наблюдается при зеркальном расположении внутренних органов (то есть все органы, которые должны в норме быть с правой стороны, находятся слева, и наоборот) или сильной подвижности ободочной кишки.
- Ретроцекальное. Червеобразный отросток находится позади слепой кишки.
Аппендицит, развивающийся при стандартном расположении аппендикса, называют классическим (традиционным). Если червеобразный отросток имеет особую локализацию, речь идет об атипичном аппендиците.
Роль аппендикса
Некоторые пациенты задаются вопросом: если аппендицит — достаточно опасное заболевание, которое может возникнуть у любого человека, то, может, целесообразно было бы в профилактических целях удалять аппендикс, чтобы избежать развития патологии?
Раньше считалось, что червеобразный отросток — это рудимент. То есть когда-то аппендикс имел несколько иной вид и был полноценным органом: люди, жившие в далекие времена, питались совсем иначе, и червеобразный отросток участвовал в процессах пищеварения. Вследствие эволюции пищеварительная система человека изменилась. Аппендикс начал передаваться потомкам в зачаточном состоянии и перестал выполнять какие-либо полезные функции. В начале 20 века даже удаляли червеобразные отростки у грудных детей — с целью профилактики аппендицита. Тогда и выяснилось, что важность аппендикса сильно недооценивают. У пациентов, которым в детстве вырезали червеобразный отросток, значительно снижался иммунитет, они гораздо чаще, чем другие, страдали различными заболеваниями. Также у таких людей наблюдались проблемы с пищеварением. Поэтому со временем врачи отказались от практики удаления аппендикса в профилактических целях.
Современные ученые считают, что в человеческом организме нет ненужных органов, и если рудименты продолжают передаваться из поколения в поколение, значит, они выполняют какие-то функции (иначе бы давно «отмерли»). Если они не беспокоят пациента, то нет никакой необходимости удалять их в профилактических целях. Существует несколько научных теорий относительно роли аппендикса в организме современного человека, наиболее распространенными из которых являются следующие:
- Червеобразный отросток является частью иммунной системы. В стенке аппендикса содержится большое количество лимфоидной ткани, синтезирующей лимфоциты. Лимфоциты — это клетки крови, обеспечивающие защиту организма от чужеродных частиц и инфекций.
- Аппендикс помогает поддерживать баланс полезной кишечной микрофлоры. Кишечник заселен микроорганизмами, участвующими в процессах пищеварения. Одни из них безоговорочно полезны и не представляют угрозы для организма ни при каких обстоятельствах. Другие — условно-патогенные, то есть становятся опасными только при соблюдении ряда условий. В здоровом организме между всеми микроорганизмами поддерживается необходимый баланс. При развитии инфекционных заболеваний ЖКТ (сальмонеллеза, лямблиоза, дизентерии, ротавирусной инфекции и т.д.) этот баланс нарушается, из-за чего страдают процессы пищеварения. Некоторые ученые полагают, что полезные бактерии обитают и в аппендиксе, где защищены от воздействия инфекций. Вследствие заболеваний важные микроорганизмы гибнут в кишечнике, но не в червеобразном отростке. Это позволяет микрофлоре кишечника достаточно быстро восстановиться. Полезные бактерии размножающиеся в аппендиксе, «выходят» в кишечник и нормализуют баланс. К этому выводу ученые пришли, когда заметили, что пациенты, перенесшие операцию по удалению червеобразного отростка, часто имеют проблемы с микрофлорой пищеварительного тракта.
Лечение аппендицита практически всегда подразумевает удаление аппендикса (за исключением случаев, когда операция противопоказана пациенту), так как он не является жизненно важным органом. Но это не значит, что в результате хирургического вмешательства у человека обязательно начнутся проблемы со здоровьем. Ему просто придется уделять больше внимания своему иммунитету. А избежать дисбактериоза кишечника помогают современные препараты — пробиотики и пребиотики.
Виды аппендицита

Аппендицит можно классифицировать по форме и по характеру течения. По форме заболевание бывает:
- Острым. Развивается стремительно, проявляется ярко выраженными симптомами. При отсутствии врачебной помощи продолжает прогрессировать. В очень редких случаях происходит самоизлечение. Однако полагаться на такую возможность не рекомендуется, при бездействии аппендицит может вызвать серьезные осложнения.
- Хроническим. Достаточно редкая форма. В большинстве случаев развивается вследствие перенесенного острого аппендицита при отсутствии лечения. Имеет те же симптомы, что и острый аппендицит, однако признаки проявляются более вяло. Как и любому другому хроническому заболеванию, ему свойственны периоды обострений и ремиссий.
По характеру течения острое заболевание (согласно наиболее распространенной хирургической классификации) бывает неосложненным и осложненным. К разновидностям неосложненной патологии относятся:
- Катаральный (простой, поверхностный) аппендицит. Воспаляется только слизистая оболочка червеобразного отростка.
- Деструктивный (с разрушением тканей) аппендицит. Имеет две формы — флегмонозную (поражаются более глубокие слои тканей аппендикса) и гангренозную (происходит омертвение стенки червеобразного отростка).
К осложнениям острого аппендицита относят:
- Перфорацию (разрыв) стенки червеобразного отростка.
- Образование аппендикулярного инфильтрата (воспалительной опухоли вокруг аппендикса).
- Перитонит (воспаление брюшины).
- Развитие абсцессов (гнойников).
- Сепсис (заражение крови).
- Пилефлебит (гнойный воспалительный процесс, в результате которого происходит тромбоз воротной вены — крупного сосуда, доставляющего кровь от органов брюшной полости к печени для ее обезвреживания).
Хронический аппендицит подразделяется на:
- Резидуальный (остаточный). Является последствием перенесенного острого аппендицита, закончившегося самоизлечением. Проявляется тупыми ноющими болями в правой подвздошной области. Развитие резидуального аппендицита часто связано с образованием спаек.
- Рецидивирующий. Возникает на фоне перенесенного острого аппендицита. Носит приступообразный характер: время от времени происходят обострения, сменяющиеся ремиссией.
- Первично-хронический. Развивается самостоятельно, без предшествия острого аппендицита.
Причины возникновения аппендицита
Точные причины развития заболевания не установлены до сих пор. Существует несколько гипотез, наиболее распространенными из которых являются:
- Инфекционная теория. Эта гипотеза связывает развитие острого аппендицита с нарушением баланса микрофлоры внутри червеобразного отростка, вследствие чего бактерии, являющиеся безопасными при нормальных условиях, по непонятным причинам становятся вирулентными (ядовитыми), вторгаются в слизистую оболочку аппендикса и вызывают воспаление. Теория была предложена в 1908 году немецким патологоанатомом Ашоффом, ее придерживаются и некоторые современные ученые.
- Ангионевротическая теория. Ее сторонники считают, что вследствие психогенных нарушений (нервно-психических расстройств, например, неврозов) в аппендиксе происходит спазм сосудов, за счет чего сильно ухудшается питание тканей. Некоторые участки тканей отмирают, а затем становятся очагами инфекции. В итоге развивается воспаление.
- Теория застоя. Приверженцы этой гипотезы считают, что аппендицит возникает из-за застоя в кишечнике каловых масс, в результате которого каловые камни (отвердевшая каловая масса) попадают внутрь червеобразного отростка.
Современные медики приходят к выводу, что единственной причины развития аппендицита, актуальной для всех случаев заболевания, не существует. В каждой конкретной ситуации могут быть свои причины. К факторам риска относят:
- Закупоривание просвета червеобразного отростка инородным телом, гельминтами, опухолями (как доброкачественными, так и злокачественными).
- Инфекции. Возбудители брюшного тифа, туберкулеза и прочих заболеваний способны вызывать воспаление аппендикса.
- Травмы живота, из-за которых может произойти перемещение аппендикса или его перегиб и дальнейшая закупорка.
- Системные васкулиты (воспаления стенок сосудов);
- Переедание;
- Частые запоры;
- Недостаток растительной пищи в рационе.
Стенки аппендикса становятся более уязвимыми перед негативными факторами при сбоях работы иммунной системы.
Симптомы аппендицита
Симптомами острого аппендицита являются:
- Непрекращающаяся боль в области живота. Проявляется внезапно, чаще всего в утреннее или ночное время. Сначала боль локализуется в верхней части живота, недалеко от пупка (или «разливается» по всей области живота), но через несколько часов перемещается в правую сторону — подвздошную область (чуть выше бедра). Такое перемещение называют симптомом Кохера-Волковича и считают наиболее характерным признаком аппендицита. Сначала боль тупая и ноющая, затем становится пульсирующей. Болевые ощущения ослабевают, если лечь на правый бок или подогнуть колени к животу. При повороте, кашле, смехе и глубоких вдохах становятся более интенсивными. Если на живот в подвздошной области нажать ладонью, а затем резко отпустить, пациент испытает резкий приступ боли. При нетипичном расположении аппендикса локализация боли может быть иной: в левой части живота, в области поясницы, таза, лобка. Брюшная стенка при аппендиците напряжена. В ряде случаев боли могут пройти сами собой, но это свидетельствует не о выздоровлении, а о некрозе (отмирании) тканей червеобразного отростка. Необходимо обязательно обратиться за медицинской помощью, потому что бездействие способно стать причиной развития перитонита.
- Периодические расстройства стула (диарея или запор).
- Тошнота и рвота, не приносящая облегчения.
- Перепады артериального давления (то повышается, то понижается).
- Учащение сердцебиения.
- Повышение температуры тела: сначала до 37-38 градусов, затем, при прогрессировании заболевания, до 39-40. В промежутке между двумя этими этапами температура может нормализоваться.
- Сухость во рту.
У пожилых людей симптомы аппендицита могут проявляться менее отчетливо: незначительные боли, несильная тошнота. Высокая температура и напряженность брюшной стенки наблюдаются не во всех случаях. При этом аппендицит у пожилых людей часто отличается тяжелым течением и развитием осложнений. Поэтому при малейших подозрениях на аппендицит у пациента преклонного возраста следует сразу же обращаться к врачу.
У детей до 5 лет симптомы аппендицита выражены не так ярко, как у взрослых. Боли часто не имеют четкой локализации. Распознать аппендицит у маленького ребенка можно по повышению температуры тела, диарее и наличию на языке налета. Несмотря на то, что такие симптомы могут иметь и другие, гораздо менее опасные, заболевания, юного пациента необходимо обязательно показать доктору.
Диагностика аппендицита
Диагностику аппендицита осуществляет хирург. Сначала проводится сбор анамнеза и опрос пациента, а также визуальный осмотр с ощупыванием живота. В ходе обследования выявляются четкие симптомы, свидетельствующие о наличии заболевания. Также проводятся следующие исследования (необязательно все из перечня — зависит от конкретного случая):
-
и мочи (особое внимание уделяется уровню лейкоцитов в крови — при аппендиците он повышен); ; ;
- компьютерная томография;
- магнитно-резонансное исследование.
Также могут назначаться дополнительные исследования:
- анализ кала (на присутствие скрытой крови или яйца глист);
- копрограмма (комплексный анализ кала);
- ирригоскопия (рентгенологическое обследование кишечника);
- лапароскопическое обследование через стенку живота.
Лечение аппендицита
Лечение острого аппендицита практически всегда осуществляется хирургическими методами. Консервативная терапия проводится лишь при наличии у пациента противопоказаний к операции. При хроническом аппендиците медикаментозное лечение может назначаться не только при наличии противопоказаний к хирургическому, но и если заболевание протекает вяло, с редкими и неявными обострениями.
Операция (аппендоктомия) подразумевает удаление воспаленного червеобразного отростка. Она может проводиться двумя методами:
- Традиционным (классическим). Червеобразный отросток удаляется через разрез в передней брюшной стенке. Затем разрез зашивают.
- Лапароскопическим. Такая операция гораздо менее травматична и имеет более короткий реабилитационный период. Хирургическое вмешательство проводится с помощью тонкого прибора лапароскопа, оснащенного видеокамерой, через небольшой прокол в передней брюшной стенке.
До и после операции пациенту назначаются антибиотики. Метод хирургического вмешательства выбирается врачом в зависимости от сложности случая и наличия/отсутствия осложнений.
Профилактика аппендицита
Специфической профилактики аппендицита не существует. На пользу пойдет здоровый образ жизни (отказ от вредных привычек, правильное питание, умеренная физическая активность). Также к профилактическим мерам можно отнести своевременное лечение любых инфекционных и воспалительных заболеваний, патологий ЖКТ и глистных инвазий.
Аппендикс - это небольшой отросток размером 5-10 см, расположенный в правой нижней части живота между тонким и толстым кишечником. При его воспалении требуется хирургического удаления, чтобы предотвратить разрыв, инфекцию брюшной полости. Поэтому важно знать проявления аппендицита.

Характеристика и заболеваемость
Аппендицит - это воспаление аппендикса, червеобразного отростка, выходящего из слепой кишки. Один его конец закрыт, другой заканчивается в толстой кишке. Его длина - около 10 см, ширина - 1 см. Он является «остатком» развития человеческого тела, расположен в нижней части живота, справа, не имеет значения для пищеварительной деятельности. Аппендикс считается лимфатическим органом, без которого организм может легко обойтись.
В развитых странах около 7% населения в течение жизни страдают от аппендицита. Болезнь редко встречается в некоторых частях Африки и Азии, вероятно, из-за высокого содержания клетчатки в рационе. С точки зрения возраста, в наибольшей степени затрагивается возрастная группа 10-19 лет. Смертность от аппендицита практически не изменилась с середины прошлого века (0,1-0,2%). Недавние достижения в предоперационной и послеоперационной помощи снизили смертность от болезни с перфорацией до 2-5%, но послеоперационные инфекции все еще встречаются в 30% этих форм.

Формы болезни
Воспаление червеобразного отростка может носить двойственный характер. Оно бывает острой формы, симптомы которой развиваются в течение нескольких дней, и хронической, характеризующейся длительной болью в животе, чередующейся с ассимптоматическими периодами.
-
Острая форма болезни - быстроразвивающаяся. Симптомы проявляются в течение нескольких часов, исключительно их развитие занимает 2-3 дня. Воспаление поражает стенки червеобразного отростка. При отсутствии своевременной операции, происходит перфорация аппендикса с последующим образованием перитонита. В исключительных случаях воспаление стихает самопроизвольно, болезнь отступает.


Хроническая форма встречается реже, чем острая. Но недооценивать ее нельзя. Несмотря на влекущийся характер проявлений, она может привести к развитию осложнений. Поэтому при появлении типичных признаков, требуется проведение хирургического лечения.
Объективные общие симптомы
Как правило, болезнь начинается с неопределенного дискомфорта в средней верхней части живота, за которым следуют другие проявления, в частности: тошнота, потеря аппетита, диспепсия. В течение нескольких часов боль перемещается в правую нижнюю часть живота, ограничивается, вызывая трудности при движении, ходьбе, кашле. Если присутствует рвота, она развивается рано, через несколько часов после возникновения первоначальной боли в животе.
Первые симптомы, которыми проявляется аппендицит у детей и взрослых, - это изменение общего состояния пациента с болезненной реакцией на любое движение. Признаком острого аппендицита считается ускорение сердечного ритма, не соответствующее температуре тела. Оценка частоты дыхания и температуры не поможет поставить диагноз (только температура выше 39-40°C в основном свидетельствует против болезни).
Симптомы и проявления аппендицита у взрослых
Расположение аппендикса не одинаковое у всех людей. Анатомические карты описывают 6 различных мест, где может находиться червеобразный отросток. Поэтому симптомы болезни часто варьируются.
Наиболее типичное проявление, свидетельствующее о развитии аппендицита - боль в области пупка, медленно перемещающаяся вправо в нижнюю часть живота. Большая часть боли локализуется между пупком и выступом тазовой кости. Это точка МакБарни (McBurney), названная в честь американского хирурга, впервые описавшего ее.
Сопутствующие проявления у взрослых женщин и мужчин включают:
- тошноту;
- рвоту;
- температуру около 37,5°C;
- учащенное сердцебиение;
- запор;

Иногда может возникать легкая диарея. Боль усиливается при ходьбе, чихании, других «встрясках». Пациент ищет облегчающее положение, в основном, лежит на спине с согнутыми коленями.
При воспалении на поздней стадии, начинающем раздражать брюшную стенку, возникает болезненный укол после резкого ослабления пальцев при предыдущем сдавливании.
Кроме указанных типичных признаков заболевание у взрослых мужчин и женщин может встречаться в различных вариациях, имитировать другие расстройства брюшной полости. Аппендицит часто подражает почечной колике, воспалению желчного пузыря, гинекологической болезни.

Проявления аппендицита у детей
Иную проблему представляет собой аппендицит у детей - симптомы 5-7 лет трудно распознать самостоятельно, а ребенок младшего возраста не способен описать болевые очаги. Кроме того, дети часто жалуются на очень неспецифические признаки. Боль в животе вокруг пупка нередко сопровождается рвотой, диареей или запором. У самых маленьких детей над сопутствующими симптомами может преобладать опухший, чувствительный к прикосновению животик. Не исключена легкая лихорадка, сопровождающая воспаление. Боль усиливается с другими признаками.
При аппендиците симптомы у детей 10 лет и младше, указанные выше, встречаются чаще всего. Но болезнь может протекать нетипично, с некоторыми из описанных проявлений или без них. В этих случаях она распознается поздно, на стадии перфорирования червеобразного отростка.
Причиной, по которой бывает трудно определить заболевание, бывает нетипичное расположение аппендикса. Вышеописанные признаки возникают при ряде других расстройств. Важно обращать внимание на обстоятельства, предшествующие их появлению.

Симптомы острого аппендицита у детей
Признаки аппендицита у ребенка 11-12 лет отличаются от симптомов болезни 2-летних детей. До 2-летнего возраста она встречается редко из-за широкого соединения аппендикса со слепой кишкой. Это предотвращает застой содержимого червеобразного отростка. Но такое состояние опасно из-за сниженной способности ограничивать воспаление (низкая иммунная резистентность организма, плохая способность брюшины производить спайки, короткий сальник). На ранних стадиях болезнь проявляется сонливостью, раздражением, плаксивостью, потерей аппетита. При ее прогрессировании добавляется рвота, повышенная температура, боль.
Могут возникать позывы к дефекации с отхождением небольшого количества жидкого стула, запоры, жжение во время мочеиспускания.
У детей старше 2 лет клиническая картина не значительно отличается от проявлений у подростка и взрослого человека, но их обследование осложняется плохим сотрудничеством с врачом.

Проверить аппендицит в домашних условиях можно по поведению: ребенок занимает «облегчающую» позицию - полусидя с частично согнутыми ногами. Значительные трудности создает, в частности, спуск по лестнице. Температура повышается несущественно (обычно до 38°C). Также может присутствовать тошнота, иногда рвота.
Что делать при подозрении на аппендицит?
Чтобы понять, что аппендицит воспалился, оказать своевременную помощь, предотвратить осложнения, предпримите следующие меры:
- Резюмируйте период до появления проявлений с акцентом на прием пищи, частоту стула.
- При появлении боли в животе, прекратите есть.
- Пейте подслащенный чай или минеральную воду небольшими дозами с частыми интервалами, откажитесь от газированных напитков - такая временная диета предотвратит вздутие, усугубляющее признаки.
- Не принимайте обезболивающие лекарства (риск маскирования симптомов).
- Не прикладывайте лед к животику ребенка!

Аппендицит часто протекает при типичном наборе признаков, но со значительной вариабельностью. Ребенок жалуется на боли вокруг пупка. Через несколько часов боль переходит в правую нижнюю часть живота, имеет коликообразный или постоянный характер. Типична болезненная пальпация и постукивание по брюшной области справа и слева.
Диагностика аппендицита
Если болезнь не проявляется типичными симптомами, постановление диагноза бывает сложным. Диагностика включает составление анамнеза, пальпацию, измерение пульса, температуры.
Также необходимо делать анализ крови на лейкоциты, другие признаки воспаления. Диагностические рекомендации (в зависимости от сложности постановки диагноза) включают:
- методы визуализации (УЗИ);
- КТ;
- эндоскопическое исследование;

Взрослым женщинам рекомендуется гинекологическое обследование для исключения заболевания половой сферы (живот также болит при болезнях матки, маточных труб, яичников). Аналогично тому, как болит живот при аппендиците, проявляются фиброзные узлы, кисты, опухоли яичников, воспаления в малом тазу.
В рамках диагностики важно распознать тип аппендицита:
| Тип болезни | Типичные проявления |
| Катаральный | Воспаление поражает слизистую, аппендикс отекший |
| Флегмонозный | Воспаление на мышечной ткани, аппендикс гнойный, зеленый |
| Гангренозный | Аппендикс черный, утолщенный, хрупкий |
При разрыве берется образец для культивации, полость прополаскивается. Пациент лечится в ОИТ, применяется назогастральный зонд. Его выписывают в течение 3-7 дней после операции. Идти на работу он может через 10 дней после удаления аппендикса, заниматься спортом - через 6 недель.

Хронический аппендицит
Хронический аппендицит отличается от острой формы болезни разнообразием симптомов, сложностью обследования, хирургическим подходом, длительностью госпитализации и выздоровления. Он протекает медленно или с интервалами, симптоматические периоды чередуются с бессимптомными.
Воспаление часто ассоциируется с заболеваниями мочевыводящих путей, гинекологическими расстройствами. Его диагностика сложная; необходимо исключить другие болезни, похожие на хронический аппендицит. Операция может проводиться по графику.
Преимущество удаления хронически воспаленного аппендикса - лапароскопическая техника. Врач работает с камерой и 2-3 инструментами, введенными в брюшную полость через небольшие разрезы. Плюс этой техники - возможность лучшего обследования брюшной полости, чем при классической хирургической операции. Немаловажен также положительный косметический эффект после лапароскопической операции (меньшие шрамы), более короткая госпитализация, период восстановления.

Особые формы воспаления
Клиническая картина аппендицита зависит от атипичного положения аппендикса, изменения реакции пациента в связи с возрастом, беременностью, применением лекарств. Распознать особую форму самостоятельно невозможно - требуется специализированное обследование.
| Форма воспаления | Клиническая картина |
| Ретроцекулярный аппендицит | Боль, сокращение мышц, болезненное разгибание конечностей в бедре при обследовании пациента на левом боку |
| Латероцекальный аппендицит | Боль с правой стороны живота (из-за сокращения мышц болезненность может отдавать в поясничную область) |
| Тазовый аппендицит | Локализация боли вблизи симфиза, паховой связки, болезненное вращение бедра, дизурические проблемы, диарея |
| Мезоцелиальный аппендицит | Боль вокруг пупка, часто без сокращения мышц |
| Левосторонний аппендицит | Боль, сокращение мышц в левом гипогастрии, клинически имитирующее дивертикулит. Часто понять, что воспалился именно аппендикс можно только при обследовании живота методами визуализации |
| Старческий аппендицит | Возможное отсутствие классических симптомов, в частности, сокращения мышц; невыразительная боль. Течение заболевания более тяжелое, распространены гнойные осложнения, перфорации |
Проверить наличие воспаления в пожилом возрасте сложно из-за сниженной способности организма реагировать на него. У детей проблема заключается в ненадлежащем описании симптомов.

Осложнения острого аппендицит
Частые осложнения у взрослых и детей включают:
- перфорацию аппендикса;
- перитонит;
- периапендический абсцесс;
- поствоспалительную адгезию;
- пилефлебит.

Первые признаки перфорации - более высокая температура и боль, чем при «простом» аппендиците. Перфорация может привести к генерализованному перитониту. Перитонит приводит к усилению боли, сокращению брюшной стенки. Пациент имеет высокую температуру, признаки тяжелой токсемии.
Периапендикулярный инфильтрат может развиться в течение нескольких дней. Сальник и окружающие кишечные петли постепенно склеиваются фибрином из экссудата. Образуется болезненный, ощутимый отек в правом гипогастрии.
Периапендикулярный абсцесс характеризуется наличием гноя в полости, ограниченной сальником и кишечными петлями. Признаки ухудшаются по дням. В правом гипогастрии развивается пальпируемая, четко выраженная, болезненная опухоль мягкой консистенции. Диагноз подтверждается УЗИ или КТ.
Гнойный пилефлебит - это тромбофлебит портальной венозной системы. Характеризуется ознобом, высокой температурой, позже - абсцессами печени. Это редкое, но серьезное, даже смертельное осложнение.

Осложнения требуют немедленной специализированной терапии, попытки их облегчения в домашних, непрофессиональных условиях недопустимы.
Что вынести из полученной информации?
Аппендицит - это распространенное заболевание, в т.ч. у детей. Важно своевременно узнать признаки воспаления, вовремя его прооперировать. Это поможет предотвратить развитие осложнений. Для выявления болезни важно знать, с какой стороны аппендицит у ребенка и взрослого человека находится, а где болит. У большинства пациентов острый аппендицит протекает с типичной клинической картиной, его диагностика не сложная. Но есть случаи с другим клиническим течением, при котором диагноз подтверждается или исключается только при хирургической операции.

Казалось бы, про аппендицит все знают всё (или, во всяком случае, уверены, что знают). Однако это хорошо изученное заболевание может быть коварным с точки зрения диагностики, а многие пациенты не представляют, «как именно болит при аппендиците». Как понять, что к врачу нужно обращаться срочно? Как не пропустить приступ?
Об этом - заведующий отделением абдоминальной хирургии НМИЦ хирургии им. А.В. Вишневского, д.м.н., профессор Андрей Германович Кригер.
Что повышает риск развития аппендицита?
Никто не знает. Медицина - наука неточная.
Образ жизни, нагрузки, питание.
Не влияют - ни физические нагрузки, ни психологические неурядицы, ни диетические предпочтения человека. У мужчин и женщин частота встречаемости заболевания практически одинаковая (другое дело, что у женщин чаще подозревают аппендицит, но потом обнаруживают гинекологические проблемы).
То есть заболевание давно описано и давно понятно, что с ним делать, но факторы риска до сих пор неизвестны?
Есть ли смысл удалять червеобразный отросток профилактически?
Ни в коем случае. Любое хирургическое вмешательство несет в себе опасность осложнений, и аппендэктомия - удаление червеобразного отростка - далеко не безразличная операция. И не такая простая, как может показаться. После нее всегда, закономерно, неизбежно возникают спаечные сращения, которые могут привести к кишечной непроходимости, возникновению спаек.
В Америке в 50-60-е годы была волна, когда новорожденным детям профилактически проводили аппендэктомию. Отказались, к счастью. Практика себя не оправдала.
Червеобразный отросток ведь исполняет и определенные иммунологические функции?
Да, и его еще называют кишечной миндалиной, потому что здесь находится лимфоидная ткань, которая имеет определенное значение в общем иммунологическом статусе человека.
Какие симптомы характерны для острого аппендицита?
Боли в правой подвздошной области (справа внизу живота) - не интенсивные, постоянные, ноющие, тупые, никуда не отдающие. Заболело и - ноет, ноет, ноет… И усиливается при движении.
А многие считают, что аппендицит - это когда «так и колет в боку, так и колет»…
Вот когда колет - это не аппендицит. Если человек чувствует нестерпимую боль в животе, это чаще всего колика (почечная, желчная) или перфорация полого органа (перфоративная язва). Тогда и возникают так называемые кинжальные боли.
Получается, распространенное мнение о том, что аппендицит - это острая боль, которую человек не может терпеть, неверное?
Абсолютно неверное. Эту боль можно терпеть, поэтому довольно часто люди не обращаются к врачу своевременно.
Что значит постоянные боли? День, два, три, неделю?
А может боль при аппендиците вести себя так: час-два поболело и прошло, на следующий день опять - час-два поболело и прошло?
Нет, не может. Если началось, то ноет, ноет и усиливается при движении.
То есть вызывать скорую помощь?
Но далеко не каждый вызовет скорую помощь, если он пару часов испытывает боль, которую можно терпеть.
В этом и проблема. Я уже сказал - довольно часто люди не делают этого вовремя. Но надо понимать, что острый аппендицит - это риск перитонита, - состояния, угрожающего жизни.
Как все начинается при аппендиците?
Боль возникает в эпигастрии (вверху живота) или по всему животу. Потом появляется тошнота (рвоты может и не быть или она одно-двукратная). Спустя 3-5 часов боль перемещается в правую подвздошную область (внизу живота справа). И вот если все развивается таким образом, можно говорить о воспалении червеобразного отростка (в медицине это называется патогномоничность - симптом, характерный для конкретного заболевания). Обычный рассказ пациента звучит примерно так: «ныло, крутило что-то в животе, не мог понять, в чем дело 2-3 часа назад, а сейчас встал, пошел и почувствовал, что теперь болит справа внизу живота». О, милый мой, это аппендицит!
Характерные симптомы облегчают постановку диагноза?
В подавляющем большинстве случаев - да, диагноз острого аппендицита ставится достаточно просто и уверенно: боли в эпигастрии через 2 часа сместились в правую подвздошную область, лейкоциты повышены, температура 37,2 (так называемое кохеровское начало, симптом Кохера).
А почему в таком случае допускаются диагностические ошибки?
Во-первых, клиническая картина может быть одинаковой у целого ряда заболеваний. Во-вторых, мы говорили о классической симптоматике, которая, к счастью, бывает у большинства людей, когда червеобразный отросток располагается именно там, где он чаще всего и располагается. Но ведь могут быть анатомические варианты.
Какие, например?
Например, у женщины слепая кишка удлинена и смещена в малый таз: лежит маточная труба, а рядом, прямо на ней, - червеобразный отросток. И он воспалился. Вот и попробуй, проведи дифференциальную диагностику между сальпингитом (воспалением маточной трубы) и аппендицитом, когда стоит воспалиться одному органу, тотчас же контактное воспаление переходит на другой.
Зачем, если аппендицита не находили?
Когда не было лапароскопии, операционный доступ при подозрении на аппендицит производился справа внизу живота. Для любого хирурга такой характерный рубец был свидетельством того, что аппендэктомия пациенту уже проведена. И, если человек в следующий раз поступал в стационар с жалобами на боли в животе, аппендицит сразу исключали и искали в другом месте. В противном случае (рубец есть, а червеобразный отросток не удален) могла возникнуть путаница с серьезными последствиями.
Но ведь человек помнит, что ему «удаляли аппендицит»?
При всей изученности заболевания диагностика не такая уж и простая.
Конечно, непростая. Еще вариант: если червеобразный отросток находится высоко, рядом с желчным пузырем, тогда будет клиника, как при остром холецистите. Только острый холецистит не надо экстренно оперировать, потому что желчный пузырь не перфорирует через сутки от начала заболевания, а острый аппендицит - надо. Но, к сожалению, бывают ситуации, когда ставят диагноз острого холецистита, проводят динамическое наблюдение, а оказывается гнойный аппендицит, в итоге - перфорация, перитонит.
Часто так бывает?
Бывает. Не случайно же летальность при аппендиците не снижается. Она небольшая (0,03 процента), но не снижается.
Это при том, что инструментальные методы исследования сегодня не те, что 20-30 лет назад?
Да, и основная причина - поздняя диагностика. А поздняя диагностика - это либо человек вовремя не обратился к врачу, либо была допущена диагностическая ошибка.
Изменилась ли сама операция?
Технически операция по удалению червеобразного отростка не претерпела никаких изменений - это классический пример так называемой ампутационной хирургии. Только сейчас она проводится более щадящим способом - лапароскопически.
Читайте также:

