Для чего кровь при ожогах
Обновлено: 30.05.2024
Советы при ожоге
1. Почему ожоги часто вызывают у людей чрезмерную психоэмоциональную реакцию?
Тяжесть травмы при переломе бедра объективно превосходит тяжесть травмы при ожоге лица и шеи, однако психологическая и эмоциональная реакция семьи больного и даже врачей на ожог лица превосходит такую реакцию на перелом бедра. Каждый врач и каждая медицинская сестра должны знать об этой неадекватной эмоциональной реакции и стараться (с помощью аутотренинга и коррекции поведения) не усугублять тревогу и страх больного и членов его семьи своими словами, жестами и действиями.
2. Каким образом можно научиться избегать этих реакций и подавлять их?
Ключ — в знании. Надо иметь ясное, четкое, хорошо усвоенное понимание патофизиологии ожогов и механизмов их местного и системного воздействия на организм больного (см. ниже).
3. Почему такое простое на первый взгляд поражение, как ожог, приводит к большой угрозе благополучию и жизни больного?
Прежде чем приступить к изучению патофизиологии ожоговой травмы, надо вспомнить необычайно важную и сложную функцию кожи. Кожные покровы представляют собой уникальный гибкий футляр, обладающий избирательной проницаемостью и выполняющий иммунологические, терморегуляторпые и нейросенсорпые функции. На коже обитает громадное количество сапрофитных бактерий, однако она способна противостоять проникновению в организм этих и других бактерий и множества вредных физических и химических агентов. В нескольких словах невозможно описать даже малую часть всех важных и сложных функций кожи, являющейся уникальным и самым большим органом тела.
Кожа представляет собой живой покров, содержащий в себе 70% воды организма. Кожный кровоток равен 20% сердечного выброса. Человек может выжить без почки и без половины печени и вести более или менее сносную жизнь без половины кишечника, но ни один человек не может жить без половины кожи.
4. Так что же в действительности происходит при ожоговой травме?
Патологические изменения можно подразделить на местные и системные.
5. В чем заключаются местные изменения?
Место возникновения ожога и прилежащая область кожи могут быть разделены па три зоны: зону некроза, зону стаза и зону гиперемии. В зоне некроза происходят: денатурация всех белков; необратимые структурные и функциональные нарушения, разрушение клеток; что еще более важно, разрушаются все микро- и макроваскулярные структуры и прекращается их функция.
Таким образом, данный участок кожи необратимо утрачивается как в структурном, так и в функциональном отношении. К этой зоне смерти, разрушения и запустения непосредственно прилегает, окружая ее, зона стаза. При микроскопическом исследовании морфология клеток этой зоны представляется интактной, однако клетки отечны, в них имеются микроструктурные нарушения. При цитологическом исследовании выявляется экстравазация лейкоцитов, в интерстиции обнаруживаются эритроциты. Имеют место отек внеклеточного пространства и окклюзия капилляров (полная или частичная), что свидетельствует об уменьшении кровотока.
Зона стаза окружена зоной гиперемии, которая выявляется при микроскопическом исследовании: клетки представляются интактными, в них отсутствуют микроструктурпые изменения. Во внесосудистом пространстве отмечается минимально выраженный отек, капилляры расширены, но в них нет сладжа эритроцитов и микротромбов. Эта третья зона плавно переходит в нормальную ткань, в которой отсутствуют какие бы то пи было патологические изменения.

6. В чем заключаются системные изменения при ожогах?
На уровне целостного организма у больных с ожогами выявляются следующие изменения:
(1) тенденция к задержке жидкости и генерализованный отек, отчасти обусловленный увеличением проницаемости мелких сосудов, и
(2) явное и воспроизводимое уменьшение сердечного выброса. К иммунохимическим сдвигам относится выделение цитокинов, медиаторов воспаления и других сывороточных факторов, ответственных за потерю жидкости и повреждение миокарда.
В итоге ухудшается насосная функция сердца и увеличивается проницаемость сосудов, приводящая к потерям жидкости во внесосудистое пространство.
7. Как рационально вести больных с ожогами?
Ключевые принципы, лежащие в основе лечения больных с сочетанной травмой вполне и в первую очередь приложимы к ведению больных с ожогами; особенно важно правило оказания помощи в первый (золотой) час после травмы.
• Дыхательные пути — убедитесь, что во рту нет копоти.
• Дыхание — прослушайте легкие с обеих сторон, оцените качество дыхательных шумов.
• Кровообращение — немедленно начинайте внутривенную инфузию жидкостей, руководствуясь формулой Паркленда (Parkland): 4 мл/кг/% поражения поверхности тела.
Жизненно важны надежное обезболивание и психоэмоциональная поддержка больного. И наконец, поскольку имеет место катастрофическое нарушение целостности кожных покровов, мы должны обратить пристальное внимание на защиту этого участка от микробного заражения. Можно сказать, что ожог надо защитить от ятрогенных действий медицинского персонала.
8. Как определить тяжесть ожогового поражения?
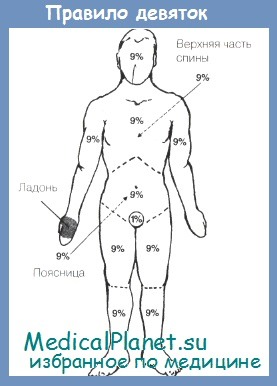
Самым главным фактором является обширность ожога. Обширность обычно выражается в процентах по отношению ко всей поверхности тела. Площадь ладони представляет собой 0,5% площади поверхности тела. Такое вычисление процента поражения полезно при множественных мелких ожогах. Если же размер ожога велик, то для вычисления его процента необходимо использовать правило девяток или номограмму Лунда-Браудера (Lund & Browder). Следует помнить, что у детей отношение поверхности кожи головы к поверхности тела отличается от такого отношения у взрослых (9% у взрослых, 15% у детей).
Вопреки распространенному мнению глубина ожога оказывает не столь сильное влияние на тяжесть течения ожоговой болезни, как его распространенность. Определение глубины ожога по клиническим признакам — задача невыполнимая даже для опытного специалиста. Однако глубина поражения при ожоге имеет значение, поскольку именно ею определяется прогноз — заживет ли дефект кожи самостоятельно или потребуется пересадка кожи.
9. В чем заключается правило девяток?
Правило девяток является самым распространенным практическим методом определения площади поражения, хотя и не самым точным. Вся поверхность тела делится на участки, площадь которых составляет или 9% площади поверхности тела, или число процентов поверхности, кратное девяти. Площадь поверхности головы и шеи составляет 9%; площадь поверхности каждой верхней конечности равна 9%; площадь передней поверхности туловища составляет 2%9 (18%); то же самое относится и к задней поверхности туловища; площадь поверхности каждой нижней конечности составляет 18%. Площадь промежности составляет 1%, что в сумме равно 100% поверхности тела.
10. Как классифицируются ожоги по глубине?
Определять степень глубины поражения при ожоге следует потому, что это очень важно для прогноза: заживет ли ожог самостоятельно или для выздоровления потребуется пересадка кожи. Неопытные клиницисты часто встают в тупик при определении глубины поражения из-за того, что придатки кожи внедряются глубоко в базальный слой, который обеспечивает реэпителизацию. Следующая таблица призвана осветить этот вопрос.

11. Какие еще важные прогностические признаки выживаемости после ожогов были идентифицированы?
В недавно опубликованном анализе выживаемости после ожогов было выявлено три существенных фактора риска, имеющих одинаковый вес в предсказании смертности от ожога: поражение 40% поверхности тела, возраст старше 60 лет и ожог дыхательных путей.
0 факторов риска: смертность = 0,3%
1 фактор риска: смертность = 3%
2 фактора риска: смертность = 33%
3 фактора риска: смертность = 90%
12. Что имеют в виду, говоря об ожоге дыхательных путей?
Ожог кожных покровов является видимым повреждением, поддающимся в какой-то степени количественной оценке. Напротив, вдыхание горячего воздуха, окиси углерода и токсических и/или повреждающих веществ является не столь очевидным повреждающим фактором, который плохо поддается количественной оценке, но не становится от этого менее опасным. Повреждения, связанные с вдыханием горячего воздуха и продуктов горения, иногда ошибочно группируются вместе под названием поражения дыхательных путей, хотя воздействие этих факторов можно разделить по механизму воздействия на три раздельных группы. Все эти троякого рода поражения могут встречаться вместе и по отдельности.
а) Отравление окисью углерода. Окись углерода является продуктом неполного сгорания органических или синтетических веществ при недостаточном количестве кислорода, поддерживающего горение. Сродство окиси углерода к гемоглобину в 250 раз превышает сродство к нему кислорода, поэтому связывание окиси углерода с гемоглобином приводит к относительной гипоксемии с гипоксическим поражением головного мозга и почек. В крови курильщиков содержание окиси углерода достигает пяти процентов; симптомы отравления окисью углерода появляются у обожженных при концентрации ее в крови 15-20%; угроза жизни возникает при концентрации окиси углерода в крови свыше 30%.
Лечение заключается в дыхании чистым кислородом, поскольку оксигенотерания уменьшает время полужизии карбоксигемоглобина с 250 до 40 минут.
б) Термическое поражение верхних дыхательных путей. При пожаре в жилом помещении температура может достигнуть 1000°С. Длительное дыхание разогретым до высокой температуры воздухом, равно, как и дыхание перегретым паром, приводит к термическим поражениям носоглотки, ротоглотки и гортани, и что еще важнее, к поражению голосовых связок. Более того, даже минимальный отек голосовых связок приводит к изменению фонации, охриплости голоса и быстро прогрессирует, заканчиваясь отеком гортани, асфиксией и смертью. Поэтому всем больным с нарушениями фонации показана немедленная интубация трахеи.
в) Вдыхание токсичных продуктов горения происходит при сгорании современных синтетических материалов, используемых для отделки внутренних помещений зданий и салонов автомобилей. В качестве примеров можно назвать пластмассы, краски, синтетические ткани и синтетические покрытия полов. Смертность от отравлений продуктами горения синтетических материалов (для которых вполне правомерно употребление термина "дыхательные поражения") даже в лучших ожоговых центрах достигает 35-50%.
13. В чем заключается неотложное местное лечение ожоговой раны после того, как проведены экстренные мероприятия по нормализации гемодинамических и других жизненно важных показателей?
Рану необходимо прикрыть чистым, или, если возможно, стерильным хирургическим перевязочным материалом. В начале лечения не требуется применение мазей или антибактериальных препаратов, но это не значит, что па ожоговую рапу не надо обращать внимания и допустить ее микробное заражение, охлаждение или высыхание. Открытая рана — это причина гипотермии, а охлаждение и высыхание рапы приводят к углублению поражения и задерживают заживление.
Если лечение рапы проводится адекватно, то в тех местах, где в достаточном количестве сохранились зародышевые клетки, заживление происходит в течение 14-18 дней. Когда и если ожог поражает все слои дермы, самостоятельное заживление возможно только в том случае, если площадь ожогового поражения не превышает в диаметре 2 см. Единственным способом лечения в таких случаях является пересадка аллогенной кожи, если находится подходящий донор, или пластин, выращенных в культуре эпителиальных клеток и кератиноцитов.
14. Как ведут ожог, поражающий все слои дермы, до пересадки кожного лоскута?
В таких случаях рассматривают три возможных варианта: аутолитическое отторжение некротических тканей, внешняя энзиматическая обработка или хирургическое иссечение. Естественное отделение некротических масс происходит под воздействием протеолитических ферментов, вырабатываемых лейкоцитами, однако эго очень медленный процесс.
15. В чем заключается особая тяжесть циркулярных ожогов?
Человеческая кожа — это в высшей степени эластичный, гибкий и податливый конверт, в который упаковано тело. При ожоговом повреждении кожи волокна коллагена и других белков денатурируются, и кожа становится жестким футляром, струпом. Таким образом, она превращается в твердую раковину, лишенную какой бы то ни было эластичности. Это положение усугубляется выходом жидкости в интерстициальное пространство и отеком, что приводит к уменьшению венозного возврата.
Нет необходимости повторять, что этот процесс можно предотвратить или остановить в самом его начале. Некротомия — это процедура разрезания струпа таким образом, чтобы расколоть образовавшийся панцирь и уменьшить сдавливание тканей и сохранить обожженные пальцы и конечности. Иногда для облегчения дыхания некротомию выполняют при циркулярных ожогах торса.
16. Каковы свойства временных синтетических заменителей кожи?
Когда кожа наверняка или с большой долей вероятности заживет самостоятельно (то есть при ожогах не третьей степени), показано применение синтетических заменителей кожи. Было неоднократно показано, что эти материалы сокращают время заживления па 50%.
17. В чем заключается воздействие тяжелых ожогов на целостный организм? Какие требования предъявляются при этом к метаболизму?
Метаболизм при тяжелых ожогах подвергается максимальной стимуляции; основной обмен повышается в два с половиной раза. Такое повышение основного обмена приводит к стремительному и тяжелому усилению катаболических процессов, усугубляющихся периодами септицемии так же, как и потерями тепла вследствие усиленного испарения жидкости.
18. Как лучше всего “топить” метаболический котел организма при тяжелых ожогах?
То, что больного с тяжелыми ожогами надо усиленно питать, было понято несколько десятилетий назад. Однако понимание того, что кишечник является самым надежным путем доставки питательных веществ организму обожженного (в противоположность парентеральному питанию) пришло сравнительно недавно. Энтеральное питание (через гастроэнтеральный зонд в противоположность парентеральному питанию в вену) снабжает организм калориями и предупреждает атрофию слизистой оболочки кишечника, поддерживая ее барьерную функцию.
19. Какие угрожающие жизни осложнения возникают в течение периода выздоровления?
Пострадавшему от ожога, находящемуся на излечении в больнице, угрожают три осложнения на пути к выздоровлению: септицемия, септицемия и еще раз септицемия. Однако само знание этого факта привело к неправильному применению антибиотиков, а иногда и к злоупотреблению ими.
20. Какова роль антибиотиков в лечении ожогов?
При ожоговом поражении антибиотики никогда не вводят профилактически. За время всего пребывания в стационаре только 10% больных нуждаются в антибактериальной терапии антибиотиками. Однако лишь немногие больные с обширными и тяжелыми ожогами выживают без одного или нескольких курсов антибиотической терапии. Адекватная антибактериальная терапия — исключительно важный и сохраняющий жизнь больного инструмент лечения ожоговой болезни. Ключом к адекватной антибиотической терапии является верная и своевременная диагностика инфекционного или септического поражения и разумный выбор подходящего средства или нескольких средств, основанный на данных о природе микроорганизмов, вызвавших септический или инфекционный процесс именно у данного конкретного больного.
Реальной проблемой в лечении больного с ожогом является то обстоятельство, что у таких больных часто имеет место повышение температуры тела, не обусловленное инфекцией или сепсисом. Очень важно уметь увязать повышение температуры тела с другими отклонениями в клинических, биохимических и микробиологических данных.
К таким предупреждающим сигналам относятся внезапные изменения гемодинамических параметров, состояния сознания, объективных данных (например, больному внезапно стало хуже или он вдруг перестал сотрудничать с врачом), изменения ментальности, изменение газового состава артериальной крови, внезапно наступающая непереносимость энтерального питания, тромбоцитопения, уменьшение толерантности к глюкозе и многие другие симптомы, которые могут быть патогномоничными для изменений, патофизиологически обусловленных септическим поражением органов и систем.
21. Как вести больных с химическими ожогами?
Если химический агент представляет собой порошок, то прежде всего надо механически удалить его с поверхности кожи. После этого надо немедленно (в течение секунд) начать обильное и продолжительное (не меньше двадцати минут) орошение кожи проточной водой из-под крана. Некоторые химические агенты могут всасываться с поверхности кожи; поэтому надо немедленно связаться с ближайшим центром отравлений.
22. Как вести больных с электрическими травмами?
Электрические травмы можно подразделить на несколько типов, например, на ожоги пламенем электрического разряда и на поражения электрическим током. При травме электрическим током повреждение тканей обусловлено их электрической проводимостью и выделенной при прохождении тока энергией, количество которой зависит от силы тока (величина, выражаемая в амперах). В зависимости от проводимости или (что, собственно говоря, то же самое) сопротивления тканей при прохождении тока выделяется большее или меньшее количество тепла, которое приводит к денатурации белков, гибели или повреждению клеток.
Поскольку разные структуры организма имеют разный состав (кости, кожа, мышцы, сухожилия, нервы, легкие), то различается и их электрическая проводимость, поэтому ток протекает хаотично, и поражение конкретной ткани или органа является непредсказуемым; при этом поражение кожи может быть незначительным. Кожа поражается в минимальной степени только в точках входа и выхода тока, в то время как мышцы, нервы, сухожилия и даже кости могут подвергнуться тяжелым повреждениям и даже некротизироваться. Из-за сложного распределения этих повреждений самыми частыми осложнениями электротравмы являются мышечно-фасциальный синдром и миоглобинурия. Жизненно важными в этих условиях оказываются экстренная декомпрессия тканей и повторные ревизии раны с целью выявления и иссечения очагов некроза.
23. Какие реабилитационные мероприятия следует проводить после заживления ожоговой раны?
24. Являются ли дети с ожогами просто уменьшенными копиями взрослых больных, требующими точно такого же лечения?
Нет. В течении ожоговой болезни у детей имеются особенности, которые требуют участия педиатра в лечении.
25. Является ли данная статья исчерпывающим руководством по современным методам лечения больных с ожогами?
Нет, это лишь краткий обзор, вступление к теме. Для подробного ознакомления с современным состоянием вопроса рекомендуется прочитать книги, предствелнные в медицинской библиотеке на сайте.
Видео первой помощи при ожоге
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Ожоги: причины появления, симптомы, диагностика и способы лечения.
Определение
Ожоги - это травмы, возникающие в результате высокотемпературного, химического, электрического или радиационного воздействия, которое повреждает кожу и подлежащие ткани. Ингаляционной травмой называют повреждение слизистой оболочки дыхательных путей и/или легочной ткани за счет воздействия термических и/или токсикохимических факторов.
Причины появления ожогов
К наиболее частым относят термические ожоги, которые связаны с воздействием высоких температур. Обычно это ожоги горячими жидкостями и паром, реже – открытым пламенем. Контактные термические ожоги развиваются при контакте с горячими предметами или веществами, например, раскаленным металлом, горячей смолой, битумом, асфальтом и т.д.
Химические ожоги возникают вследствие агрессивного воздействия на кожу или слизистые оболочки химических веществ. Кроме ожогов эти вещества вызывают и другие поражения кожи - контактные дерматиты и экземы.
Электротравма (травма в результате действия на организм электрического тока) также может привести к ожогу и сопровождаться местной и общей реакцией. У взрослых электротравмы, как правило, связаны с профессиональной деятельностью, у детей - с использованием домашних электроприборов.
Поражения молнией встречаются с одинаковой частотой у лиц всех возрастных групп, чаще это происходит за городом у жителей сельской местности.
Лучевые ожоги вызывает ультрафиолетовое, инфракрасное и ионизирующее излучение. Солнечные ожоги кожи знакомы многим, они обусловленные чрезмерным воздействием на нее солнечных лучей. Ионизирующее излучение приводит как к местным, так и к общим изменениям в организме, получившим название «лучевая болезнь».
Ингаляционные травмы происходят при вдыхании горячего воздуха, пара и/или под действием токсичных химических соединений (продуктов горения), попадающих в дыхательные пути вместе с дымом.
Классификация ожогов
По этиологии (причинам) формирования:
- Термические ожоги (пламенем, кипятком, контактные).
- Электрические ожоги.
- Химические ожоги.
- Лучевые ожоги.
- Смешанные ожоги.
- Ингаляционные травмы:
- термические (термоингаляционное поражение дыхательных путей);
- токсикохимические (острые ингаляционные отравления продуктами горения);
- термохимические (смешанные).
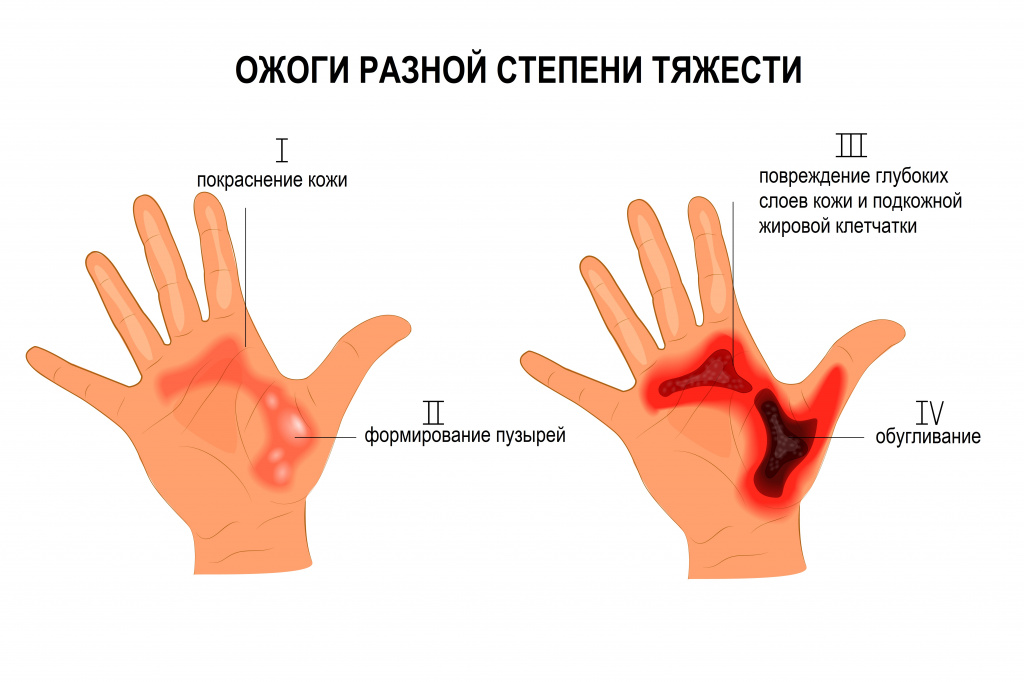
- I степень – ожоги на уровне верхних слоев эпидермиса.
- II степень – поражение на всю глубину эпидермиса.
- III степень – некроз (омертвление) поверхностных и/или глубоких слоев кожи, включая дерму.
- IV степень – некроз всех слоев тканей (обугливание).
По площади повреждения ожоги делятся на ограниченные (локальные) и обширные.
![Степени ожогов.jpg]()
Симптомы ожогов
Клиническая картина ожоговых состояний зависит от глубины и площади поражения и включает местные и общие проявления. Для поверхностных ожогов, площадь которых составляет менее 10% поверхности тела, характерны только местные проявления. Ожоги I степени проявляются отечностью, гиперемией (покраснением) кожи, выраженной болезненностью. При II степени образуются пузыри, заполненные прозрачной жидкостью. Для ожогов III и IV степени характерно появление пузырей с геморрагическим (кровянистым) содержимым, обугливание кожи, подкожной жировой клетчатки и подлежащих тканей вплоть до костей; болевая и тактильная чувствительность отсутствуют.
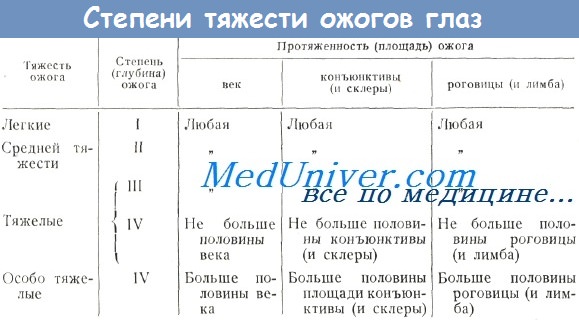
При поражении органов зрения больной жалуется на сильную резь в глазах, светобоязнь, отек и покраснение век и конъюнктивы.
При ингаляционных ожогах отмечается осиплость голоса, кашель со скудной вязкой, возможно, черной мокротой (копотью). Часто сопровождаются ожогами лица, шеи, передней поверхности грудной клетки.
Распространенные поверхностные ожоги (более 30% поверхности тела у взрослых) и глубокие ожоги (более 10% поверхности тела у взрослых), а также ожоги меньшей площади и глубины у детей и пожилых людей или у лиц с хроническими заболеваниями сопровождаются развитием ожоговой болезни.
Выделяют несколько стадий этого состояния.
Ожоговый шок продолжается от 12 до 72 часов и связан с нарушением кровообращения и водно-солевого баланса. Сразу после травмы пострадавший возбужден, у него может повышаться давление, учащаться пульс и дыхание, через 1-2 часа возбуждение сменяется заторможенностью, наблюдаются озноб, мышечная дрожь, повторяющаяся рвота, температура тела может как повышаться, так и снижаться. Отмечается уменьшение количества мочи, при этом моча приобретает темный цвет.
Следующая стадия – острая токсемия, которая развивается вследствие всасывания в кровь продуктов распада поврежденных тканей и длится до 10-15 дней. Эта стадия проявляется самыми разнообразными нарушениями психики (возбуждением, спутанностью сознания, галлюцинациями, нарушениями сна), а также поражением внутренних органов (сердца, легких, органов желудочно-кишечного тракта), поэтому у пациента наблюдаются перебои в работе сердца, кашель, одышка, боль в животе. Третий период – септикотоксемия, продолжающаяся от 2-3 недель до 2-3 месяцев. Проявления связаны с гнойными осложнениями (обильным гнойным отделяемым из раны, плохо заживающей раной), пациент испытывает вялость, отсутствие аппетита, снижается вес.
Прогноз в каждом конкретном случае определяется распространенностью поражения, исходным состоянием здоровья пострадавшего и адекватностью проводимого лечения.
Диагностика ожогов
Постановка диагноза, как правило, затруднений не вызывает. Для определения тактики лечения врач оценивает выраженность болевого синдрома, площадь и глубину ожогов, наличие признаков сочетанной травмы, поражения дыхательных путей, ожогового шока.Поскольку при обширных, глубоких ожогах в той или иной степени страдают все органы и системы организма, проводится расширенная лабораторная и инструментальная диагностика.
Лабораторная диагностика может включать самый разнообразный спектр анализов.
-
Клинический анализ крови.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Длительное заживление раны: причины, диагностика и способы лечения
Определение
Регенерация (восстановление) кожи и тканей – важный и сложный физиологический процесс. Он зависит от площади и глубины повреждения, сопутствующих заболеваний и многих других факторов.
Длительно незаживающие раны привносят существенный дискомфорт в повседневную жизнь, поскольку им сопутствуют боль, отек, истечение из раны прозрачной жидкости, крови или гноя, неприятный запах из раны, чувство распирания в поврежденной области.
Разновидности незаживающих ран
В зависимости от причины возникновения все длительно незаживающие раны можно разделить на травматические (появившиеся в результате механической травмы, ожога и т.д.) и трофические (появившиеся в результате нарушения кровообращения в пораженной области).Возможные причины длительного заживления ран
Длительное заживление ран является симптомом многих патологических состояний, характеризующихся нарушением нормальных физиологических процессов регенерации тканей.Факторы, влияющие на заживление ран:
- Возраст оказывает прямое влияние на процесс восстановление тканей. У детей раны заживают гораздо быстрее, чем у пожилых людей. Это связано с более активным обменом веществ в организме ребенка по сравнению с взрослыми.
- Масса тела влияет на обменные процессы в организме. Жировая ткань не нуждается в интенсивном кровообращении, поэтому увеличение ее количества в несколько раз относительно нормы (ожирение) ведет к замедлению регенерации тканей и частым осложнениям течения раневого процесса. При крайне низкой массе тела наблюдается замедление обмена веществ в организме за счет уменьшения количества энергии, следовательно, все раны заживают медленнее.
- Адекватное кровообращение в области повреждения обеспечивает ткани достаточным количеством питательных веществ и кислорода для восстановления. Недостаточный приток артериальной крови и нарушенный отток венозной крови существенно замедляют течение раневого процесса и способствуют развитию различных осложнений. Длительное сдавливание тканей при нахождении в вынужденном положении (например, у лежачих больных) приводит к развитию пролежней, которые также характеризуются продолжительным заживлением.
- Инфицирование раны нарушает процесс регенерации за счет активного размножения микроорганизмов, их воздействия на ткани и постоянной активации выраженного воспалительного процесса. Образуется большое количество гнойного экссудата, формируются участки некроза и нарастает общая интоксикация.
- От состояния иммунитета зависит адекватность воспалительной реакции и способность организма противостоять присоединению вторичной инфекции.
- Сопутствующие заболевания, такие как сахарный диабет, тяжелые инфекции, нарушения в системе кроветворения, сердечная и дыхательная недостаточность, замедляют регенерацию за счет нарушения образования и доставки необходимых веществ в область раны, а также выведения токсичных продуктов обмена из организма.
- Применение некоторых лекарственных средств и видов лечения может оказывать существенное влияние на нормальное течение процесса заживления раны. Так, бесконтрольное применение обезболивающих (нестероидных противовоспалительных препаратов) может привести к замедлению регенерации из-за подавления воспалительных процессов, которые в норме происходят в любой ране. Применение лучевой и химиотерапии также может стать причиной замедленного заживления ран, так как погибают не только опухолевые клетки, но и клетки, отвечающие за регенерацию тканей. При этом сама злокачественная опухоль забирает большое количество питательных веществ на свой рост, что негативно сказывается на всех процессах в организме.
-
Хроническая венозная недостаточность (также проявляющаяся варикозным расширением вен) - одна из самых распространенных причин длительно незаживающих ран на ногах. Нарушается венозный отток от нижних конечностей и доставка питательных веществ к тканям, нарастает гипоксия (снижение притока кислорода к тканям). Впоследствии возникают обменные нарушения в тканях и формируются длительно незаживающие трофические язвы.
Людям, страдающим хронической венозной недостаточностью, требуется постоянный тщательный уход за кожей, а при возникновении трофической язвы - профилактика увеличения раневой поверхности и ее инфицирования.
Диагностика и обследования при длительном заживлении ран
В большинстве случаев врач назначит необходимый комплекс лабораторно-инструментальных методов исследования.-
Клинический анализ крови: общий анализ с подсчетом тромбоцитов, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов).
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Чувство жара, которое испытывает человек, возникает из-за резкого расширения и кровенаполнения мелких подкожных сосудов. Это состояние называется артериальной гиперемией. При этом кожа краснеет, становится горячей.
Просвет сосудов регулируется симпатической и парасимпатической нервной системой. Его изменения зависят от сигналов сосудодвигательного (вазомоторного) центра ЦНС, гормонов, пирогенных (вызывающих жар) веществ, поступающих в кровь, и ряда других факторов.
Разновидности ощущения жара
На сосуды постоянно влияют факторы, оказывающие сосудосуживающее либо сосудорасширяющее воздействие. Например, при стрессе сосуды под влиянием гормона адреналина сужаются, кожа бледнеет. По окончании стрессовой ситуации сосуды расслабляются и наполняются кровью.Патологическая артериальная гиперемия, которая сопровождается чувством жара, развивается либо под действием раздражителей (инфекции, токсины, продукты распада тканей при ожоге, пирогенные вещества), либо при нарушении нервной регуляции.
Различают нейрогенную артериальную гиперемию (возникающую в ответ на раздражение нервных окончаний) и метаболическую (обусловленную действием местных химических факторов). Примером нейрогенной артериальной гиперемии служит покраснение лица и шеи при гипертонической болезни, климактерическом синдроме, а также при сильных эмоциях.
Метаболическое воздействие на напряжение сосудов оказывают электролиты крови: кальций и натрий сужают сосуды и повышают давление, а калий и магний, наоборот, расширяют. К метаболическим регуляторам относятся углекислый газ, органические кислоты, гормоны.
Возможные причины ощущения жара
Прилив крови к коже и ощущение жара могут вызывать горячие, острые и пряные блюда.
Такое же воздействие на организм оказывает алкоголь, который способствует расширению кровеносных сосудов.
Прием некоторых лекарственных препаратов также может вызывать ощущение распространяющегося по телу жара. В их число входят сосудорасширяющие, гормональные средства, антидепрессанты и т. д.
Причины возникновения артериальной гиперемии и, как следствие, чувства жара могут быть разными. При нарушении регуляции сосудистого тонуса может развиваться артериальная гипертензия, сопровождаемая внезапным повышением артериального давления – гипертоническим кризом. Чаще всего причиной такого состояния становится гипертоническая болезнь. Однако в трети случаев артериальную гипертензию вызывают заболевания внутренних органов: острый гломерулонефрит и другие поражения почек, опухоли надпочечников и прочие заболевания эндокринной системы. Величина подъема артериального давления при гипертоническом кризе зависит от возраста и индивидуальных особенностей человека. В молодом возрасте симптомы криза могут возникнуть при более низком уровне артериального давления, а в пожилом – при более высоком.
Резкому повышению артериального давления сопутствуют головная боль, головокружение, тошнота, рвота, нарушения зрения («мушки», двоение). Возможно онемение конечностей, ощущение мурашек, учащенное сердцебиение, одышка.
Из-за нарушения нервной регуляции возникает озноб, сменяющийся жаром, усиление потливости. Завершение криза сопровождается учащенным мочеиспусканием.
Повышение артериального давления и сопровождающие это состояние симптомы возникают и при опухоли надпочечника – феохромоцитоме и других гормонопродуцирующих опухолях. Опухоль секретирует большое количество катехоламинов (адреналина и норадреналина).
Клинические признаки феохромоцитомы могут включать головную боль, потливость, усиленное сердцебиение, раздражительность, потерю массы тела, боли в груди, тошноту, рвоту, слабость, утомляемость. В некоторых случаях у пациентов могут возникать жар, одышка, приливы, повышенная жажда, учащенное мочеиспускание, головокружение, шум в ушах.
Многие женщины жалуются на приливы жара во время климактерического периода. Изменение гормонального фона происходит еще до прекращения менструаций, в период пременопаузы (менопаузального перехода). Сначала ее проявления незначительны, и чаще всего им не придают значения либо относят к последствиям усталости и психического перенапряжения. Гормональные и метаболические изменения, в частности, снижение уровня эстрогенов, прогестерона и повышение выработки гонадолиберина, сопровождаются приливами, которые могут повторяться несколько раз в сутки.
Женщины описывают их как периодическое кратковременное ощущение жара с последующим ознобом, усиленной потливостью, учащенным сердцебиением.
В большинстве случаев приливы незначительно нарушают самочувствие. Артериальная гиперемия и чувство жара могут быть признаком нарушения функции щитовидной железы, например, при тиреотоксикозе. Пациенты с тиреотоксикозом жалуются на общую слабость, утомляемость, раздражительность, нарушение сна, потливость, дрожание пальцев, сердцебиение, иногда боли в области сердца.
Нарушение терморегуляции, которое происходит из-за ускоренного обмена веществ, приводит к повышению температуры тела и вызывает постоянное чувство жара. Кожа становится теплой и влажной, сосуды кожи расширяются, что сопровождается покраснением лица. Усиливается потоотделение, ногти становятся ломкими, выпадают волосы.
Иногда приливы и ощущение жара в сочетании с повышенным артериальным давлением возникают при сахарном диабете. Этим симптомам сопутствуют общее недомогание, потливость, жажда, увеличение объема выделяемой мочи.
К каким врачам обращаться?
При регулярных появлениях таких симптомов, как жар и приливы, необходимо обратиться к терапевту , который на основании предъявляемых жалоб и анализов направит к гинекологу или эндокринологу .Диагностика и обследования
Появление периодических приливов, сопровождаемых чувством жара, потливостью, покраснением кожи лица, требует обязательной диагностики.
Врач оценивает жалобы пациента, учитывая возраст, пол и сопутствующие заболевания. При повышении артериального давления, переходящего в кризы, необходимо определить характер патологии – первичный (связанный с нарушением нервной регуляции) или вторичный (вследствие заболеваний внутренних органов). Для этого назначают клинический анализ крови и общий анализ мочи, анализ мочи по Нечипоренко, анализ крови на глюкозу, холестерин, креатинин.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Инфузионная терапия при ожогах. Объемы инфузии
Для расчета необходимого объема жидкости в помощь врачу были предложены многочисленные формулы, составленные в результате экспериментального исследования патофизиологии ожогового шока. В своей ранней работе Baxter и Shires заложили основу современных протоколов инфузионной реанимации. Авторы пришли к выводу, что отечная жидкость в ожоговых ранах является изотонической и содержит белок в количестве эквивалентном его содержанию в плазме, и что самое большое количество жидкости скапливается в интерстициальных пространствах. В исследованиях на собаках они использовали различные объемы внутрисосудистых вливаний для определения оптимального объема инфузии в зависимости от сердечного выброса и объема внеклеточной жидкости. На основе полученных результатов было проведено успешное клиническое испытание «формулы Parcland» с участием ожоговых больных, нуждающихся в реанимации.
Также было выявлено, что изменения объема плазмы не связаны с типом растворов, вводимых в первые 24 часа с момента ожога, но в дальнейшем инфузия коллоидных растворов может приводить к увеличению объема плазмы. На основании этих результатов было сделано заключение, что коллоиды не следует добавлять в первые 24 часа, пока показатели проницаемости капилляров не станут близкими к норме. По мнению других авторов, проницаемость капилляров после травмы нормализуется несколько раньше (через 6-8 часов), и поэтому более раннее использование коллоидов допустимо.
Moncrief и Pruitt также изучали гемодинамические эффекты инфузионной реанимации при ожогах и в результате своего исследования вывели формулу Brooke. Они установили, что потеря жидкости при умеренных ожогах в любом случае приводила к уменьшению объемов внеклеточной жидкости и плазмы на 20% соответственно в течение первых 24 часов после травмы. В последующие 24 часа объем плазмы возвращался к нормальным значениям при введении коллоидов. Сердечный выброс сохранялся на низком уровне, несмотря на интенсивную терапию, но впоследствии повышался до превышающих норму значений в фазу «прилива» гиперметаболизма. Позже выяснилось, что большая потеря жидкости в основном обусловлена проницаемостью капилляров, позволяющей большим молекулам и молекулам воды переходить в интерстициальное пространство как обожженных, так и неповрежденных тканей. Приблизительно 50% от необходимой жидкости депонируется в интерстиции неповрежденных тканей при ожоге 50% поверхности тела.
![инфузии при ожогах]()
Гипертонические растворы хлорида натрия имеют теоретические преимущества при реанимации ожоговых больных. Установлено, что такие растворы снижают общее потребление жидкости, уменьшают отеки и усиливают лимфоциркуляцию, возможно, за счет мобилизации интрацелюллярной жидкости в сосудистое русло. При их использовании необходим строгий контроль уровня натрия в сыворотке крови, который не должен превышать160 мЭкв/дл. Следует отметить, что у пострадавших с ожогами более 20% поверхности тела, отобранных случайным образом для сравнения использования гипертонического раствора и раствора Рингера с лактатом, не было обнаружено отличий по общему объему необходимой инфузии и процентному увеличению массы тела через несколько дней после травмы. Исследования других авторов выявили прогрессирование почечной недостаточности в ответ на введение гипертонических растворов, что снизило интерес к их дальнейшему применению в реанимационной практике. В отдельных ожоговых центрах успешно применяют модифицированный гипертонический раствор с добавлением одной ампулы бикарбоната натрия на каждый литр раствора Рингера-лактат. Необходим дальнейший научный поиск оптимальной формулы, направленной как на уменьшение образования отеков, так и на поддержание адекватной клеточной функции.
Представляет интерес вывод о том, что у пострадавших с тяжелыми ожогами уменьшаются реанимационные объемы при внутривенном введении больших доз аскорбиновой кислоты во время проведения инфузионной терапии. Данный вывод был сделан на основании снижения веса и улучшения оксигенации.
В большинстве ожоговых центров по всей стране используют расчеты, приближенные к формуле Parkland или Brooke, которые отличаются комбинацией объемов кристаллоид-ных и коллоидных растворов, вводимых в первые 24 часа после ожога. В последующие 24 часа предпочтение отдают более гипотоническим растворам. Эти формулы являются ориентиром для расчета количества жидкости, необходимого для поддержания адекватной микроциркуляции. Адекватность легко контролировать с помощью мониторинга диуреза, который должен быть на уровне 0,5 мл/кг/ час у взрослых и 1,0 мл/кг/час у детей. Также осуществляют контроль других параметров, таких как частота сердечных сокращений, кровяное давление, психическое состояние и периферическая перфузия. Необходимо проводить почасовую оценку темпа внутривенной инфузии, который определяют по ответной реакции больного на введение большого объема жидкости.
Учитывая, что для детей характерны иные соотношения поверхности тела и веса, в педиатрической практике обычно применяют модифицированные формулы расчета объема инфузионной терапии. Поверхность тела по отношению к весу у детей больше, чем у взрослых, и, как правило, дети нуждаются в несколько больших реанимационных объемах. По формуле Galveston, основанной на площади поверхности тела, объем инфузии в первые 24 часа должен составлять 5000 мл/м2 площади ожоговой поверхности + 1500 мл/м2 площади поверхности тела, причем половина расчетного объема вводится в первые 8 часов, а вторая половина в следующие 16 часов. Детям до двух лет, у которых запасы гликогена ограничены, в растворы добавляют небольшое количество глюкозы для предупреждения гипогликемии. У детей младшего возраста лучше использовать два раствора—раствор Рингера лактат для реанимационной инфузии и раствор Рингера лактат с добавлением 5% глюкозы для поддерживающей терапии.
Введение наркотических анальгетиков в догоспитальном периоде обычно не требуется. Сразу после поступления в стационар и начала инфузионной терапии целесообразно вводить морфин внутривенно малыми дозами. Другие пути введения не рекомендуются, так как на фоне восстановленной перфузии «вымывание» наркотиков при их оральном или внутримышечном введении будет вызывать выраженное угнетение дыхания. Перегрузка наркотическими препаратами при таких болезненных травмах является частой причиной остановки дыхания, особенно у детей, в редких случаях приводящей к летальному исходу даже при небольших ожогах. Поэтому для предупреждения ненужных осложнений необходимо с осторожностью прибегать к обезболиванию при планируемой транспортировке на следующий этап оказания медицинской помощи.
У пострадавших с ожогами могут быть и другие травмы, в частности переломы и повреждения органов брюшной полости. Каждый из пострадавших должен быть полностью обследован на предмет сопутствующей травмы, которая может представлять собой большую угрозу для жизни в ближайшей перспективе. К лечению ожоговых ран можно приступать после стандартного обследования и реанимации. Пострадавшего необходимо уложить на стерильную или чистую простынь. Не следует использовать холодную воду или лед при большой поверхности ожога, так как гипотермия вызывает ухудшение состояния пациента. Нанесение различных мазей и противомикробных препаратов в травматологических центрах первого уровня может изменить внешний вид раны и отрицательно повлиять на выбор лечения в ожоговом центре. Пострадавшего необходимо поместить в теплое помещение и следить за чистотой ран пока проводится обследование врачами, ответственными за принятие окончательного решения в отношении ожогов. Назогастральные зонды и мочевые катетеры устанавливают при необходимости перевода в ожоговый центр для разгрузки желудка и контроля динамики реанимации.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Читайте также: